肾移植供体来源性感染的调查及干预
2019-10-24唐子人张小东
善 辉 张 鑫 谷 丽 唐子人 张小东
(首都医科大学附属北京朝阳医院泌尿外科,北京 100020)
肾移植术是目前肾脏疾病终末期患者最有效的治疗手段[1]。2010 年以来,我国开展的公民逝世后器官捐献(donation after citizen’s death,DCD)已成为移植器官的主要来源,然而随之而来的挑战是供体来源性感染。由于供体多在器官捐献前经历了较长时间治疗,其中大多数供体有重症监护室抢救经历,且长时间置入尿管、胃管、引流管、呼吸机插管、深静脉插管等,大大提高了供体细菌、真菌、病毒的感染概率[2],加之供体常有多种抗生素使用史,使得供体多重耐药菌及机会性感染概率上升,上述风险增加了肾移植术后各项合并症的概率[3],严重者甚至危及受体生命。本研究主要目的是通过对首都医科大学附属北京朝阳医院肾移植供体捐献资料及相关的微生物学检查结果进行回顾性研究,以总结面对潜在供体来源性感染时,对供体选择、受体治疗等方面的经验,提高供体器官利用质量、减少受者术后感染概率并降低受者移植肾丧失甚至死亡的风险,现汇报如下。
1 材料与方法
1.1 研究对象
本研究以首都医科大学附属北京朝阳医院2017年4月至2018年3月间31例供体捐献的59个肾脏及相应受者为研究对象。
纳入标准:器官获取手术前具备尿液、血液、痰液的细菌和真菌培养的本院和外院供体及其对应受体。
排除标准:①供体病原学资料缺失的外院供体。②受体为外院患者,无法追踪其详细病原学结果的受体。③受体接受移植手术前已经存在感染。
1.2 研究方法
本研究对31例供体术前均进行尿液、血液和痰液细菌和真菌培养,并对59例供体肾脏的灌洗液和保存液进行细菌和真菌培养;对所有相应肾移植受者术后进行尿液、血液和痰液细菌和真菌培养,术后第一天起隔日送受者血、尿、引流液培养,连送1周,有阳性结果时继续追查;对供体存在较严重感染的受体预防性用药,必要时请感染科、药事部会诊,定制个体化用药方案,同时动态监测受者肌酐值、体温、白细胞、降钙素原变化趋势,追踪受者术后多次送培养结果,以此评估相对应的供体来源性感染的严重程度、对受体肾功能的影响程度及对受体治疗的有效程度。
1.3 统计学方法
采用SPSS Statistics软件进行数据处理。采用 Fisher 确切概率法进行交叉分析比对受体与供体的阳性培养率,以P<0.05为差异有统计学意义。
2 结果
2.1 供体病原学培养结果
31例供体中,脑死亡3例,心死亡28例,年龄4~63岁,平均年龄(44±15)岁,男性22例,占77%,女性7例,占23%,平均于重症监护病房住院10.6 d,其中仅有10例供体的所有培养结果均为阴性,仅占34%,有的供体甚至存在多项培养结果阳性,现将供体阳性培养结果汇总如下(表1)。
2.2 病原学培养阳性供体相应受体情况
59例受者,年龄14~65岁,平均年龄(41±10)岁,其中男性37例,占63%,女性22例,占37%,原发病前两名分别是慢性肾小球肾炎(86%)、溶血性尿毒症综合征(5%),其中10例受者有病原学阳性培养结果,但仅1例受者的培养结果与其供者培养结果一致,供体与受体培养结果具体示于表2,经过Fisher确切概率法进行交叉分析比对,受体阳性培养率与其供体之间差异无统计学意义(P=0.179);除1例受者因为术后突发大面积心梗死亡外,无供体来源性感染导致的严重不良事件,其对应受者肌酐下降满意,顺利出院。对于供体存在鲍曼不动杆菌阳性以及供体及受体存在相同类型感染的病例,特于表3中详细介绍;对于供体存在非多耐药菌者,对其受者根据药敏结果进行敏感抗生素的针对性治疗,均未发生严重感染不良事件,不再一一列举;除心肌梗死死亡的患者,上述受者移植术后均长期存活,暂无严重不良事件回报。
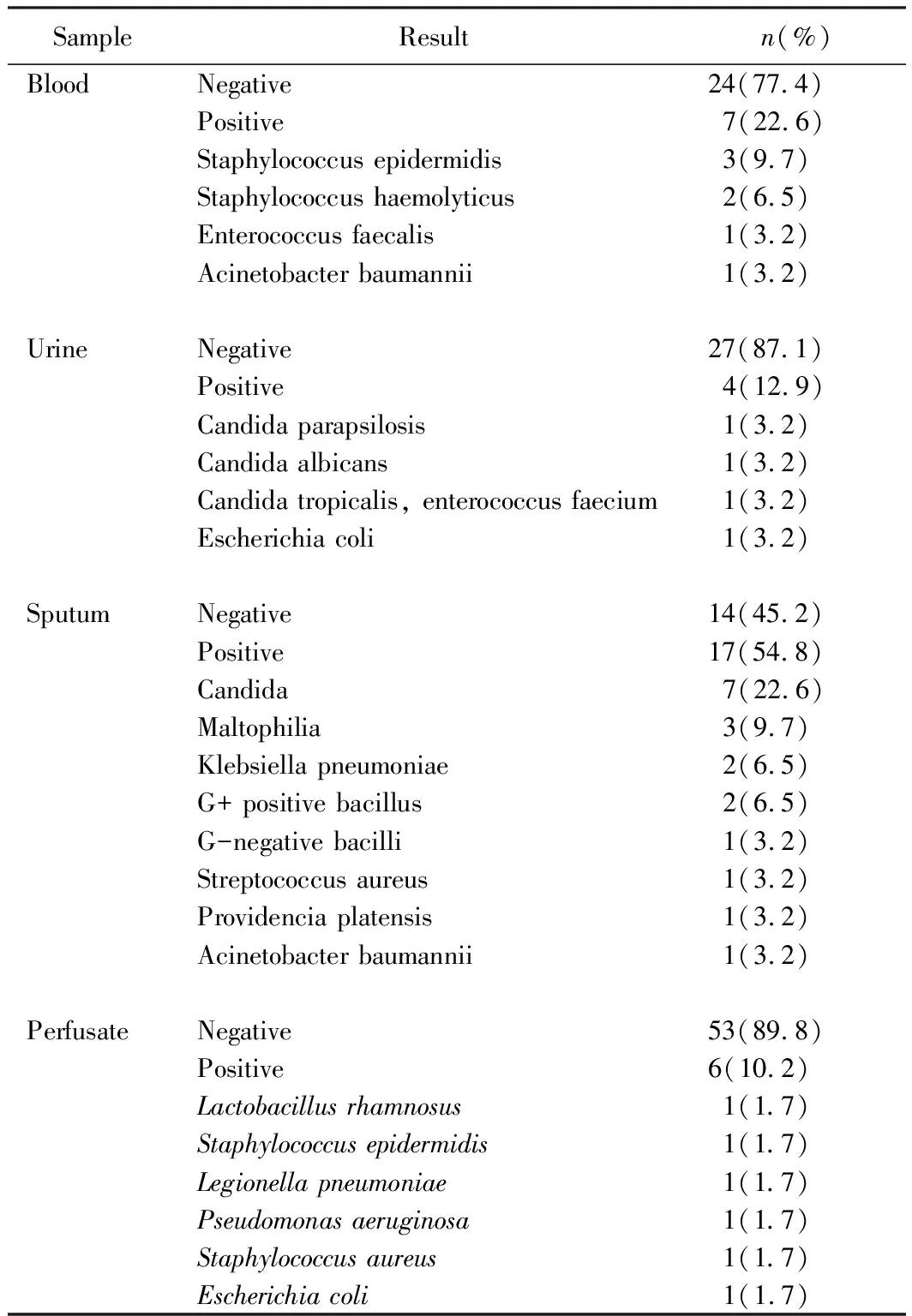
表1 供体病原学培养结果汇总Tab.1 Summary of donor pathogen culture results
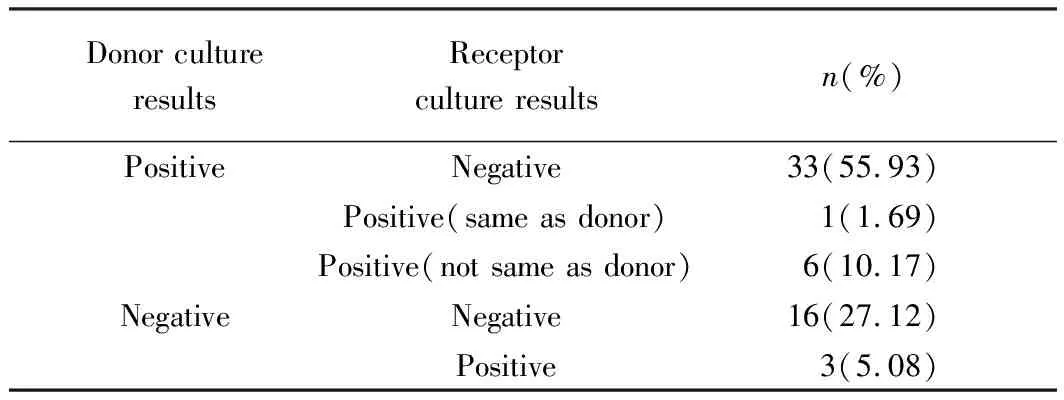
表2 供体与受体培养结果比较Tabl.2 Comparison of donor and recipient culture results
如表3所示,供体血培养为鲍曼不动杆菌的两位受者,给予患者术中静脉滴注(intravenously guttae,IVGTT)舒普深3 g、术后替加环素静点1周、1周后每日两次(bis in die,BID)米诺环素胶囊 50 mg + 每12 h(quaque12 hour, Q12h)舒普深3g IVGTT,两位受者均未出现术后严重感染,术后各项培养结果阴性,肌酐稳步下降至100 μmol/L左右,术后2周顺利出院,规律复查至今。

表3 高危供体对应受体情况汇总Tab.3 Summary of high-risk receptor therapy
*The donor had been hospitalized in the intensive care unit for 120 days.
痰培养为鲍曼不动杆菌的供体,曾于重症监护病房住院120 d,获得其供肾的两位受者,给予肾移植术中+术后舒普深3g、IVGTT、Q12h 使用1周,预防感染,两位受者均未出现术后严重感染,术后各项培养结果阴性,肌酐稳步下降至140 μmol/L左右,术后2周顺利出院,规律复查至今。
供体、受者培养结果相同的病例中,供体痰培养为白色念珠菌,其受者术后尿培养为白色念珠菌,患者无发热、血象正常,半乳甘露聚糖实验(glactomannan,GM)指标正常,感染科会诊示不排除标本污染可能,但仍建议预防用药,给予患者氟康唑0.15 g口服每日1次使用2周预防感染,患者肌酐稳步下降至110 μmol/L左右,术后2周顺利出院,出院后继续服用氟康唑10 d,再次复查培养均为阴性,规律复查至今。
3 讨论
本研究表明,尽管供体在获取器官前存在感染的现象是相当普遍的(痰培养结果阳性率尤其高可能与供者长时间于重症监护病房使用呼吸机造成管路相关感染有关[2]),但并非供体有阳性病原学培养结果,其受体就一定会有相同阳性培养结果并造成肾移植受者出现严重感染事件,受体阳性培养率与其供体之间差异无统计学意义,可能是由于已知供体有感染时提前对供体及受体给予针对性抗生素升级治疗导致受体培养结果转阴所致,获取器官过程中造成的污染导致供体灌注液培养呈假阳性也可能使上述统计学结果归为差异无统计学意义;血、痰中出现鲍曼不动杆菌的供体(既往观点认为其属于边缘供体),其对应受体在进行足量、足疗程敏感抗生素预防感染后均未有严重术后感染发生,说明了提前预防性对受者应用敏感抗生素并严密检测患者感染指标变化,及时调整用药,可以在很大程度上保证受者预后。供肾灌注液培养阳性的供体,除了来源于供者的病原菌,还考虑可能与器官获取、保存过程中污染(如肠内容物污染)等因素有关,且肾脏往往和肝脏等其他器官同时获取,增加了被污染的可能。
替加环素作为一种新型的四环素类抗菌药物,对鲍曼不动杆菌尤其是泛耐药鲍曼不动杆菌具有很好的疗效;舒巴坦钠对不动杆菌有内源性抗菌活性,被认为是治疗不动杆菌治疗的基石[4-5],因此一般情况下对于供体来源性鲍曼不动杆菌感染,替加环素与头孢哌酮钠舒巴坦钠联合用药可有效控制感染。当已知供体存在阳性病原学培养结果时,可先行经验性使用广谱抗生素,待药敏结果回报后进一步针对性用药[6];同时应反复复查受者术后血、尿、引流液培养及降钙素原等感染指标,必要时请感染科及药师指导治疗;要做到足量、足疗程应用敏感抗生素的前提是对于供体有可靠的药敏实验结果,故除了对供体进行病原学培养外,应加强对供体来源病菌的药敏检测[7-8]。
国内外指南均指出,减少供体来源性感染的关键在于加强供体评估[1],要尽可能全面地了解供体所有感染相关指标[9],谨慎权衡减少感染风险和器官弃用浪费之间的关系[10],目前我国器官分配系统尚不完善,对于外院来源供体,对其既往病史、传染病史等信息获取往往有限,且因为资料不全,常常无法全面掌握供体感染相关信息,为受者预防性治疗带来漏洞[11],故应加强沟通、信息共享,尽可能全面地了解供体所有感染相关指标;除了细菌、真菌[12],应重视供体来源病毒感染,必要时扩大对供者病原学检测范围及手段,如基因检测手段检测巨细胞病毒(cytomegalovirus,CMV)、BK病毒、EB病毒等机会性致病病菌[13];已知供体存在阳性病原学培养结果时,应针对性、预防性给予受者足量、足疗程敏感抗生素,定时对受者术后血、尿、伤口引流液送培养[14],严密检测患者感染指标变化,及时调整用药,必要时请感染科及药师指导治疗,重症医学、院内感染防控、微生物学、感染病学等多学科密切协作[15],可以在很大程度上保证受者预后。
基于本研究经验成果,2017年下半年至今,对于本科行同种异体肾移植术的受者,在已知供体存在阳性病原学培养结果时,都给予恰当预防治疗措施,并与临床药师、感染科合作,监测患者病情变化,术后至今未有患者发生严重感染事件,未有患者因供体来源性感染导致移植物丢失,提高了供体肾脏利用质量、改善肾移植患者预后,为进一步形成完整的供体筛查、受体选择的制度化、系统化的指导指南打下基础。
