卵巢巨大幼年型颗粒细胞瘤并肝脏局灶性结节增生一例
2019-10-22邱勇刚楼存诚杨俊杰
邱勇刚 楼存诚 杨俊杰
卵巢幼年型颗粒细胞瘤(juvenile granulosa cell tumor,JGCT)是一种少见的卵巢肿瘤,常合并生殖激素异常。杭州市萧山区第一人民医院收治卵巢巨大幼年型颗粒细胞瘤合并肝脏局灶性结节增生1 例,现报道如下。
1 病例介绍
患者,女,13 岁,因发现盆腔包块2 天入院。患者2 天前无意中发现右下腹包块,伴腹部膨隆,遂至杭州市萧山区第一人民医院外科就诊,查体包块以站立时明显,平躺消失,考虑为腹股沟疝及腹腔包块,门诊进一步B 超检查:站立时右侧腹股沟内见约7.2cm×1.6cm 不规则暗区,边界清与腹腔相通,通道宽约1.8cm,平卧位大部分回复。下腹部探及大小约11.2cm×8.4cm×14.1cm 多房囊性块,内见偏强块状回声,范围1.0cm×0.8cm,暗区见密集点状回声,隔膜厚薄不一,隔上见血流信号。腹盆腔增强CT:腹盆腔内巨大多房囊性肿块(插页图1),上界至脐部水平,下至盆底,囊壁及分隔厚薄不均,囊内见多发液-液平面,增强后可见囊壁及分隔中度强化(平扫约32Hu,静脉期约78Hu),另见肝Ⅵ段一直径约19mm 的类圆形明显强化结节(插页图2),静脉期子宫上壁肌层内见不规则形低密度影(插页图3),腹盆腔内伴多发积液,未见明显肿大淋巴结。转妇科门诊以“盆腔包块待查”收治入院。
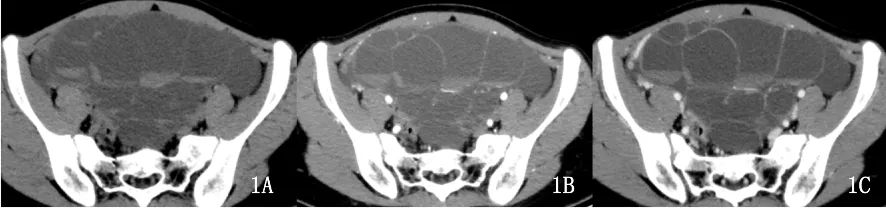
图1 平扫(图1A)盆腔内巨大多房囊性肿块,囊内见液-液平面,囊壁厚薄不均,增强后动脉期(图1B)囊壁中度强化,静脉期(图1C)持续强化
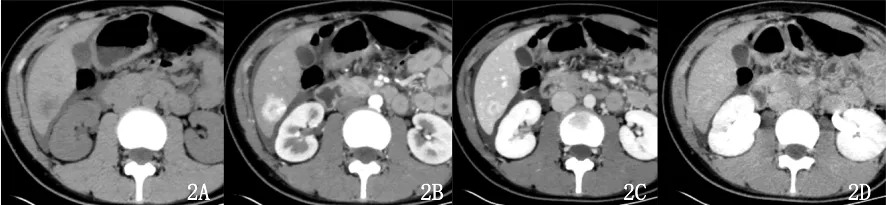
图2 平扫(图2A)肝右叶后下段见一稍低密度影,边界欠清晰,增强后动脉期(图2B)明显强化,病灶直径约2.0cm,门脉期(图2C)持续强化,延迟期(图2D)见中央瘢痕样强化,1 年后随访患者肝内病灶未变化,结合本次增强CT 检查考虑为FNH
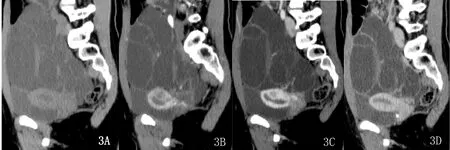
图3 盆腔内巨大多房囊性灶,上界至脐部水平,下至盆底。同时子宫内膜显示欠光整,动脉期(图3B)及静脉期(图3C)子宫上壁肌层内见不规则形低密度影,大小约2.0cm×1.9cm,下缘突入宫腔,平扫(图3A)及延迟期(图3D)相对等密度,考虑为子宫内膜增生浸润肌层改变
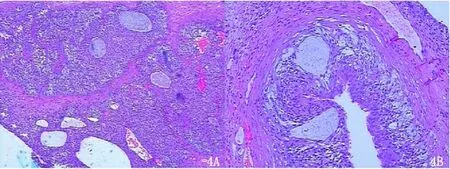
图4 镜下显示肿瘤细胞呈弥漫性分布,其中有大小、形态不一的幼稚滤泡结构,滤泡腔内见黏液样物质;免疫组化显示Inhibin-α(部分+)(图4A:4×10 倍镜,图4B:10×10 倍)
入院查体:一般情况好,脉搏96 次/分,呼吸20次/分,血压120/80mmHg(1mmHg=0.133kPa),体温36.7℃,心肺听诊无殊,腹平软,脐下方可扪及囊性包块,质软,活动度一般,无压痛。肝脾肋下未及,无压痛,移动性浊音阴性。妇科检查:外阴未婚未产式,阴道口见少量脓血性液,阴毛稀疏。内诊未查。肛查:食指所及肛管四周未扪及肿块,无触痛,宫颈大小正常宫体触诊不清,盆底可触及弥漫性囊性包块,约15cm×15cm,边界触诊不清,无压痛。其他:站立时见右侧腹股沟处3cm×2cm 大小包块,质软,无触痛,平卧时包块消失。双侧腹股沟区浅表淋巴结未扪及。患者月经来潮1 年余,月经欠规则,经期7 天,周期1~4个月,量少,无痛经。实验室检查:鳞状细胞癌相关抗原1.50μg/L,CA125 219.90KU/L,CA199 75.49KU/L,其余包括肿瘤及生殖激素等指标均正常。
本院行右侧输卵管-卵巢切除术,术中引流淡黄色腹水约100mL,左卵巢正常,右卵巢见巨大囊性灶,大小约18cm×16cm×10cm,腹膜光滑,网膜无殊,盆腔未及肿大淋巴结,钳夹右侧骨盆漏斗韧带,卵巢固有韧带及输卵管峡部电凝切断。大体标本剖视右侧卵巢巨大多房囊性灶,囊腔内见暗红色血,囊壁光滑。病理光镜下(插页图4)显示肿瘤细胞弥漫性分布,其中有大小、形态不一的幼稚滤泡结构,滤泡腔内见黏液样物质,免疫组化示Inhibin-α(部分+),CR(部分+),Melan-A(部分+),CK7(-),S-100(+),CD99(+),Ki-67(+比例增加),符合(右卵巢)幼年型颗粒细胞瘤。
2 讨论
卵巢颗粒细胞瘤(granulosa cell tumor,GCT)起源于原始性腺中的性索组织,占卵巢肿瘤的2%~3%,其中大部分为成人型颗粒细胞瘤,JGCT 仅占GCT 的5%。JGCT 能分泌性激素[1],包括大量的雌激素和少量孕激素、雄激素,临床表现与激素变化相关,常表现为假性早熟、阴道出血、月经不调,少数患者表现为女性男性化或多毛症、腹痛和腹胀。Rusterholz 等[2]报道GCT 与多种软骨瘤病(Ollier 病和Maffucci 综合征)可能存在联系,其原因为JGCT 患者存在广泛的中胚层发育不良。病理学上,JGCT 肿瘤细胞特点是存在固体成分和滤泡结构,细胞核常呈圆形,核异型性及核分裂多见,细胞内罕见Call-Exner小体,胞质丰富,呈嗜酸性。免疫组织化学染色CD5、CD59、α-inhibin 和S-100 染色阳性有助于JGCT 的诊断,其中α-inhibin 阳性的诊断敏感性最高。
JGCT 的影像报道很少,笔者复习文献并结合本病例分析其MDCT 表现[3-4]如下:(1)多为单发附件区多房囊实性肿块,边界清晰,分隔厚薄及形态不一,囊腔大小不等,呈“蜂窝状”或“海绵状”或较大的腔,囊内出血所致的液-液平面在GCT 影像表现中较具特征性,本例病灶呈多房囊性病灶,囊内伴多发液-液平面,与JGCT 典型表现相符;(2)增强扫描后囊壁及实性成分中度强化,囊液无强化;(3)可合并性激素改变所致的子宫及子宫内膜表现,如可子宫内膜增生、子宫肌瘤。本例合并子宫内膜增生并浸润肌层,此外肝Ⅵ段病灶在动脉期呈明显强化,门脉期持续强化,延迟期相对等密度且伴有中央瘢痕样强化,经随访病灶无变化以及结合本次增强CT 表现,符合肝Ⅵ段局灶性结节样增生,FNH 发病机制尚不明确,本例卵巢JGCT 与肝脏FNH 有无关联性仍有待进一步研究及验证[5]。
JGCT 的预后与发病年龄、假性性早熟症状、FIGO 分期以及FOXL2 的表达情况密切相关。早期易复发,进展期迅速,晚期治疗困难。手术仍是治疗卵巢JGCT 的主要手段,是否需要进行辅助治疗还存在争议。通常采用单侧输卵管-卵巢切除术来保留生育功能,目前多不主张微创手术,手术方式对疾病预后的影响仍需要进一步研究[6]。
总之,JGCT 的MDCT 表现有一定的特殊性,再结合临床症状及相关实验室检查,可以提高诊断的准确性,及时为临床治疗提供重要依据。
