麻醉科规培医生超声引导下动静脉穿刺现状调查
2019-10-18李永华蒋鑫傅海龙王嘉锋
李永华 蒋鑫 傅海龙 王嘉锋
动静脉穿刺置管术是麻醉医生必备的临床操作技能,也是麻醉科医生规培阶段必须掌握的基本技能。当前,国内麻醉规培医生的动静脉穿刺教学仍主要依靠传统的解剖定位进行盲穿,失败率高,容易出现血肿、周围神经损伤、气胸等并发症,在医患关系日益紧张的大环境下尤为不利。超声引导下动静脉穿刺技术是里程碑式的进步,突破了传统盲法的局限,保障了麻醉操作安全性[1]。然而,超声引导技术用于动静脉穿刺的临床教学尚未得到普及。为此,我们在两家三甲医院麻醉科针对麻醉规培医师进行了一项超声引导下动静脉穿刺的调查。
1 资料与方法
1.1 一般资料
参与本次问卷调查的麻醉科规培医生来自第二军医大学附属长海医院和长征医院,两者均为国内大型综合性三级甲等医院,内设麻醉学科国家住院医生规范化培训基地。参与调查的有效人数为95人,男45人,女50人;平均年龄(26.2±2.3)岁;学士学位68人,硕士学位27人;按年资划分,麻醉规培第1年的医生有43人,第2年的有25人,第3年的有27人。
1.2 调查方法
利用微信APP中的小程序设计“超声引导下动静脉动静脉穿刺置管术问卷调查表”,表中设置性别、年龄、学历、毕业院校、规培年资、超声引导下动静脉穿刺操作例数、个体掌握程度的自我评价、影响操作能力提高的因素等多项选择题。为真实反映临床教学现状,要求所有受访者无记名填表。2018年12月通过微信平台共发送问卷100份,收到有效问卷95份,问卷回收率95%。其中长海医院麻醉科59份,长征医院麻醉科36份。
2 结果
2.1 动静脉穿刺例数和自我评价
把每位规培医生在超声引导下做过的所有动静脉穿刺例数分为0例、<10例、10~50例和>50例四个等级,根据受访者对操作技能掌握程度的自我评价分为“未涉及”、“了解”、“熟悉”、“精通”和“非常精通”五个等级。
2.2 影响操作能力提高的因素调查
在调查表的设计上,根据我们通过前期广泛征集的建议,增加了影响规培医生超声引导下动静脉穿刺操作能力提高的七个常见原因,受调查对象可以根据自己实际情况对此部分内容进行多项选择。
3 讨论
动脉刺置管术既可以提供持续的血流动力学监测和相应的血气分析采样,已经广泛应用于重大手术或危重患者[2]。中心静脉置管术则在围术期输液、输血和后续的静脉营养治疗中发挥着重要的作用[3]。超声技术被喻为麻醉医生的第三只眼,其是指利用超声波的透射、反射和折射以及超声波在组织中的衰减所呈现超声影像来辨别不同的组织结构[4]。借助于超声引导技术可以摆脱传统盲法操作的束缚,降低麻醉操作难度,提高动静脉穿刺置管的成功率[5-6]。
住院医师规范化培训是麻醉毕业生通往合格麻醉医生的必经之路,其在美国已经有接近100年的历史,而在中国却刚刚起步。2010年上海市开始推行麻醉住院医师规范化培训制度,第二军医大学附属长海医院麻醉科和长征医院麻醉科成为首批规培基地,基地内规培医生数量多,人员覆盖面广(国内985、211和普通医科院校),调查数据具有较好的代表性。
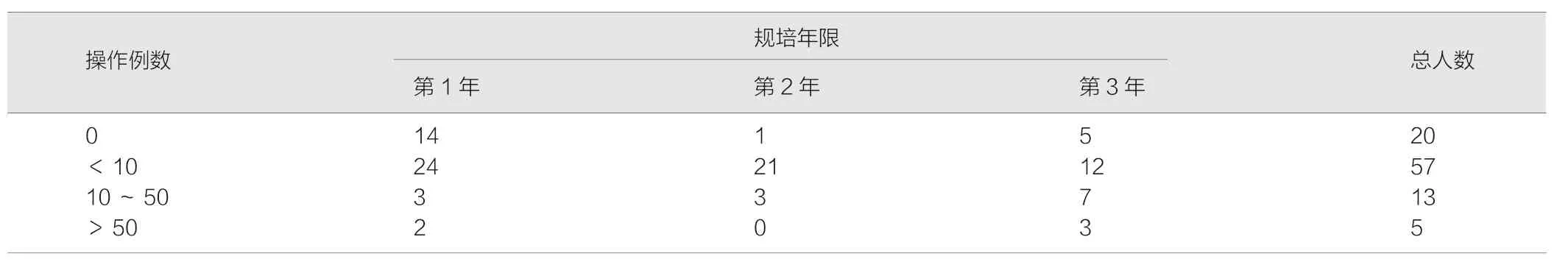
表1 麻醉科规培医生超声引导下的动静脉穿刺的人数(人)

表2 麻醉科规培医生超声引导下的动静脉穿刺技能掌握程度的自我评价(人)

表3 影响规培医生超声引导下动静脉穿刺操作能力提高的因素(人)
自从1989年麻醉学成为临床二级学科一来,通过近30年的不断发展,麻醉医生从业人员的受教育水平有了显著提高,许多医院麻醉科拥有了博士、博士后等一大批高层次人才。表1可以看出,95位受访的麻醉规培生均为本科以上学历,其中27人为硕士研究生毕业。高层次从业者的不断涌现,有助于麻醉学科的不断发展和创新,最终为患者提供强有力的麻醉安全保障。
超声引导动静脉穿刺可以提供清晰的血管解剖位置、走形和血管内径,帮助操作者快速掌握穿刺技能,提高穿刺成功率,节约穿刺时间、减少穿刺次数和穿刺针用量,减少血肿、痉挛、误入胸腹腔等并发症,增强血管穿刺置管的信心[7-10]。然而,超声引导下的动静脉穿刺在临床实际应用却不容乐观,从表2可以看出:95份有效问卷中,有20人的操作例数为0,77人的操作例数小于10,只有9人的操作例数超过50。即使单独列出麻醉规培医生第3年的资料,仍有17人(占比62.9%)的操作例数低于10,仅有3人(占比11.1%)操作超过50例。
临床麻醉工作中,桡动脉是持续测量连续动脉压最常用的动脉穿刺部位,颈内静脉是建立输液通道、监测中心静脉压最常用的静脉穿刺部位,两者应用最为广泛,也最为麻醉规培医生所熟悉,这也在我们的调查结果中得到证实。在95份调查表中,有15人“未涉及”颈内静脉,21人“未涉及”桡动脉,是所有超声引导血管穿刺种类掌握程度自我评价里的最后两位。但是,即便如此,超声引导桡动脉穿刺“熟悉”(含)程度以上的仅有23人,占比24.2%;颈内静脉最多,也只有34人,占比35.8%。
盲探式操作教学方法已不能适应现在的住院医师规范化培训教学,引入超声引导进行动静脉穿刺,可以有效节省麻醉医师的受训时间,提高规培医师的技能水平,有利于提升教学质量[11]。在影响超声引导动静脉穿刺能力提高的因素调查中,54人(占比56.8%)的受访者认为“规培期间缺少规范化系统性超声培训课程”;38人(占比40.0%)认为“本科研究生学习阶段没有接触过超声麻醉操作方面的知识”和“盲法穿刺效果也不错,没必要应用超声”;也有部分受访者认为师资力量有限、超声设备数量不足、眼手协调能力弱和主管学习意愿不强限制了他们超声麻醉操作能力的提升。
超声可视化技术是近年来麻醉学的重要进步之一,超声引导的动静脉穿刺技术在将来必将成为每个麻醉医生必须掌握的基本技能[12]。虽然其目前临床普及程度并不令人满意,但是本次调查将有助于麻醉教育者认识到影响因素并制定应对之策,全面提高麻醉规培医生动静脉穿刺教学效果。
