全身麻醉后老年患者血清HIF-1α和BDNF水平与术后认知功能障碍的关系
2019-10-12王飞姚欣耀聂杰曹煜
王飞,姚欣耀,聂杰,曹煜
(解放军第一八八医院麻醉科,潮州 521000)
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是常见的术后神经系统并发症,是以记忆力、执行能力、注意力或反应速度等受损表现为特征,对患者的生活质量、工作能力以及死亡率具有显著的影响[1-2]。老年患者全麻术后出现POCD在骨科手术后发生率高达56%[3],其症状可持续数周至数月。低氧诱导因子1α(hypoxia-inducible factor-1α,HIF-1α)是一种能激活基因参与细胞适应缺氧和血管化的转录因子[4]。有研究报道异氟烷可短暂增加体内和体外HIF-1α蛋白的积聚[5]。脑源性神经营养因子(brain derived neutrophic factor,BDNF)是神经营养因子家族的成员之一。BDNF主要在海马和皮质表达,与认知功能有关[6]。有研究发现,全身麻醉患者术后血浆BDNF水平明显降低[7]。笔者在本研究旨在探讨全身麻醉后老年患者血清HIF-1α和BDNF水平的变化以及两者与POCD之间的关系,为POCD的预防和治疗提供一定的参考依据。
1 资料与方法
1.1临床资料 选取2015年1月—2017年1月在我院住院治疗,择期行全身麻醉下单侧全髋关节置换手术的老年患者90例,男62例,女28例,年龄65~80岁,平均年龄(71.2±8.2)岁。纳入标准:①年龄≥65岁,初次行单侧全髋关节置换术;②所有患者根据美国麻醉医师协会(ASA)分级为Ⅰ~Ⅲ级;③患者认知功能正常,无神经精神系统疾病,未服用抗精神类药物;④经医院伦理委员会同意,患者自愿参加,并签署知情同意书。排除标准:①既往有脑外伤、脑血管疾病等病史;②有认知功能障碍等明确病史;③酗酒;④有精神疾病,服用抗精神类药物;⑤有严重肝肾功能损害,心功能不全等;⑥有血液系统疾病或糖尿病、合并甲状腺功能异常等内分泌系统疾病;⑦有严重肺部感染、尿路感染等表现;⑧髋关节发育不良或有严重创伤的患者。
1.2麻醉方法 手术前禁食8~10 h,禁水4 h。进入手术室并确认患者后,常规监测心电图、脉搏、血氧饱和度和呼吸频率。行桡动脉穿刺做有创动脉压监测,并使用Narcotrend监测器测量麻醉深度。所有患者均接受气管内全麻,麻醉诱导通过静脉注射咪达唑仑(0.05~0.1 mg·kg-1)、依托咪酯(0.2 mg·kg-1)、芬太尼(3~5 μg·kg-1)和顺式阿曲库铵(0.2 mg·kg-1)。插管后进行机械通气,维持呼气末二氧化碳分压(PETCO2)4.655~5.32 kPa。吸入1.0%异氟烷,间断输注丙泊酚、瑞芬太尼和顺阿曲库铵维持术中麻醉,维持Narcotrend指数在D2-E1。记录尿量、输血量和出血量,血流动力学保持稳定。术后给予镇痛,使用视觉模拟评分(visual analogue scale,VAS)用于疼痛的评估(0分:无痛,10分:最痛),以维持VAS评分≤3分。
1.3蒙特利尔认知评估量表(MoCA)评分及分组 所有患者于不同时间点:手术前3 d(t0)和手术后第1天(t1),第3天(t2)和第7天(t3)分别行MoCA评定患者的认知功能状况。MoCA评估7个认知领域:视觉空间/执行,命名,注意力,语言,抽象,延迟回忆和方向。总分范围为0~30分,≥26分表示正常认知。根据术后MoCA评分结果,将患者分为POCD组18例(MoCA评分<26分)和非POCD组72例(MoCA评分≥26分)。两组间年龄、体质量指数(BMI)、性别、麻醉时间、手术时间、术中失血量差异均无统计学意义(均P>0.05),见表1。
1.4血清HIF-1α和BDNF水平检测 在t0、t1、t2、t3,分别采集患者的空腹静脉血3 mL,3000 r·min-1离心10 min,取上清液保存在-80 ℃冰箱集中待测。采用酶联免疫吸附测定(ELISA)法检测血清HIF-1α和BDNF水平。HIF-1α和BDNF ELISA试剂盒购自北京易科攀搏生物科技有限公司。严格按操作说明书进行操作。

2 结果
2.1患者不同时间段MoCA评分结果 根据MoCA评分结果,术后发生认知障碍患者占20.0% (18/90)。t0时两组之间MoCA评分差异无统计学意义(P>0.05)。非POCD组术后 t1、t2时间段MoCA评分均显著低于t0(均P<0.01),而t3时间段MoCA评分与t0比较,差异无统计学意义(P>0.05);POCD组在术后 t1、t2、t3时间段MoCA评分均显著低于t0(均P<0.01)。两组间比较,POCD组术后t1、t2、t3时MoCA评分均显著低于非POCD组(均P<0.01),见表2。
2.2两组患者血清HIF-1α和BDNF水平比较 与t0时比较,POCD组血清HIF-1α水平在t1时稍增高(t=1.393,P=0.172),在t2、t3时间则显著升高(t=3.177,P=0.003;t=2.073,P=0.046);与t0时间比较,POCD组血清BDNF水平在t1时稍下降(t=1.503,P=0.142),在t2、t3时则明显下降(t=3.089,P=0.004;t=2.333,P=0.026);与t0时比较,t1、t2、t3时非POCD组血清HIF-1α水平略升高,但差异无统计学意义(均P>0.05);与t0时比较,非POCD组t1时血清BDNF水平显著降低(t=2.470,P=0.015),在t2、t3时稍下降,但差异无统计学意义(均P>0.05)。t0时两组间血清HIF-1α、BDNF水平分别比较,均差异无统计学意义(均P>0.05);t2时POCD组患者血清HIF-1α水平明显高于非POCD组(t=2.528,P=0.013);在t2、t3时POCD组血清BDNF水平明显低于非POCD组(t=2.622,P=0.010;t=2.900,P=0.047),见图1,2。

表1 两组患者一般资料比较

表2 两组患者不同时间段MoCA评分结果
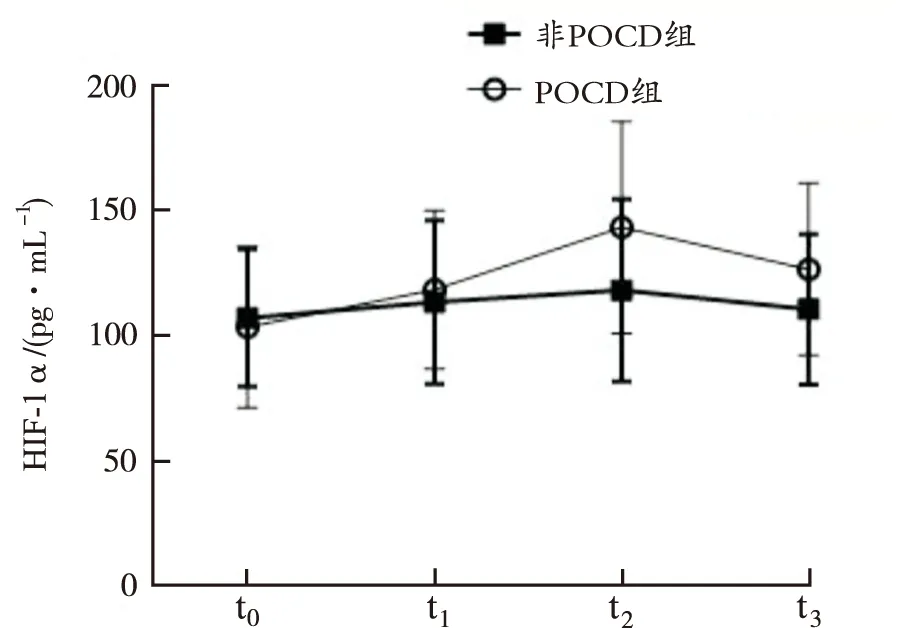
图1 两组患者不同时间血清HIF-1α水平的变化
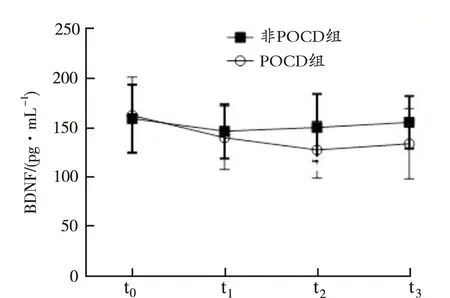
图2 两组患者不同时间血清BDNF水平变化
2.3POCD患者血清HIF-1α和BDNF水平与MoCA评分的关系 在POCD患者中,血清HIF-1α水平与MoCA评分呈负相关(r=-0.524,P=0.026),血清BDNF水平与MoCA评分呈正相关(r=0.528,P=0.024),见图3,4。
3 讨论
目前,POCD尚无统一的诊断标准,其诊断依据主要是基于神经心理测量。近年来最常用的工具是迷你精神状态检查(MMSE)和MoCA。而适合广泛年龄范围和教育水平的MoCA评分系统比MMSE具有更高的灵敏度和特异性[8]。研究认为,术前焦虑极为常见,尤其是手术当天更加明显,这些可能会影响早期术前评估,认为术前3 d进行MoCA评估比较合适,尽可能减少负面情绪对评估结果的影响[9]。同时严格控制手术中的麻醉剂量,避免可能会影响术后认知功能的因素,包括低氧血症和低血压,以获得可比较的结果。本研究结果发现,POCD组t1、t2、t3时MoCA评分明显低于t0时,而非POCD组t1、t2时MoCA评分明显低于t0,到t3时基本恢复到正常。表明老年患者全麻后早期均会出现不同程度的认知功能下降,随着时间的延长,可自行恢复,非POCD组患者恢复更快。

图3 血清HIF-1α水平与MoCA评分的相关性分析

图4 血清BDNF水平与MoCA评分的相关性分析
低氧血症以及炎症反应在POCD的发生机制中起到重要的作用。HIF-1α是一种机体缺氧应答的全局性调控因子,常氧条件下HIF-1α被降解而表达很少,低氧条件下HIF-1α被激活而大量表达[10]。长时间接触吸入麻醉剂可能导致术后认知功能障碍。HIF-1α及其靶基因血管内皮生长因子(VEGF)可被吸入麻醉剂激活。CAO等[11]研究发现,20个月龄大鼠中暴露于异氟醚4 h后,大鼠海马中HIF-1α和VEGF蛋白表达增加且MMP-2活化。表明海马HIF-1α/VEGF信号传导可能是异氟醚诱发认知障碍的上游机制,从而为POCD提供预防和治疗靶点。本研究显示,POCD组在t2、t3时血清HIF-1α水平明显高于t0,而非POCD组在t3时血清水平基本恢复到术前水平。进一步分析显示,POCD组血清HIF-1α水平与MoCA评分呈显著负相关,说明术后血清HIF-1α水平越高,MoCA评分越低。这些结果表明,全身麻醉后老年患者血清HIF-1α水平升高,可能参与POCD的病理生理过程。BDNF在中枢神经系统的神经元发育、存活和维持中非常重要。由于CNS产生的BDNF可迅速通过血脑屏障,因此血清BDNF水平可反映脑组织BDNF水平[12]。脑中BDNF的下调可能导致记忆和学习缺陷[13]。研究发现BDNF表达的下调可能有助于异氟烷诱导的认知障碍[14]。此外,组蛋白乙酰化异常和神经炎症是认知障碍发病机制的关键因素。由异氟烷接触引起的记忆障碍与海马中失调的组蛋白乙酰化有关,其影响BDNF表达,从而影响BDNF下游信号通路[15]。因此,BDNF在麻醉诱导的认知功能障碍中起到重要的作用。
手术诱导的炎症过程可促进POCD的发生,其机制可能是炎症反应直接影响神经元功能或通过内源性途径的调节,如BDNF介导的途径。HOVENS等[16]研究发现,3个月龄大鼠进行腹部手术,术后不久就显示出探索性活动的变化,与术后血浆IL-6水平升高相关。术后2周空间学习和记忆暂时受损。脑组织分析显示术后7 d神经组织炎症增加(IL-1B和小胶质细胞增生),术后第14天和第21天BDNF水平降低。其研究结果表明,海马依赖性认知特别容易受到手术诱发的损伤。神经组织炎症,BDNF水平可能反映了POCD潜在的发生机制。此外,研究发现,全身麻醉对CNS有较强的抑制作用,可能造成抑郁、焦虑、POCD等,这些症状可能与皮层神经元释放的BDNF减少有关[17]。李静等[7]研究表明,全身麻醉可降低血浆BDNF水平,并且随着麻醉深度的减轻,CNS神经元逐渐兴奋,血浆BDNF水平一过性升高。而术后次日血浆BDNF水平下降,与术后急性应激等诱因去除有关。研究发现,与脊髓麻醉相比,全麻组血清BDNF水平明显降低,BDNF水平与应激激素无相关性,表明全身麻醉剂对血清BDNF水平有影响,与应激反应无关[18]。本研究发现,POCD组在t2、t3时间段血清BDNF水平显著低于t0时,各时间点POCD组血清BDNF水平均显著低于非POCD组。这些结果表明,早期全身麻醉阶段老年患者的POCD发病率较高可能与降低血清BDNF水平有关,BDNF可能会在一定程度上延缓POCD的发展。进一步统计分析显示血清BDNF水平与MoCA评分呈显著正相关,表明BDNF可能是POCD的保护因子,其作用可能通过抗炎机制实现。
综上所述,全身麻醉后老年患者血清HIF-1α水平升高和血清BDNF水平降低,可能共同参与POCD病理生理过程。
