弥散加权成像和弥散张量成像在脑干梗死中的应用价值
2019-10-09马培旗翟建袁玉山张虎徐静雅
马培旗,翟建,袁玉山,张虎,徐静雅
(1.阜阳市人民医院影像科,安徽 阜阳 236000;2.皖南医学院弋矶山医院放射科)
脑干梗死是脑梗死的一种特殊类型,约占脑梗死的21.9%[1],鉴于其位于幕下后颅凹,且脑干的神经解剖结构复杂,目前国内外单独研究脑干梗死的报道并不多见。本研究对不同时期的脑干梗死患者行弥散加权成像(DWI)、弥散张量成像(DTI)扫描,得出表面弥散系数(ADC)值、rADC(ratio of ADC,rADC)、各向异性分数(FA)值及FA比率(rFA)并进行临床评估,通过定量分析观察不同时期的脑干梗死灶弥散特征的变化规律与患者临床美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分的关系,同时运用弥散张量纤维束成像(DTT)三维示踪技术观察脑干梗死患者穿过缺血灶的白质纤维束的受压、推挤及损伤情况,并分析其与临床症状的相关性,藉此指导临床针对不同时期就诊患者准确的评价及选择合理的治疗方案。
1 资料与方法
1.1 研究对象 选取2016年1月至2017年11月我院神经内科收治的脑干梗死患者71例,其中急性期15例,亚急性期46例,慢性期10例;年龄46~82岁,平均(64.45±9.49)岁;男44例,女27例。症状主要为一侧肢体肌张力减低或伴有不同程度的运动功能障碍,部分患者伴有头晕、头痛等。纳入标准:(1)急性期发病≤3 d,亚急性期发病3~14 d,慢性期>14 d;(2)临床诊断符合中国现行脑血管病中脑干梗死诊断标准;(3)所有患者均行常规MRI和DTI扫描;(4)所有患者检查前均告知检查要求及注意事项,并签署知情同意书。排除标准:(1)既往有颅脑手术史者,颅内占位性病变;(2)既往有脑干梗死,或有非脑干部位的脑梗死患者;(3)不能配合、不能耐受完成该项检查者;(4)合并有严重的重要脏器(如心、肝、肾等)功能障碍者。
1.2 研究方法 71例脑干梗死患者在接受磁共振扫描前后均接受2名神经内科医生进行NIHSS评分,取二者平均值。使用GE HDxt 3.0T导型磁共振扫描仪,首先进行MRI常规平扫,扫描脉冲序列为FSE、IR、GRE,得到的加权图像为T1WI、T2WI及 T2WI-FLAIR。然后进行 DWI、DTI扫描,均采用 b值=1 000 s/mm²,其中DTI扫描层数为30层、15个弥散方向、扫描时间136 s。具体参数见表1。
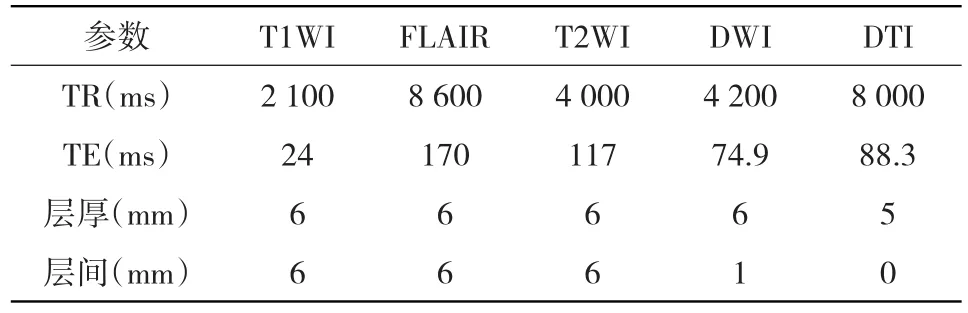
表1 扫描参数
1.3 数据处理与图像评估 将所有受检者DWI、DTI原始数据传入后处理工作站,自动生成ADC图、FA图及相应的方向编码伪彩图。利用三维示踪技术,将感兴趣区置于两侧大脑脚和内囊后肢从而重建出双侧白质纤维束图,观察通过脑干梗死灶的白质纤维束的走形、数量及受压情况。感兴趣区的选择为手工勾画病灶的边缘,复制出相同大小形状的图形置于对侧脑干对应的区域(此为对照),软件自动生成每个感兴趣区内的平均ADC值、平均FA值,并计算rADC、rFA值。其中测量层面均取病灶最大层面。
由2位高年资影像科医生共同阅片,采用双盲法对梗死灶范围进行手工勾画病灶边缘,后处理软件自动算出梗死灶ADC值、FA值,最后取二者平均值。
1.4 统计学方法 采用SPSS 20.0软件进行统计学分析。计量资料采用均数±标准差表示,采用方差分析和独立样本t检验进行比较;相关性采用Spearman相关分析;P<0.05为差异有统计学意义。
2 结果
2.1 脑干梗死一般表现 71例脑干梗死患者中梗死病灶位于脑桥61例(85.92%),中脑3例(4.23%),延髓4例(5.63%),脑桥-延髓交界3例(4.23%);15例病灶呈“脑干半切征”(21.12%)。
2.2 不同时期脑干梗死患者病侧及对侧ADC、FA值比较 脑梗死不同时期患者病侧脑ADC、FA值与对侧比较,差异均有统计学意义(P<0.05),见表2。
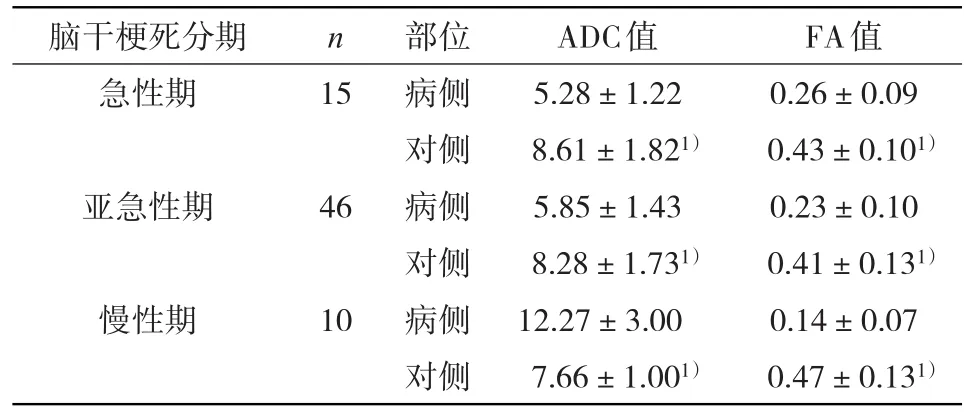
表2 不同时期脑干梗死患者病侧及对侧ADC、FA值比较
2.3 不同时期脑干梗死患者病侧ADC、rADC、FA、rFA值比较 不同时期脑干梗死患者病侧ADC、rADC,病侧FA、rFA值比较,差异均有统计学意义(P<0.01),见表3。
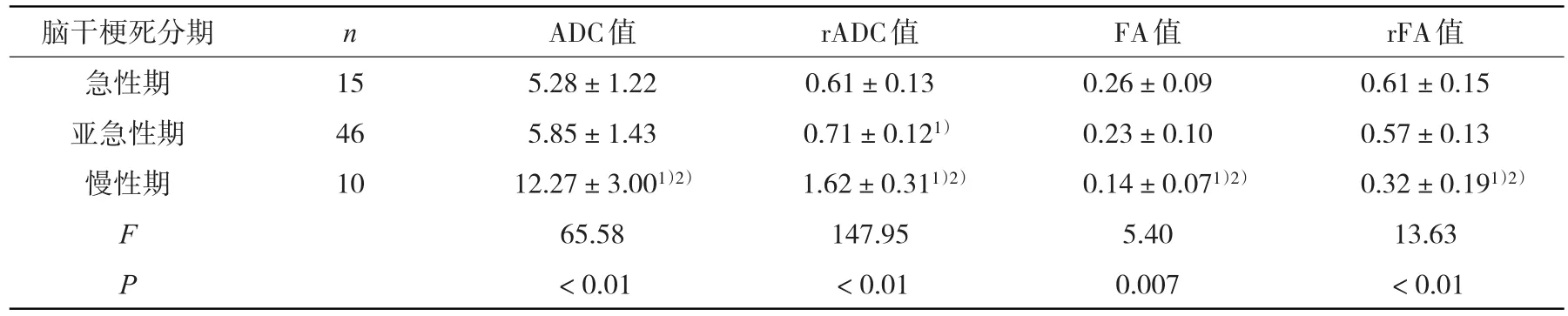
表3 不同时期脑干梗死患者病侧ADC、rADC、FA、rFA相比较
2.4 相关分析结果 文献报道[2、3]脑干梗死病灶导致白质纤维束受压或中断减少的DTT表现可分为三型。Ⅰ型:白质纤维束完整,稍受压、移位,临床表现轻度肢体麻木无力伴或不伴有头晕,共31例(占43.66%);Ⅱ型:白质纤维束部分受压、移位,或少数纤维束断裂,表现为一侧肢体无力,或伴有头晕、言语不清,共22例(占30.98%);Ⅲ型:白质纤维束明显减少、大部分或全部断裂,临床表现肢体肌力减退较为显著,共18例(占25.35%)。见图1~图3。急性期、亚急性期rADC值、rFA值、DTT分型与NIHSS评分之间相关性分析结果见表4。
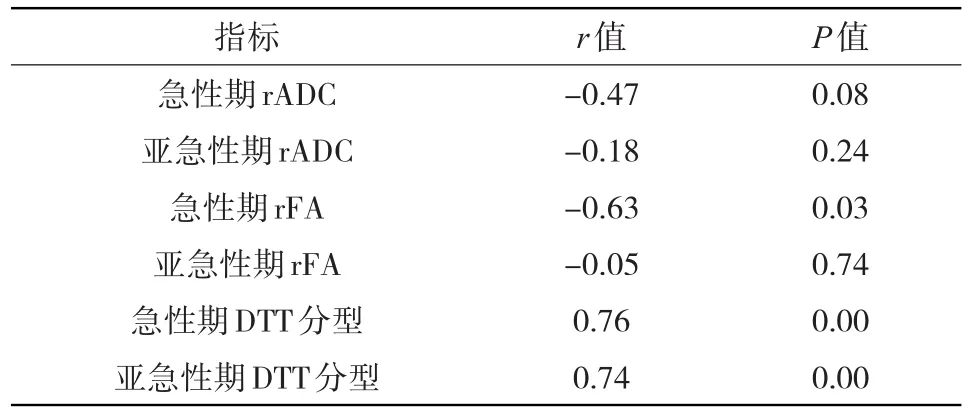
表4 急性期与亚急性期rADC值、rFA值、DTT分型与NIHSS评分之间相关性分析
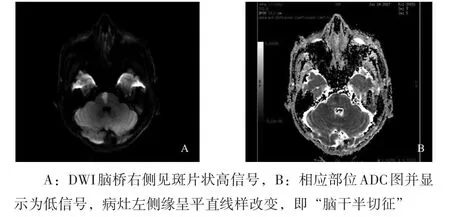
图1 脑桥部DWI、ADC图
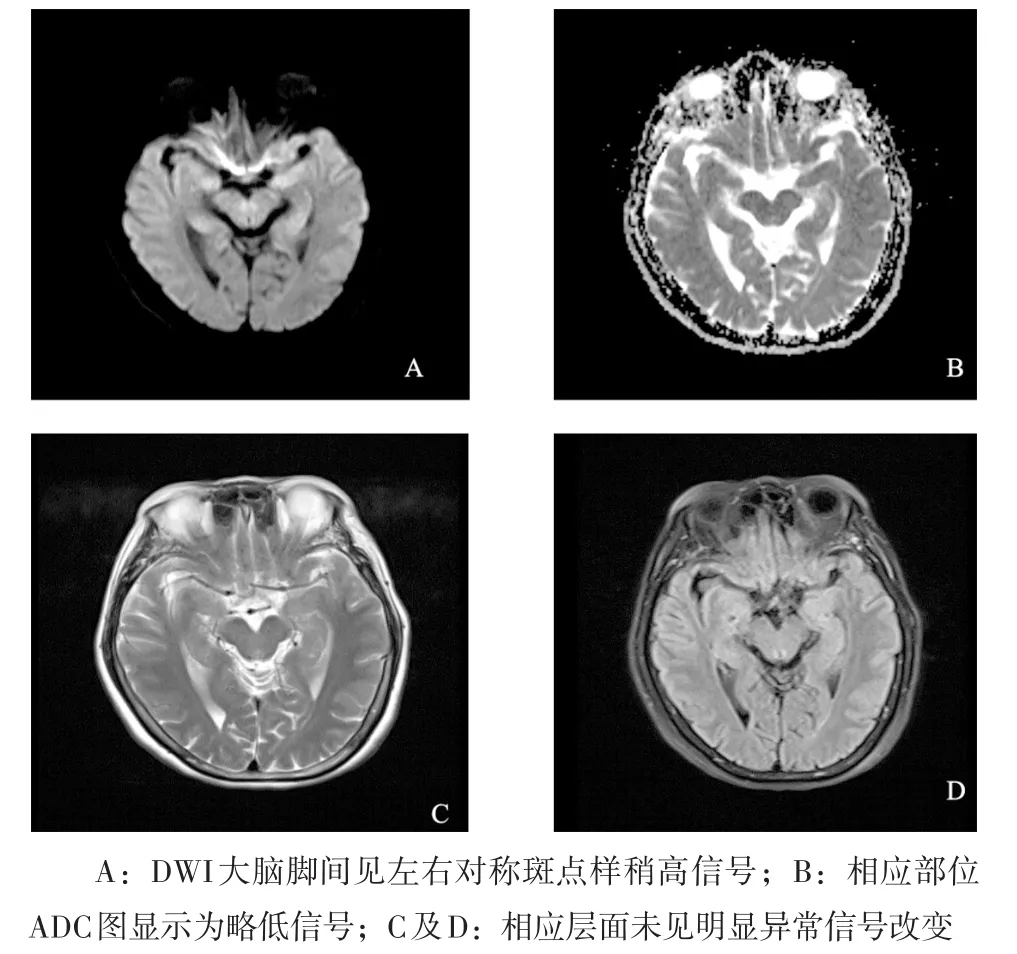
图2 大脑脚部DWI、ADC图
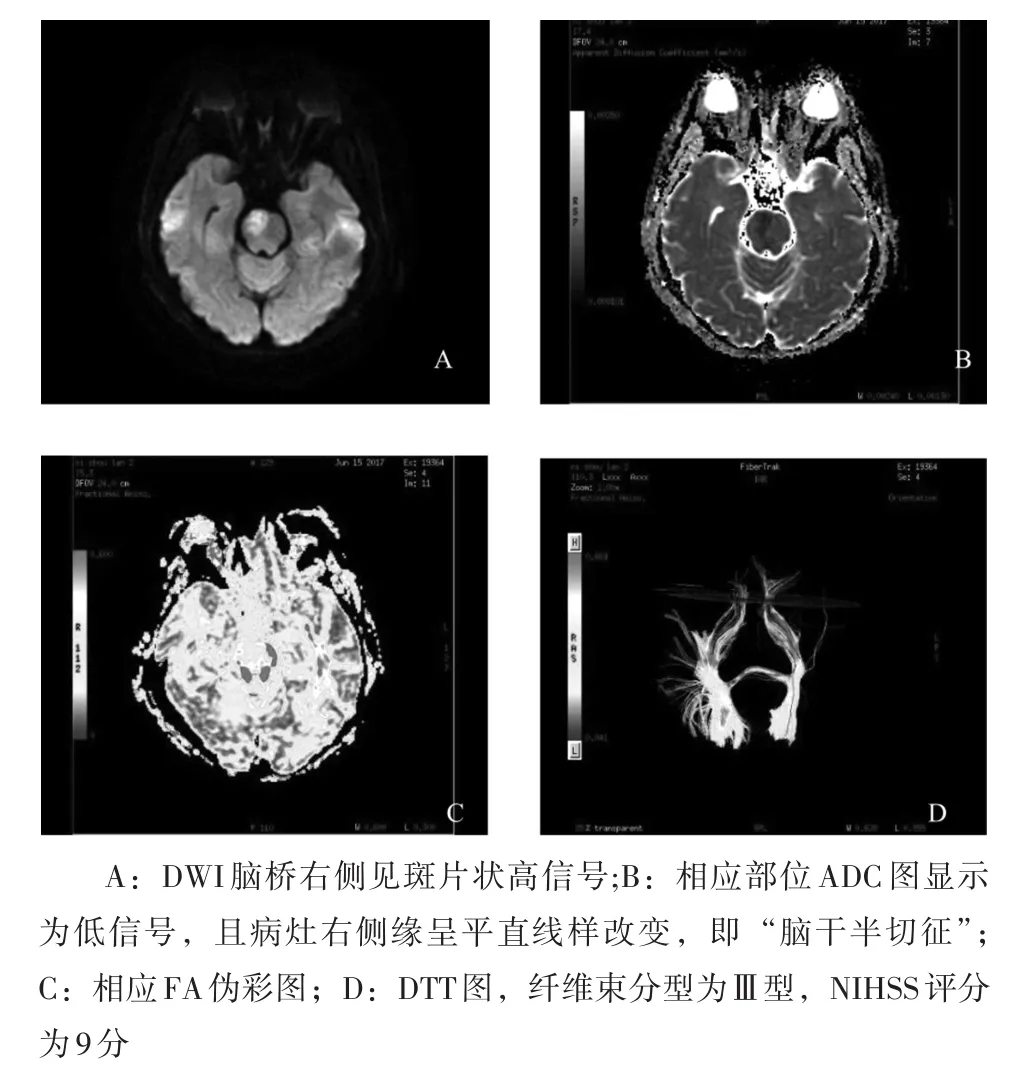
图3 脑桥部DWI、ADC图与相应彩图
3 讨论
3.1 脑干梗死的特征MRI表现及与中脑脚间高信号的区别 脑干梗死作为一种特殊类型的脑梗死,由于脑桥富含神经核团较多、体积大,对供血需求大,加之穿支终末动脉经过脑桥的路径长,对缺血的敏感度较高,因此脑桥梗死的发生率最高,约占76.6%[4]。供应脑干深穿支血管是以脑干中线为界对称分布,即旁正中动脉、短旋动脉和长旋动脉,且双侧之间几乎没有任何交叉供血的情况,因此脑干梗死病灶一般不跨越中线累及对侧,有报道称梗死灶范围甚至可以占据局部层面的1/2,也几乎不向对侧跨越。而且脑干梗死的发生倾向于单侧,很少有双侧梗死的发生[5]。供应脑干的旁正中动脉和长旋动脉供应区紧邻中线侧缘呈“刀切”样与中线平齐,因此当上述血管近中线处分支动脉狭窄或闭塞造成供血区缺血而导致局部脑干组织梗死时,其病变形态则以中线为界呈半切样改变,即在MRI上表现为所谓的“脑干半切征”[6],该征象对脑干梗死的诊断具有特异性。
文献报道部分正常人中脑大脑脚间区可见DWI高信号,相应 ADC 图信号减低[7-8]。韩鸿宾等[7]研究证实中脑层面小脑上脚的神经纤维及交叉区的各向异性减低是导致中脑脚间区DWI高信号的主要原因。此外有文献报道,单纯中脑梗死的发生率仅为0.7%~2.3%[9]。而一旦中脑发生梗死,T2WI上会有信号的改变。因此,笔者认为鉴别正常中脑脚间区DWI高信号是否为病灶,一看左右对称与否,二看T2WI上有无异常改变。
3.2 脑干梗死不同时期ADC值、FA值的变化规律及与临床NIHSS评分的相关性 如上所述脑干的特殊的对称性血供结构,因此当一侧组织出现梗死时,以对侧正常组织作为参照,采用ADC值比率、FA值比率,即患侧/对侧,既可以排除场强等因素的影响还可方便同期病例不同个体间的比较。由于脑干梗死不同阶段ADC值变化的起伏较大,或是由于脑干富含白质纤维束,因此单独用ADC值来评估脑干梗死临床症状及预后的应用受到一定限制,本研究仅对急性期和亚急性期脑干梗死病例rADC与临床NIHSS评分进行相关性分析,其结果均与NIHSS评分无明显相关性。张苗等[10]研究脑干梗死的磁共振扩散张量成像与临床预后的相关性发现梗死灶rFA值随发病时间的变化而持续下降。本研究相关性分析显示,急性期组rFA与NIHSS评分呈负相关,因此对于急性期脑干梗死病例rFA越低则相应临床症状越重,NIHSS评分越高,这有助于临床针对不同时段就诊的脑干梗死患者个性化评估及治疗提供一定的参考价值。
3.3 脑干梗死DTT分型与临床NIHSS评分的相关性 DTT是在DTI的基础上利用三维示踪技术可以在活体无创地显示白质纤维束的解剖结构及整体三维观察白质纤维束的完整性、大体数量、追踪纤维的走行[11]。已有报道此种方法研究缺血性脑梗死病灶与白质纤维束的关系,有关脑梗后预后的研究中发现认为患者运动肌力的恢复与白质纤维束受损程度密切相关[12]。然而单独对脑干病变的研究相对较少。单独分析脑干梗死灶体积或面积与临床NIHSS的相关性存在很大的局限性。慢性期由于其属于梗死恢复期,其临床表现大都恢复,可能造成较大误差,因此本次研究未对慢性期进行相关分析。本研究显示急性期、亚急性期脑干梗死DTT分型与NIHSS评分均呈正相关,与国内外报道一致。
综上所述,脑干梗死好发于脑桥,单侧发病较多,“脑干半切征”是脑干梗死的特征性MRI表现;正常人大脑脚间DWI可呈高、稍高信号,但具有双侧形态、信号对称,T2WI上无明显异常改变等特点。对于富含纤维束的脑干组织来说FA值(尤其是rFA)对评价脑干梗死与临床关系方面敏感性更高。DTT是一种无创性的可以宏观显示白质纤维束的MRI功能成像技术,可以显示脑干梗死灶与纤维束的关系及纤维束受累情况,这对于临床针对DWI呈不同程度高或稍高信号的脑干梗死患者,采取个性化评估及治疗提供很大的参考价值。
