肺表面活性物质联合呼吸机治疗新生儿胎粪吸入综合征的效果
2019-09-16张彬钰杜芸芸
张彬钰, 王 辉, 杜芸芸
(1. 陕西省安康市妇幼保健院 新生儿科, 陕西 安康, 725000;2. 陕西省紫阳县人民医院 儿科, 陕西 安康, 725399)
新生儿胎粪吸入综合征(MAS)是新生儿常见并发症,由胎儿宫内窘迫、胎粪吸入呼吸道、肺泡机械性阻塞等因素导致,具有较高病死率[1-2]。据统计[3], MAS患病率为1.2%~2.3%, 病死率占7.5%~15.0%, 存活者多伴中枢神经系统后遗症、颅内出血等并发症,预后欠佳。目前,临床治疗MAS尚无统一标准性方案,以呼吸机、高浓度氧疗、高频通气等方式为主,对MAS治疗有一定效果,但呼吸机因操作复杂、并发症多等,且呼吸机使用难以逆转肺表面活性物质(PS)失活现象,影响患儿恢复效果[4-5]。PS是肺泡Ⅱ型上皮细胞分泌脂蛋白,具降低肺泡表面张力、改善肺氧合能力作用。因此有研究[6]提出,对MAS患儿采取PS治疗,以纠正广泛性肺泡萎缩、PS失活表现。本研究对本院2018年1月—2019年3月收治的200例MAS患儿采取PS联合呼吸机治疗,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取本院2018年1月—2019年3月收治的200例MAS患儿,按数字随机表法分为2组。对照组100例,男53例,女47例; 胎龄38~41周,平均(39.50±0.41)周; 出生体质量2.07~4.01 kg, 平均(2.94±0.43) kg; 出生至发病时间2~10 h, 平均(5.41±0.42) h; 新生儿1 min Apgar评分(6.84±0.35)分。观察组100例,男55例,女45例; 胎龄38~42周,平均(39.51±0.42)周; 出生体质量2.05~4.02 kg, 平均(2.95±0.42) kg; 出生至发病时间3~10 h, 平均(5.45±0.40) h; 新生儿1 min Apgar评分(6.85±0.35)分。2组患儿基线资料比较无显著差异(P>0.05), 可进行比较。 纳入标准: ① 患儿羊水被胎粪污染、气管内吸出胎粪污染羊水,经临床表现、影像学技术等综合检查,与《实用儿科学》[7]中MAS诊断标准相符; ②符合《新生儿机械通气治疗学》[8]中呼吸机治疗标准; ③ 患儿家长或法定监护人知情研究,签署同意书; ④ 研究内容符合医学伦理委员会审批标准。排除标准: ① 出生体质量<2.0 kg; ② 出生至发病时间>12 h; ③ 出生10 min Apgar评分<3分; ④ 先天性畸形、血液系统疾病或先天性心脏病者; ⑤ 预计生存时间<3个月; ⑥ 中途退出研究者。
1.2 治疗方法
2组患儿入院常规治疗,常规保暖、祛痰、清理呼吸道分泌物、抗生素预防感染、营养能量供给、心功能支持、维持水电解质平衡。对照组患儿在常规治疗基础上接受呼吸机治疗,使用Stephanie型呼吸机(德国斯蒂芬公司生产),设置压力控制、同步间歇指令通气模式,呼吸频率20~50次/min, 吸气时间0.4~0.5 s, 吸入气氧浓度(FiO2)0.5~0.8, 平均气道压(MAP)10~17 cmH2O, 呼吸峰压18~25 cmH2O, 呼吸末正压3~5 cmH2O, 同时依据经皮血氧饱和度(SaO2)调整呼吸机参数。观察组联合呼吸机与PS治疗,呼吸机治疗同对照组, PS治疗如下。取外源性PS(国药准字H20052128, 华润双鹤药业股份有限公司)一次性给药,剂量200 mg/kg, 先将药物复温,取仰卧位,吸尽呼吸道内分泌物,清洁消毒,气管内注入,取5 mL注射器抽取PS, 于气管导管内穿刺,药液匀速注入肺内,使用气囊加压给氧,于肺内充分弥散,维持SaO2≥90%, 给药6~8 h内不得吸痰。
1.3 观察指标
① 肺氧合功能: 氧合指数(OI); ② 血气指标: 动脉血氧分压[p(O2)]、动脉血二氧化碳分压[p(CO2)]; ③ 呼吸机参数: MAP、FiO2及上机时间; ④ 统计2组患儿治疗并发症,包括呼吸机相关性肺炎、缺氧缺血性脑病、肺气漏等。
1.4 统计学方法

2 结 果
2.1 2组治疗前后肺氧合功能比较
治疗前, 2组OI比较无显著差异(P>0.05); 2组治疗12、24 h OI较治疗前下降,观察组较对照组下降更显著,差异有统计学意义(P<0.05), 见表1。
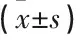
表1 2组治疗前后氧合指数比较
与治疗前比较, *P<0.05; 与对照组比较, #P<0.05。
2.2 2组血气分析指标比较
治疗前, 2组血气分析指标比较无显著差异(P>0.05); 治疗12、24 h 后,血气分析指标较治疗前改善,且观察组较对照组改善更显著(P<0.05), 见表2。
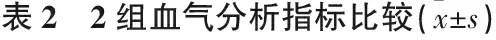
mmHg
p(O2): 动脉血氧分压;p(CO2): 动脉血二氧化碳分压。 与治疗前比较, *P<0.05; 与对照组比较, #P<0.05。
2.3 2组治疗前后呼吸机参数比较
2组治疗前MAP、FiO2比较无显著差异(P>0.05); 治疗12、24 h MAP、FiO2下降,观察组较对照组下降更显著,差异有统计学意义(P<0.05), 观察组上机时间短于对照组,差异有统计学意义(P<0.05), 见表3。
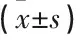
表3 2组治疗前后呼吸机参数比较
FiO2: 吸入气氧浓度; MAP: 平均气道压。与治疗前比较, *P<0.05; 与对照组比较, #P<0.05。
2.4 2组并发症及病死率比较
观察组呼吸机相关性肺炎、肺气漏发生率及病死率均低于对照组,差异有统计学意义(P<0.05), 见表4。

表4 2组并发症及病死率比较[n(%)]
与对照组比较, *P<0.05。
3 讨 论
MAS是因胎儿宫内吸入混有胎粪羊水,导致小气道机械性梗阻,在吸入12~24 h刺激小气道,引起肺部高炎症反应、肺间质水肿及气道完全或不完全梗阻。呼吸机是治疗MAS的常用手段,可有效纠正机体缺氧、酸中毒状态,增加肺泡面积、提高肺顺应性,减少肺内分流,改善呼吸道塌陷,减少呼吸阻力,促使肺通气功能改善[9]。但MAS患儿在呼吸机治疗期间,会损伤气道黏膜,促使细菌迁移及繁殖,增高呼吸机相关性肺炎、肺气漏等并发症发生率,因此联合其他方式成为当前临床研究重点。
MAS患儿多存在PS灭活现象,因胎粪中溶蛋白酶、磷脂、游离脂肪酸等物质使PS灭活,造成继发性PS缺乏,肺泡萎陷、肺急性损伤、肺顺应性下降等[10]。PS物质主要覆盖于肺泡内面,是维持肺通气功能的重要物质,具降低肺泡内压、减少肺泡渗出等作用[11]。王娴等[12]对MAS患儿重复使用PS, 结果患儿治疗后血氧分压升高, MAP、FiO2下降,较治疗前比较有显著差异(P<0.05), 所有患儿存活,无死亡病例。黎敏等[13]对PS患儿采取机械通气联合PS治疗,联合组患儿机械通气时间、氧暴露时间、住院时间较机械通气组患儿缩短,存活率为95.24%, 高于机械通气治疗组的90.47%。樊晓艳等[14]对MAS患儿采取PS气管内注射,机械通气时间、氧暴露时间及住院时间缩短, OI指数下降。本研究中,观察组治疗后肺氧合功能、血气分析指标较对照组改善,治疗12、24 h MAP、FiO2低于对照组,上机时间短于对照组。结果发现,对MAS患儿采取呼吸机联合PS治疗,可提高肺顺应性,增强肺氧合功能,改善肺通气功能,且能缩短患儿上机时间,使患儿尽快接受治疗。
外源性PS给药能拮抗肺组织间隙内蛋白渗出,减轻肺炎症反应,并能减少胎粪中胆固醇、胆红素等有害物质,在最大程度上改善肺部功能,减轻肺部炎症程度[15-16]。对MAS患儿采取外源性PS给药,能够缓解因高氧暴露、正压通气造成的气道损伤、肺部损伤; 增强肺表面活性物质代谢能力,抑制蛋白渗入肺泡间隙,抑制该物质合成及分泌[17]; 降低核转录因子Kb表达,调控炎症反应[18]。本研究观察组呼吸机相关性肺炎、肺气漏发生率、病死率低于对照组。因此, PS联合呼吸机可降低肺损伤发生率,提高患儿存活率。综上所述, PS联合呼吸机治疗MAS能获得理想效果,可改善肺功能,降低并发症发生率,提升MAS存活率,临床价值高。
