腹腔镜胆总管切开取石胆总管一期缝合的疗效与安全性分析
2019-09-03吴涛熊廷刚高绪照龚骞田月鹏
吴涛,熊廷刚,高绪照,龚骞,田月鹏
(张家界市人民医院 肝胆外科,湖南 张家界 4270001)
胆总管结石是临床常见病、多发病,其传统术式多采用胆总管切开取石+T管引流术,但因长时间携带T管所导致的胆汁丢失、T管脱落、护理困难、腹壁引流管口疼痛不适、拔管前造影检查等相关问题,一直困扰着胆总管结石患者及医护人员。随着微创技术的进步以及对胆道疾病的深入研究,腹腔镜下胆总管切开取石术已成为治疗胆总管结石的常规术式,但对于腹腔镜下胆总管切开取石术后是采用一期缝合还是放置T管引流目前国内外尚无统一标准。尽管已有多个中心报道腹腔镜胆总管切开取石一期缝合的可行性及并发症处理对策,但结果不完全一致[1-2]。为了探究腹腔镜下胆总管探查取石术后一期缝合的临床疗效及安全性,回顾性分析张家界市人民医院肝胆外科自2015年9月至2018年12月成功实施腹腔镜下胆总管切开取石术的104例胆总管结石患者的临床资料,并就胆总管一期缝合的临床疗效与安全性与T管引流术进行对比,现报道如下。
1 资料和方法
1.1 一般资料
本组共104例胆总管结石患者,将术中实施胆总管一期缝合者设为缝合组(n=63),放置T管引流者设为T管组(n=41)。两组患者在年龄、性别、结石数目、胆总管直径方面无统计学差异(P>0.05) (表1)。综合国内外研究报道及我科前期经验[3-4],缝合组纳入标准如下:(1)术前影像检查胆总管直径大于8 mm;(2)排除合并急性胰腺炎的低位胆道梗阻;(3)排除严重高血糖、重度贫血、重度低蛋白血症等可能影响组织愈合的全身性疾病;(4)术中胆道镜探查胆管壁无严重充血、水肿,乳头功能良好,排除胆道炎性狭窄及占位;(5)术中所见胆道结石数目、分布等与术前影像等评估一致;(6)胆总管无血供破坏及胆管壁组织缺损。本组资料所有患者均签署手术同意书,告知术中酌情实施胆总管一期缝合或T管引流,重点告知实施胆总管一期缝合与放置T管引流术后的利弊及风险等。本研究经我院医学伦理委员会批准,手术操作由同一主刀医生完成。
1.2 手术方法
采用4孔法操作,需同时行胆囊切除患者先处理胆囊三角,游离胆囊,胆囊管夹而不断,利用胆囊管的牵拉辅助暴露胆总管,确认胆总管组向。根据术前影像资料酌情纵向切开胆总管前壁10~15 mm,右侧肋缘下穿刺孔置入胆道镜,先探查肝内胆管,再探查胆总管下端及乳头,胆道镜下网篮取净结石,部分质硬嵌顿结石酌情行胆道镜下钬激光碎石,退镜时需全程显露胆道管腔。缝合组:予以4-0可吸收线连续或间断缝合胆总管前壁,T管组:自胆总管切口置入16~18号乳胶T管,4-0可吸收线间断缝合胆总管全层,T管注水测试胆总管切口处无渗漏,T管以最短的垂直距离于右上腹穿刺引出。两组患者冲洗腹腔吸净积液后,在Winslow孔处置腹腔引流管1根,经右肝下自右侧腋前线穿刺孔引出。术后1周常规复查胆道彩超、肝功能等,对于有腹痛、黄疸患者进一步行MRCP检查确诊有无胆管残余结石。
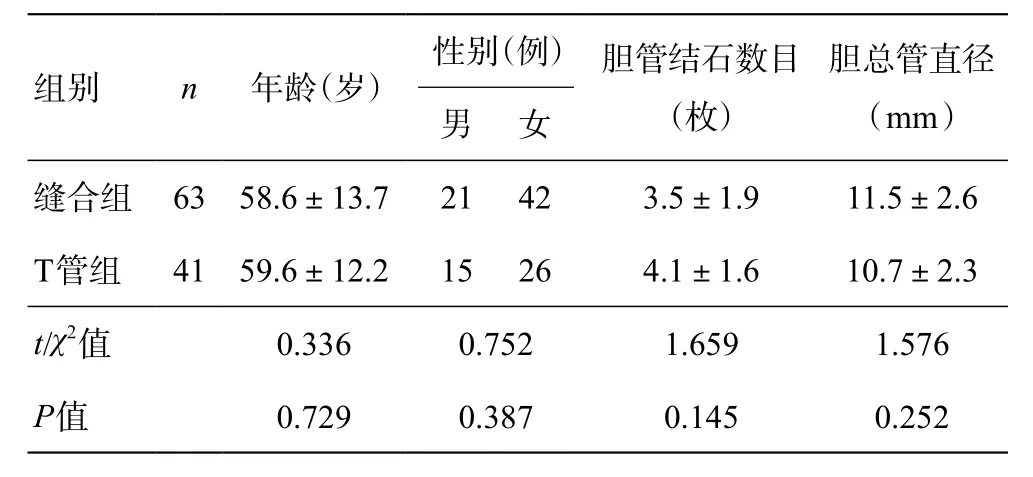
表1 两组患者术前一般资料比较
1.3 观察指标
记录两组患者的手术时间、术中出血量、术后住院时间、胆管残余结石、胆漏发生率情况。
1.4 统计学分析
2 结果
本组病例均顺利完成腹腔镜胆总管切开取石术。两组患者在手术时间、术中出血量、胆管残余结石、术后住院时间的差异无统计学意义(P>0.05)(表2)。缝合组术后发现胆总管残余结石1例,表现为术后第三天突发腹痛、黄疸,肝功能提示胆红素升高且以直接胆红素升高为主,经MRCP确诊为胆总管末端残余结石,直径约6 mm,经积极解痉、利胆等治疗后结石顺利排出。T管组发现胆管残余结石2例,患者无不适,于6~8周拔管前行T管造影确诊,后经胆道镜顺利完成取石后拔除T管。缝合组胆漏发生率明显高于T管组[7例(11.1%)vs1例(0.3%)],差异有统计学意义(P<0.05),胆漏多发生在术后3日内,胆汁引流量一般少于100 mL/d,有2例胆漏患者术后第一天引流量大于300 mL,术后1周内胆漏量逐渐减少,采取右侧卧位,保持Winslow孔引流管低位通畅引流,配合抗感染、对症等治疗,均顺利恢复。余患者在随访期均无腹痛、黄疸、发热不适及死亡病例发生。
3 讨论
胆总管结石的传统手术方法是胆总管切开取石+T管引流,随着微创技术的进步,开腹胆总管切开取石已逐步被腹腔镜下胆总管切开取石等微创手术方法取代[5]。腹腔镜下胆总管切开取石留置T管后存在生活护理不便、带管时间长、T管可能脱落、胆汁丢失、局部疼痛等诸多弊端,对于病情单一、术中胆道镜探查发现胆管条件良好、结石取出干净的患者,术中放置T管引流的必要性越来越受到学者质疑[6],有报道认为腹腔镜胆总管切开取石一期缝合是治疗胆总管结石的有效方法,但前瞻性研究不多,缺乏多中心大样本数据支持。因此,有必要继续探究胆总管一期缝合的临床疗效与安全性。
本研究中两组患者在手术时间、术中出血量、术后住院时间、胆管残余结石方面的差异无统计学意义(P>0.05),但缝合组胆漏发生率明显高于T管组(P<0.05)。胆管残余结石是评估胆总管一期缝合临床疗效的重要指标,笔者认为:胆总管多发低密度颗粒结石(直径4~6 mm胆固醇结石)术后胆管残余结石风险大,因结石在胆道镜的水流下可漂浮至肝内胆管发现困难,术后结石下移导致低位胆道梗阻等。当然,术者胆道镜的操作以及与助手取石配合熟练程度也不容忽视。当发现胆管残留结石后,T管引流术因保留了取石通道可以再次取石,而胆总管一期缝合则需借助解痉利胆药物排石或经乳头取石,甚至需再次胆总管探查取石等。理论上讲,胆总管一期缝合均有胆管残余结石可能,所以,术前必须充分告知胆管残余结石风险与处理办法,结合患者意愿及术中情况选择合理手术方法。

表2 两组患者术中及术后相关指标比较
胆漏是评估临床疗效安全性的重要标准,本研究胆漏时间多集中在术后3 d内,较少发生超过一周的胆漏,经保持Winslow引流管通畅,防止感染、禁食、对症等治疗,所有胆漏患者均顺利恢复。我们分析胆漏的发生原因发现,胆漏发生的时间节点多集中在研究初期,随着操作技术的成熟与经验积累,研究后期胆漏发生病例显著减少。笔者认为术后胆漏的原因如下:(1)解剖因素:胆总管扩张不明显、胆总管被敷组织少,胆囊管与胆总管汇合变异、肝门静脉海绵样变性等可能导致术中操作困难,增加胆漏风险;(2)技术因素:胆总管切开后胆管的完整性被破坏,胆管缝合针距边距不一致、针距过宽(>2 mm)、缝合未达胆管壁全层、胆管壁反复进针、打结过紧组织切割、术中过度裸化胆管壁等均可能增加胆漏风险;(3)胆管压力因素:如果患者胆管残余结石、乳头开合功能不良、胆管壁炎症水肿重、Oddi括约肌痉挛等有可能导致胆道压力增高增加术后胆漏风险[7];(4)影响组织愈合因素:如高龄、糖尿病、重度贫血、重度低蛋白血症等因素等有可能增加术后胆漏风险。
胆总管结石复发与胆管狭窄是胆总管一期缝合的远期疗效评价指标,由于本研究随访时间较短,尚不能有效评价,有研究认为胆总管一期缝合后结石复发率较低,结石复发可能与胆总管一期缝合把握较严以及缝线选择有关[8]。关于胆道狭窄,有研究报道胆总管一期缝合少有胆道狭窄,仅部分患者影像学资料提示胆管扩张考虑胆道狭窄,患者无临床表现及治疗价值[9-10]。
总之,在严格把握手术指征后,腹腔镜下胆总管切开取石一期缝合优于传统T管引流,主要体现在胆总管一期缝合术后无需携带T管,生活护理方便、恢复快、无需T管造影检查拔管等,但胆总管一期缝合并不能完全替代T管引流,应结合患者病情及手术意愿谨慎选择,术前精确的胆道影像评估、腹腔镜下精细操作是提升胆总管一期缝合疗效与安全性的关键。