双导丝技术及经胰管乳头预切开术在困难性ERCP胆管插管中的应用
2019-08-12徐兆军戴雪松张振玉
徐兆军,高 波,高 敏,戴雪松,张振玉
南京医科大学附属南京医院消化科,江苏 南京 210000
经内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)诊疗能否成功,十二指肠乳头插管是最基本、也是最关键的操作,由于患者乳头结构的千差万别,我们在插管时经常会遇到困难,事实上,即使非常熟练的ERCP医师,也会有20%~30%的病例采用常规方法插管无法进入胆总管,这时需要一些特殊的插管技术辅助,尽快插入胆管,减少ERCP不成功而导致的胰腺炎等并发症的发生,减少医疗纠纷,这就需要用到双导丝技术及预切开技术,预切开技术分为针状刀预切开、经胰管胆管预切开、犁状刀预切开,近年还有用Duel刀、IT刀代替针状刀预切开。
我们回顾了2015年1月至2018年1月81例困难性ERCP胆管插管患者,采用继续常规插管方法、双导丝技术和经胰管乳头预切开术,比较几种方案插管的成功率及并发症发生情况。
1 资料与方法
1.1 一般资料81例患者为南京医科大学附属南京医院消化科、普外科、肿瘤科住院患者,其中胆总管结石患者73例、Oddis括约肌炎性狭窄3例、胆管癌4例,胆囊癌侵犯胆管1例。男36例,女45例,年龄(68.28±13.46)岁(37~92岁),其中合并十二指肠乳头旁憩室32例。根据不同的插管方法分为3组:A组33例采用双导丝法,男15例,女18例;B组18例采用经胰管乳头预切开法,男8例,女10例,50~76岁,37~80岁;C组30例继续采用常规插管法,男13例,女17例,38~92岁。ERCP胆管插管困难标准:经标准插管、超过10 min无法进入胆管,导丝反复进入胰管≥4次。本研究均获得患者及家属的知情同意,且得到医院伦理委员会的批准。
1.2 器械与设备Olmpus JF260及Olmpus TJF260十二指肠镜、莱曼高频电刀、Olmpus 211标准弓状切开刀、普通取石网篮、碎石网篮、取石球囊、胆道柱状扩张气囊、黄斑马导丝。
1.3 操作方法患者术前8~12 h禁食禁水,口服利多卡因胶浆,患者取俯卧位,面朝右侧,静脉注射安定5~10 mg、曲马多100 mg、丁溴东莨菪碱20 mg,十二指肠镜进镜至十二指肠降部,取直镜身,标准弓式切开刀带斑马导丝插管,若遇到困难插管患者,导丝反复进入胰管,采取进一步措施,分为3种方案:
A组:采用双导丝技术,留置胰管导丝,退出切开刀,重新用切开刀带另一根斑马导丝再次插管,通过切开刀方向变化行胆管插管,困难者可通过推压胰管导丝,使之与切开刀呈一定角度,让胆胰管分离,利于胆管插管,反复尝试插入胆管。
B组:采用经胰管乳头预切开术,经胰管导丝,沿11点方向行乳头预切开,大部分见到乳头有胆汁排出,再行胆管插管,进入胆管。
C组:继续按常规插管方法,反复调整切开刀及导丝方向,继续胆管插管10~15 min,至插入胆总管。
进入胆管后行乳头切开、柱状气囊扩张、取石或留置鼻胆管,或留置胆管支架,留置5.0 cm 5F胰管支架,术后观察有无明显腹痛,予禁食、输液、抗感染、抑酸等治疗,消炎痛肛栓0.1肛塞,术后3 h及次日查血常规、血淀粉酶。
1.4 统计学分析采用SPSS 18.0软件进行统计学分析,计数资料用例数/%表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 插管成功率A组33例患者28例进入胆总管,成功率84.8%;B组18例患者17例进入胆总管,预切开后大部分见胆汁流出,其中12例预切开1次均成功完成胆管深插管,另5例仍无法进入胆管,又追加预切开一点后顺利胆管插管成功,成功率94.4%;C组30例患者16例进入胆总管,成功率53.3%。A组与B组成功率比较,差异无统计学意义(χ2=1.033,P>0.05);A组与C组成功率比较,差异有统计学意义(χ2=7.410,P<0.05);B组与C组成功率比较,差异有统计学意义(χ2=8.850,P<0.05)(见表1)。

表1 各组插管成功率比较 Tab 1 Comparison of success rates of intubation among three groups
2.2 并发症A组患者术后高淀粉酶血症4例,轻症急性胰腺炎1例,无出血、穿孔发生,并发症发生率15.2%;B组患者高淀粉酶血症3例,1例24 h内发生上消化道出血,黑便3次,伴有头昏、乏力,血色素下降超过3 g/dl,经禁食、抑酸、止血治疗后,出血很快控制,未输血,轻症急性胰腺炎1例,无穿孔患者,并发症发生率27.8%;C组患者高淀粉酶血症5例,轻症急性胰腺炎1例,无出血、穿孔患者,并发症发生率20.0%。胰腺炎患者予禁食、抑酸、抑制胰腺分泌等保守治疗3~10 d后痊愈。A组与B组、A组与C组、B组与C组并发症发生率两两比较,χ2值分别为1.178、0.256、0.385,差异均无统计学意义(P>0.05)(见表2)。
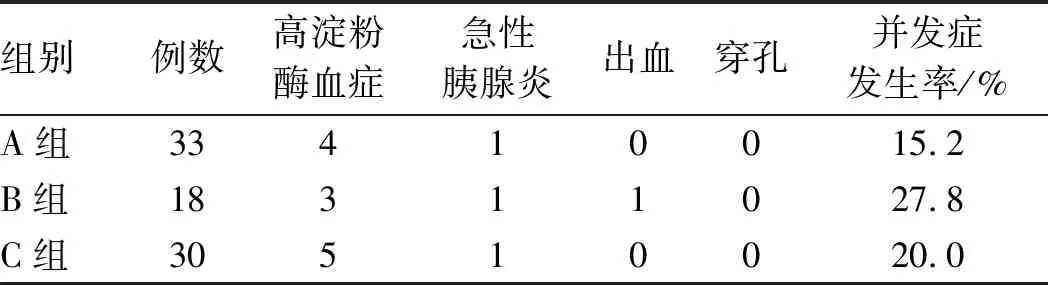
表2 各组并发症发生率比较 Tab 2 Comparison of complications incidence rates among three groups
3 讨论
ERCP在临床上开展越来越普遍,在治疗胆管结石、梗阻性黄疸、急性胆管炎方面有独特的优势,但ERCP仍是内镜手术中难度最高、风险最大的,胰腺炎、出血、穿孔是ERCP常见并发症。ERCP成功的关键是插管,由于十二指肠乳头形态及开口变异较大,十二指肠降部乳头周围憩室很常见,导致插管的难易程度无法预料,插管不成功,容易引起操作医师,尤其是新手医师的挫败感,有时甚至引起严重并发症,引起医疗纠纷。所以要求我们采用各种方法提高插管的成功率。继续按常规插管方案,调整切开刀及导丝方向,插管成功率不高,双导丝技术及预切开技术能帮助我们明显提高ERCP插管成功率,临床研究[1-2]表明,双导丝法及乳头预切开法插管成功率高于常规插管,可作为选择性胆管插管失败后的一种补救插管方法。ERCP医师,尤其是新手,在插管过程中经常会感觉到导丝进胰管较进胆管容易,进入胰管后无法进入胆管,此时可先采用双导丝技术。双导丝技术又称胰管导丝占据法,是指ERCP插管后切开刀或导管反复进入胰管而无法进入胆管,此时可留置胰管导丝,重新用切开刀带另一根导丝插管,往往会获得成功。DUMONCEAU等[3]于 1998 年注意到活检孔道可同时插入一根导丝和一根造影导管,随后又报道了 1 例Billroth Ⅰ式术后患者通过导丝占据胰管法成功行胆管内插管继而完成十二指肠乳头切开术(EST),并提出对偏位的乳头,导丝占据胰管法可以提高胆管造影的成功率。本文认为,用胰管导丝占据法称呼双导丝技术是不合理的,容易引起误解,因为此项技术并不是真的利用导丝占据胰管,因为留置胰管导丝后,我们用切开刀带另一导丝还会经常进入胰管,胰管导丝的作用是牵引分离胆胰管,这时我们需要调节切开刀的方向,不能与胰管导丝平行,甚至有时还需调节胰管导丝露出乳头开口及钳道之间的长度及张力,当然这样做也很困难,但可以明显提高插管成功率,因此我认为应该改称“胰管导丝引导法”。遇到特别困难的,还需要进一步采取预切开法。预切开技术分为:(1)针刀预切开;(2)经胰管乳头预切开;(3)梨状刀预切开。根据各个医师的喜好及术中实际情况选择合适的预切开方法,如结石嵌顿、乳头肿大明显、乳头下垂,往往可选择针刀预切开,但插管反复进入胰管(实际工作中往往遇到的这种情况比较多),部分医师喜欢留置胰管塑料支架后行针刀预切开,部分医师则喜欢经胰管导丝往胆管方向乳头预切开,笔者更喜欢选用后一种方法。GOFF[4]最早提出经胰管胆胰管隔膜切开法用于困难性 ERCP 胆管深插管。当导丝反复进入胰管时,沿导丝用弓形刀由胰管向胆管方向切开约 5 mm,拔出弓形刀,沿导丝左上方重新向胆管插管。其优点是切口小、方向容易控制、并发症发生率低。GOFF[5]还总结了 51例患者资料,成功率可达 97.5% 。国内孙雄等[6]报道,经胰管胆胰管隔膜切开术及双导丝技术能明显提高困难性ERCP插管的成功率,而并发症较单导丝插管下降。国内部分学者认为经胰管导丝乳头预切开更安全,刘枫等[7]回顾性分析了30 例采用胰管括约肌预切开方法治疗的胆道插管困难患者的资料,首次ERCP胆管深插管成功率为93.3 %,第2次ERCP插管成功率为96.7 %,术后并发胰腺炎的发生率(6.7%)远低于CATALANO等[8]报道的针状刀预切开后的胰腺炎发生率(17.7%)。笔者也同意这种观点,特别是乳头旁憩室,针刀预切开风险明显增大,而经胰管导丝胆管预切开较容易控制切开方向及大小,因而多数采取这种方法预切开。经胰管乳头预切开机理,所有参考书及文献资料均认为是将胆胰管之间隔膜切开,导丝切开刀及导丝才能进入胆管,笔者认为这种观点是错误的,应该只要将乳头开口切开到一定程度就能进入胆管,而不是胆胰管隔膜切开与否,我们在做此类预切开时往往要求刀头进入共同通道越浅越好,主要是担心胰管括约肌切开后诱发胰腺炎,而且切开乳头开口需到一定程度,而不会选择切开刀进入较深,将内口切大,外口不做任何切开,即使内外口都切开,也不能保证肯定将胆胰管隔膜切开,我们在行ERCP乳头切开操作后往往会有这种感受,我们做EST时将乳头开口切得偏小,而内口已足够切开,网篮、气囊等器械进入胆管还是很困难,这时将乳头外口再追加切大一点,器械操作就会变得很容易。笔者在做预切开时,有5个病例第1次预切开后仍旧无法插管进入胆管,又追加预切开一点后均顺利进入胆管。所以我们建议预切开时选择小的切开,不行再追加切开。有研究[9]认为,在预切开之前长时间的胆管插管、导丝反复进胰管损伤了乳头及胰管括约肌从而增加了术后胰腺炎发生率,而预切开本身不是其危险因素。分析原因: (1)经胰管乳头预切开明显缩短插管的时间,避免了因长时间插管导致的乳头水肿;(2)经胰管预切开后一般会留置胰管支架后使胰液排出通畅也可能减少胰腺炎发生。因此,行经胰管预切开,建议常规留置胰管支架。这种方法在最近的欧洲困难性乳头插管指南中也得到推荐[9]。CENNAMO 等[10]报道预切开与插管未成功者术后胰腺炎发生率分别为2.5%和5.3%,认为预切开技术有较低的术后胰腺炎发生率。国内马镇坚等[11]报道认为,困难ERCP插管术后胰腺炎发生率经胰管预切开(4/8)较双导丝法(2/6)高,可能与报道的样本量太小有关。HALTTUNEN 等[12]在6 209 例 ERCP 病例中有 588 例行预切开,并比较经胰管切开术和电针切开术,预切开插管成功率为 90%(529/588),351 例行胰管切开术,178 例行电针切开术,成功率分别为97.3%和 71.3%,术后胰腺炎发生率分别是 8.8%和 5.1%。本次研究并发症发生率因将高淀粉酶血症列入,因此较高,但实际上高淀粉酶血症患者无腹痛、腹胀临床症状,一般淀粉酶24~48 h即恢复正常,胰腺炎、出血、穿孔等并发症发生率则较低,笔者认为,对困难性ERCP胆管插管患者,双导丝技术及经胰管乳头预切开术是安全有效的。
