2011~2017年上海市浦东新区围产儿死亡情况分析
2019-07-30陈金秋蒋美芳黄勤瑾关蔚许磊
陈金秋,蒋美芳,黄勤瑾,关蔚,许磊
(上海市浦东新区妇幼保健所,上海 201399)
围产儿死亡率是衡量一个地区经济文化水平和医疗卫生水平的重要指标之一[1]。本文通过对2011~2017年间浦东新区围产儿死亡情况进行研究,对围产儿死亡率的变化趋势及相关因素进行分析,从而针对性地提出干预措施,以期进一步降低本区围产儿死亡率,保障母婴健康。
资料与方法
一、资料来源
2011~2017年浦东新区妇幼保健所通过区级妇幼保健网收集的全部围产儿死亡个案及死亡评审资料。
二、方法
浦东新区在本区实行围产儿死亡季度评审、上报制度,由专职人员负责填写、收集死亡个案及评审表,并定期进行核实、查漏。本研究采用回顾性分析的方法,根据2011~2017年7年间《上海市围产儿死亡评审表》及《上海市围产儿死亡个案登记表》收集本区围产儿母亲的基本情况、围产儿死亡原因及既往孕产史等信息,进行单因素分析。
围产儿死亡定义:围生期I(妊娠期满28周至出生后7 d)死亡的胎儿及新生儿。孕周不详者,则以出生后1 h内体重>1 000 g或身长>35 cm者为统计标准。
死胎定义:妊娠20周后胎儿在子宫内死亡者。部分死亡明显与妊娠并发症或母亲的其他疾病相关,但部分无明显死亡诱因。
死产定义:胎儿在分娩过程中死亡,亦是死胎的一种。常与分娩时没有得到合适的助产服务或采取不科学、不适当的处理有关。
早期新生儿死亡定义:一般指分娩后0~6 d内死亡的新生儿,常与其出生时的情况及处理、出生后的护理与疾病等因素有关[2-3]。
重点孕妇定义:各级助产医疗机构对初诊孕妇进行妊娠风险预警评估分类,排除相关疾病或明确疾病诊断,对确诊者作为“重点孕妇”进行分类管理[4]。
三、统计学方法
数据采用SPSS 16.0软件进行统计学分析。计数资料用率表示,采用χ2检验分析,P<0.05为差异有统计学意义。
结 果
一、年度围产儿死亡率
2011~2017年浦东新区总活产数322 066例,围产儿死亡1 263例,平均围产儿死亡率为3.91‰。其中,本市户籍围产儿死亡占29.06%,平均死亡率为2.78‰;非本市户籍围产儿死亡占70.94%,平均死亡率为4.69‰。
从趋势上看,7年来活产数波动性上升(图1)。
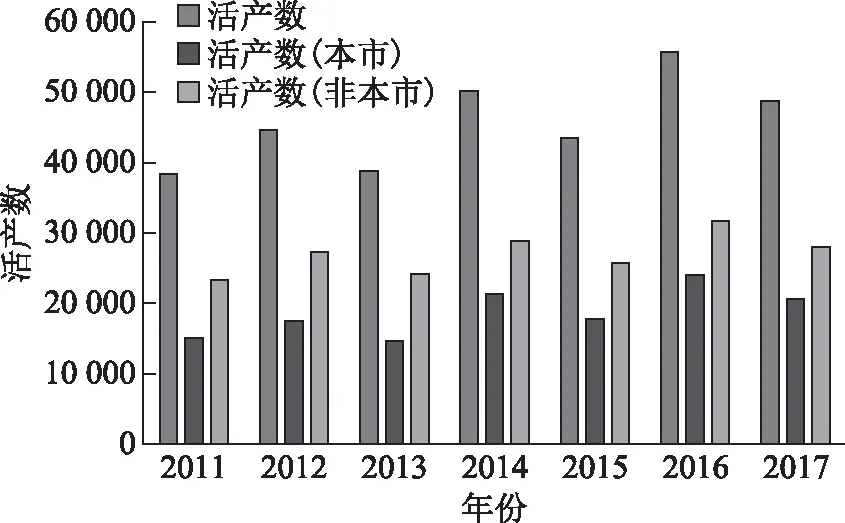
图1 2011~2017年浦东新区活产数
围产儿死亡率持续下降,平均围产儿死亡率从2011年的5.47‰下降到2017年的2.89‰;本市户籍围产儿死亡率从2011年的3.55‰下降到2017年的2.16‰;非本市户籍围产儿死亡率从2011年的6.71‰下降到2017年的3.43‰(图2)。2014年上海市“单独二孩”政策放开后,本市户籍围产儿死亡率略有回升,而非本市户籍围产儿死亡率从2015年开始略有上升;2016年初“全面二孩”政策放开后,本市及非本市户籍围产儿死亡率均继续呈下降趋势。

图2 2011~2017年浦东新区围产儿死亡率变化趋势
二、围产儿死亡分类及年度趋势
总体来看,2011~2017年围产儿死亡中死胎、死产、早期新生儿死亡的构成分别为58.5%、 3.8%和37.7%。从死胎、死产和早期新生儿死亡率趋势来看,近7年均呈逐年下降趋势(图3、图4)。
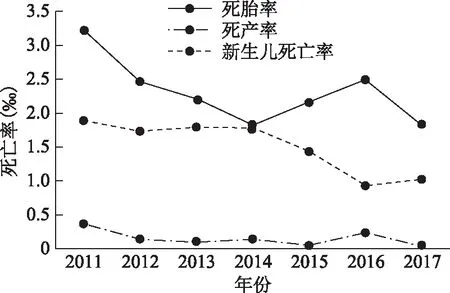
图3 2011~2017年浦东新区围产儿死亡中各类型死亡率的变化情况
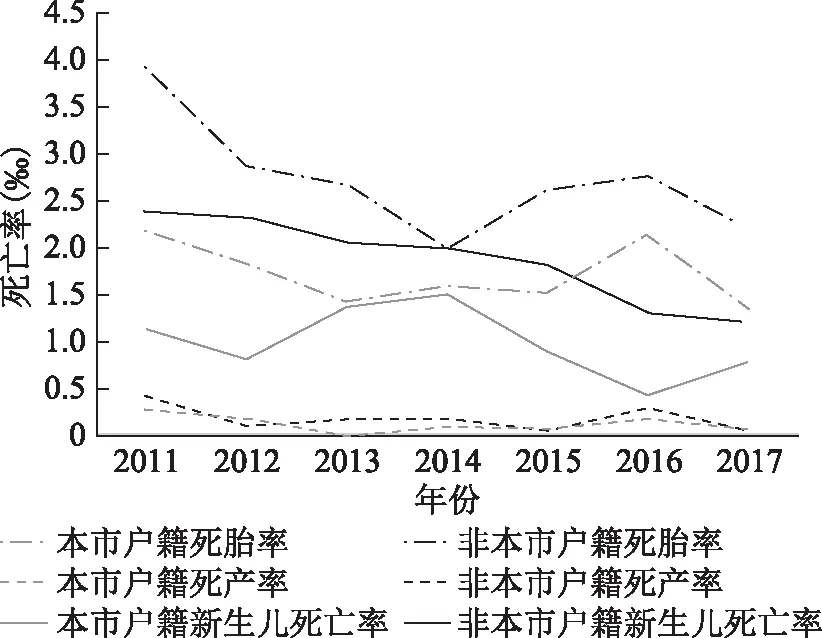
图4 2011~2017年浦东新区围产儿死亡中各类型死亡率的变化情况(户籍分类)
1.死胎:2011~2017年浦东新区死胎率平均为2.29‰,7年间死胎率从3.23‰下降到1.83‰。本市户籍平均死胎率为1.72 ‰,从2011年的2.17‰下降到2017年的1.34‰;非本市户籍者平均为2.68‰,从2011年的3.91‰下降到2017年的2.19‰。
2.死产:2011~2017年浦东新区死产率平均为0.15‰,呈下降趋势,从2011年的0.36‰下降到2017年的0.04‰。本市户籍平均死产率为0.11‰,从2011年的0.26‰下降到2017年的0.05‰;非本市户籍者平均为0.17‰,从2011年的0.42‰下降到2017年的0.04‰。
3.早期新生儿死亡:2011~2017年浦东新区新生儿死亡率平均为1.47‰,呈下降趋势,从2011年的1.88‰下降到2017年的1.02‰。本市户籍平均新生儿死亡率为0.95‰,从2011年的1.12‰下降到2017年的0.77‰;非本市户籍者平均为1.84‰,从2011年的2.38‰下降到2017年的1.20‰。
三、围产儿死亡特征分析
1.重点孕妇情况:从死亡围产儿的母亲是否属于重点孕妇的情况看,重点孕妇的比例显著上升(P<0.05),2012年所占比例不到50.00%,但到2017年已经高达62.00%(图5)。

图5 2011~2017年浦东新区围产儿死亡中重点孕妇比例的变化情况
2.胎数分布:从围产儿死亡的胎数上来看,多胎妊娠的比例逐年显著上升(P<0.05),2012年起多胎占比开始超过10.00%,2016年达最高水平19.51%(图6)。多胎妊娠中发生围产儿死亡者,使用辅助生殖技术(ART)的孕妇比例呈波动性上升趋势,从2014年开始只有7.14%(2/27),到2017年已经高达20.83%(5/24)(图7)。
四、围产儿死亡原因顺位
7年间围产儿死亡前5位死因依次为:其它原因(18.6%)、早产儿(11.8%)、胎儿畸形(9.5%)、原因不明(8.3%)和脐带扭转(6.4%)。(“其它原因”在本文中特指在《上海市围产儿死亡个案登记表》中无法被归类的围产儿死亡原因,如家属放弃、罕见疾病等)随着时间变化,死胎的死因中脐带因素逐年上升,而胎儿畸形则逐年下降;新生儿死亡原因中,随着时间变化,早产儿从第一位死因逐渐掉落至第三位(表1)。
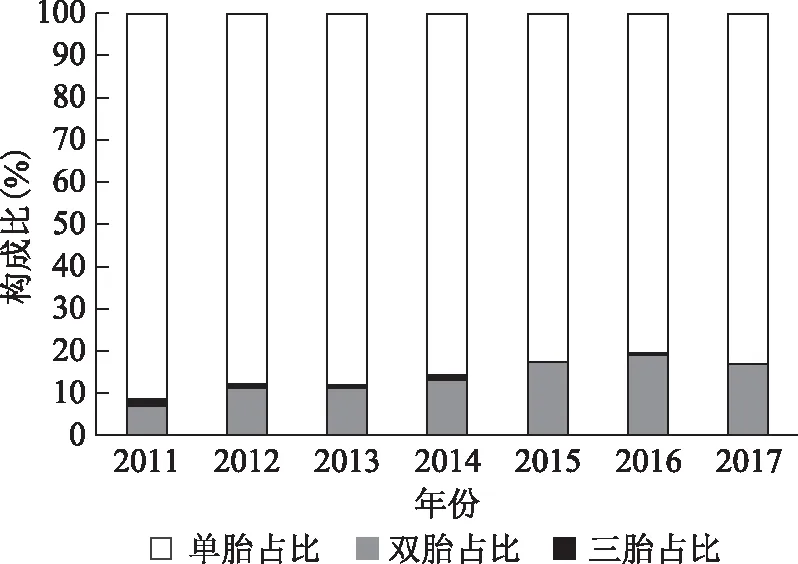
图6 2011~2017年浦东新区围产儿死亡中多胎比例变化情况

图7 2011~2017年浦东新区多胎妊娠围产儿死亡中具有ART因素的比例变化情况
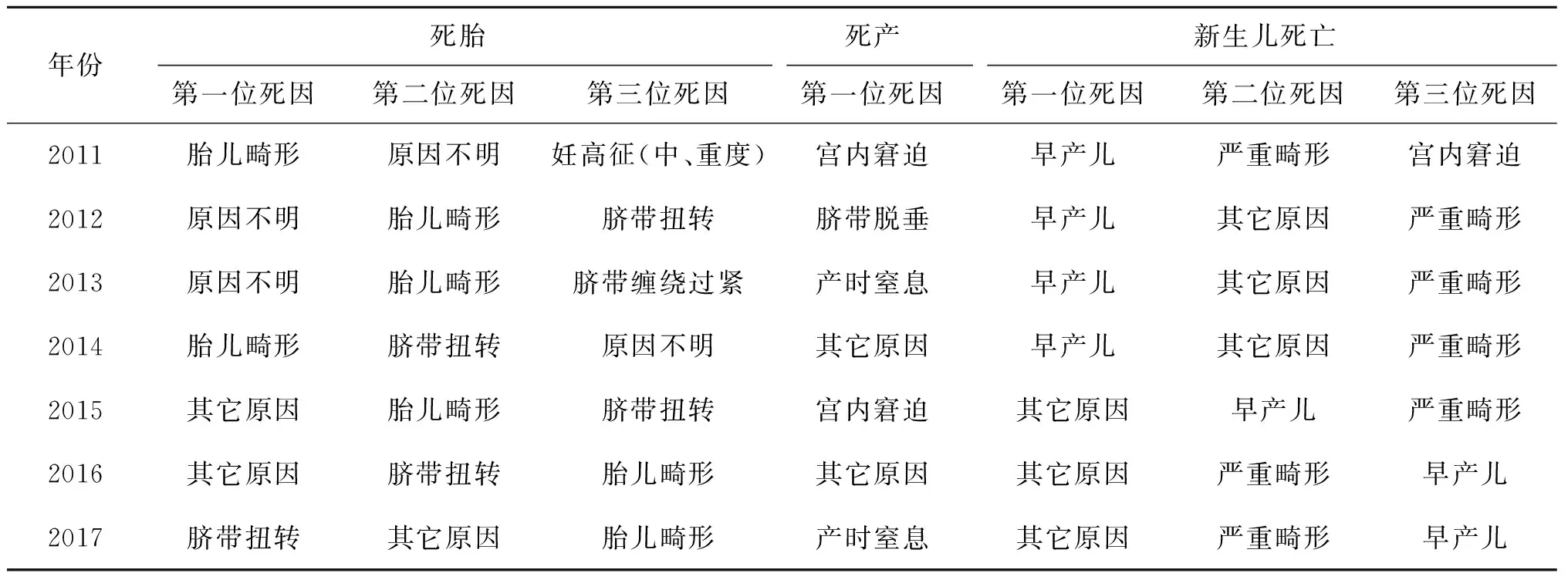
表1 2011~2017年浦东新区围产儿死亡年度分类及死因排序
1.死胎:前5位死因依次为胎儿畸形、其它原因、脐带扭转、原因不明及脐带缠绕过紧。其中本市户籍者以胎儿畸形为首位死因,而非本市户籍者以其他原因为首位死因(表2)。

表2 本市与非本市户籍死胎原因顺位比较[n(%)]
2.死产:前5位死因依次为宫内窘迫、胎盘早剥、其它原因、产时窒息及脐带脱垂。其中本市户籍者以宫内窘迫为首位死因,而非本市户籍者以胎盘早剥为首位死因(表3)。
3.早期新生儿死亡:前5位死因依次为早产儿、其它原因、严重畸形、原因不明及宫内窘迫。户籍因素对新生儿死亡的影响较小,死因顺位基本一致(表4)。

表3 本市与非本市户籍死产原因顺位比较[n(%)]
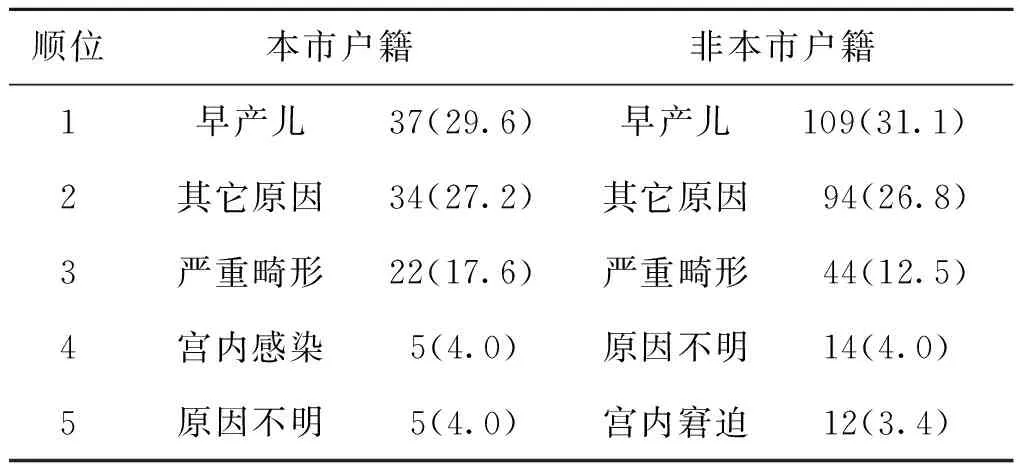
表4 本市与外地户籍新生儿死亡原因顺位比较[n(%)]
讨 论
一、围产儿死亡率
本结果显示,2011~2017年浦东新区平均围产儿死亡率为3.91‰,明显低于国内外水平[5]。2013年国家卫计委统计数据显示,全国围产儿死亡率约为1%,城市中上海、天津和北京地区明显低于其他省市地区[6]。浦东新区近年活产数虽呈波动性上涨,但围产儿死亡率却逐年下降,2017年降至最低值2.89‰,低于上海市平均围产儿死亡率3.19‰,已达中等发达国家水平[7]。在所有发生围产儿死亡的孕妇中,非本市户籍者比例高达70.94%,且平均死亡率为4.69‰,高于本市户籍围产儿的死亡率2.78‰,所以非本市户籍孕妇仍为孕期保健的重点、难点群体。“二孩”政策释放的生育意愿对围产儿死亡率目前未见明显的影响。
从死亡分类来看,浦东新区近7年间发生的围产儿死亡中死胎占主导,比例高达58.5%。死胎发生率的高低已经成为判断产科质量,评估一个国家、一个地区综合实力的新指标[8-9]。但由于不同国家使用的死胎起始孕周不同,发生率报道有很大的差异[10],故较难与同期其他国家死胎发生水平进行比较。浦东新区近7年平均死胎率为2.29‰,低于北京市海淀区(3.11‰)[11]和深圳罗湖区(5.31‰)[12]的死胎发生率。可以认为浦东新区的产科管理质量在国内较为领先。
二、围产儿死亡特征分析
近年来浦东新区发生围产儿死亡的孕产妇中,重点孕妇的比例上升明显。这可能与“二孩”政策放开有关;也可能是因为2014年起,上海市对《妊娠风险预警评估分类表》进行了修改,重点孕妇划分标准做出变动、重点孕妇的范畴扩大所致。
从围产儿死亡的胎数上来看,多胎的比例明显上升。有文献报道双胎妊娠发生围产儿死亡的风险高于单胎妊娠[13]。辅助生殖技术(ART)可能增加多胎妊娠及相关的胎儿死亡,但其本身是否增加死胎风险则并不确定[14]。本研究显示,浦东地区近年来多胎死亡中使用ART的人员比例在上升。有文献表明,自“二孩政策”开放以来,生殖科使用ART技术的人员明显增加[15]。这可能是近年多胎妊娠及相关的胎儿死亡增加的原因之一。
三、围产儿死亡原因
本研究中,浦东新区近7年间围产儿死亡的前5位死因依次为:其它原因、早产儿、胎儿畸形、原因不明和脐带扭转。随着时间变化,“其它原因”在评审中占据的比例越来越大,这说明相当部分的围产儿死亡原因无法用现有的围产儿死因登记表进行分类。可以探究新的围产儿死因分类方法,有利于今后围产儿死亡原因的统计分析,以便提出相应的干预措施。
死胎的死因中脐带因素逐年上升,而胎儿畸形因素则逐年下降,这与目前报道的中国死胎主要原因为胎儿畸形不同[11]。可能由于浦东新区孕产妇保健管理质量的提高,孕妇唐氏筛查率和大畸形筛查率进一步提高,早孕期发现胎儿畸形进行人工流产避免了中期引产的发生,进而也使胎儿畸形的死因减少。但围产儿死亡尸检率很低,不排除有部分原因不明的围产儿死亡为畸形所致[16]。另外脐带扭转发生的原因不明,产前也较难明确诊断。目前没有较好的方式来避免脐带因素引起的突发性的死胎。一般认为胎动异常改变是胎儿安危的预警指标,建议发生胎动异常,应及时检查并处理[17]。
新生儿死亡中,早产儿死因顺位的下降则可能是由于早期新生儿抢救技术水平的提高,和转/会诊的规范化所致。
四、改进建议
基于本研究发现,我们提出如下建议:(1)进一步加强非本市户籍孕产妇的孕期管理,制定针对流动人口的管理策略;(2)重视死胎管理,进一步提高胎盘、脐带风险因素的防范。这既要求产科医生在医疗技术方面进一步探索,也要求健康教育的普及;另外也可探索是否有新的胎儿监护技术,帮助孕妇更好地进行孕期自我管理;(3)晚婚晚育现象和“二孩政策”的落地,要求管理者对出生缺陷的防治要持续加强,同时重视遗传咨询服务人员的培养;(4)查找死胎病因是死胎管理的重要内容,死胎尸检是判断死胎原因的金标准[10]。所以采取适当措施提高胎盘和尸解的送检率,明确围产儿死亡原因,可以有助于减少围产儿死亡不明原因的百分比;(5)探究新的围产儿死因分类方法,重视孕期母亲的高危因素的归类管理,便于今后对于围产儿死亡与母体因素等的关系性研究,进而可及时发现问题,并落实相关干预措施。
