腹壁切口疝79例患者的诊治体会
2019-07-22刘子策周建平王科伟
刘子策 周建平 高 威 王科伟 董 明
中国医科大学附属第一医院胃肠外科/疝外科(辽宁沈阳110001)
腹壁切口疝是剖腹手术的常见并发症,其发生率约为5%~20%[1-2]。腹部正中切口、高龄、肥胖、手术部位感染等被认为是切口疝发生的危险因素[3-4]。腹壁切口疝只有通过外科手术才能治愈,传统的开放手术操作简单,能够确切闭合腹壁缺损,但是对组织损伤程度高,术后恢复慢。腹腔镜腹壁疝修补术在1993年由Leblanc等[5]人首次提出,较开放手术相比术后恢复快,能明显缩短住院时间,目前已经作为腹壁疝修补的首选术式,并推荐应用于切口疝多次复发[6]及多次采用开放手术修补的患者。腹腔镜手术自身存在一定局限性,在分离腹腔粘连时容易损伤肠管,当腹壁缺损较大时难以确切的闭合缺损。近年来杂交手术应用于大切口疝以及复杂切口疝的治疗,有效弥补腹腔镜技术的局限性。本研究的目的是研究三种修补方法的安全性以及疗效对比。
1 资料与方法
1.1 临床资料 2012年2月至2017年9月中国医科大学附属第一医院胃肠外科/疝外科收治79例腹壁切口疝患者(排除因嵌顿疝急诊转入我科的患者),其中男性患者23例,女性56例。年龄范围34~80周岁,平均年龄(59.0±2.6)岁,年龄≥60周岁患者有40例。复发性切口疝有14例。小切口疝(<5cm)有21例,中切口疝(5~10cm)有20例,其余38例为大切口疝(>10cm)[7]。27例患者有阑尾炎手术史,15例患者有消化道恶性肿瘤手术史,23例患者有妇产手术史。
1.2 术前准备 入院后完善心肺功能检查,全腹CT以及超声,通过查体结合CT及超声报告,初步判定腹壁缺损大小,术前需行肠道准备。
1.3 手术方式 44例患者行开放腹壁疝修补术,23例患者行完全腹腔镜腹壁疝修补术,其余12例患者行腹腔镜辅助的杂交手术。
1.3.1 开放手术 14例患者因腹壁缺损直径较小而采用单纯结节缝合。其余30例采用补片进行无张力腹壁疝修补术,沿原切口边缘做切口,切除瘢痕组织,逐层游离组织至疝囊,四周游离疝环5cm,然后处理疝囊,将疝囊回纳腹腔,采用Underlay固定。
1.3.2 腹腔镜手术 23例应用完全腹腔镜腹壁疝修补术,采用全麻下IPOM,腹腔镜下分离粘连及关闭腹壁缺损,悬吊及固定补片。
1.3.3 杂交手术 腹腔镜下分离腹腔粘连,回纳疝内容物;然后转为开放下切除疝囊及多余瘢痕组织,直视下分离残余粘连,探查肠管有无损伤,放置补片,关闭腹壁缺损,再次转为腹腔镜下悬吊及固定补片。
1.4 统计学方法 应用SPSS 21.0统计软件进行数据分析。计量资料采用t检验,计数资料用χ2检验。P<0.05认为差异存在统计学意义。
2 结果
79例腹壁切口疝患者中,开放手术组44例,其中5例患者因为腹腔镜手术术中粘连较重中转开放,完全腹腔镜手术组23例,杂交手术组12例,三组病例临床资料参见表1。三种手术的腹壁缺损直径(P=0.10)及手术时间(P=0.38)未表现出统计学差异;术后住院天数(P=0.01)及住院费用(P=0.01)存在统计学差异。术后住院天数方面,完全腹腔镜手术组与开放手术组(P=0.001)以及杂交手术组(P=0.49)存在统计学差异;住院费用上,开放手术组与杂交手术组存在统计学差异(P=0.004)。4例开放手术组患者术后出现SSI,完全腹腔镜组和杂交手术组各出现1例。1例开放手术组患者术后出现中度发热,出现肺梗死、盆腔积液患者各1例,完全腹腔镜手术组1例患者术后出现房颤,杂交手术组1例患者术后出现呼吸困难,这些出现全身并发症的患者术前均有相应的疾病史,经积极治疗后症状明显缓解。随访期间所有患者未发现复发。
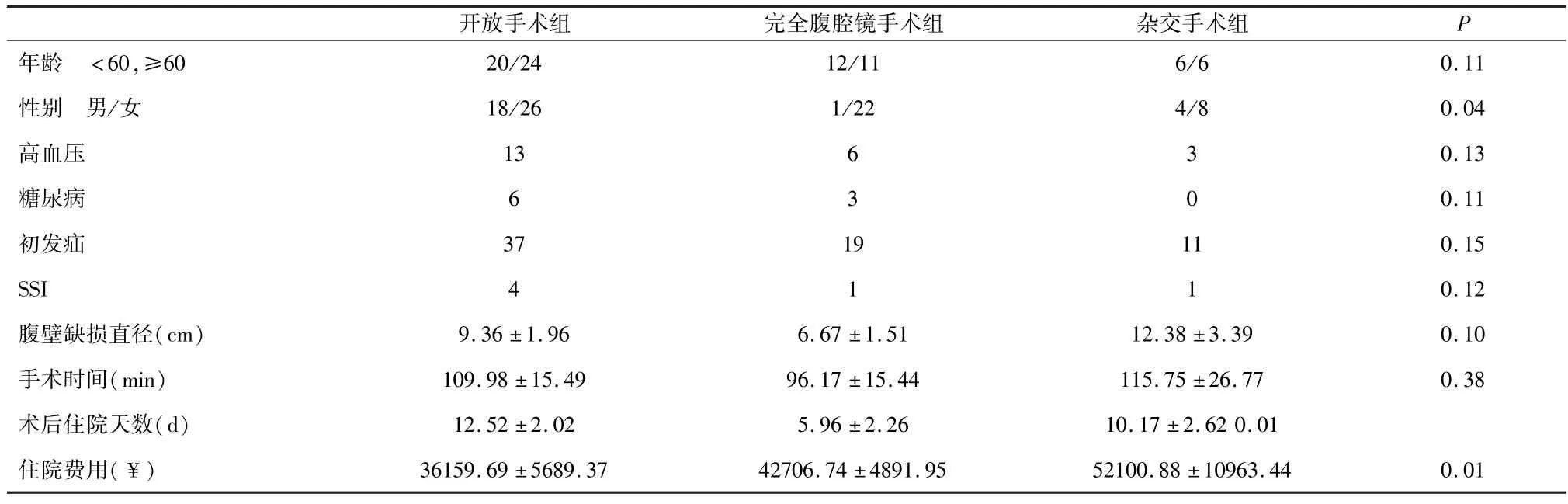
表1 三组病例临床资料
3 讨论
腹壁切口疝是剖腹手术的常见并发症,通过手术治疗以达到缓解或消除疼痛及不适感,防止崁顿疝等并发症产生。其修补方式也经历不断的演变,从单纯结节缝合修补到1986年Lichtenstein等人提出的开放无张力疝修补术,1993年腹腔镜下腹壁疝修补术由Leblanc等人首次提出。单纯的结节缝合虽然简单,但复发率较高,目前仅适用于排除复发风险的小切口,而对于直径>2cm的原发缺损或者任何大小的复发疝,都应将补片修补作为首选(Grade A)[8],并且建议应用材料“加强”修补来代替“桥接”修补。
腹腔镜手术因为较低的伤口感染率以及明显缩短住院天数等特点得到广泛应用。目前认为腹壁缺损>3cm时较适宜采用腹腔镜手术[9],腹腔镜手术用于腹壁缺损直径<10cm腹壁疝术后复发率较低[10]。本研究中,开放手术组与腹腔镜手术组在腹壁缺损直径、手术时间、SSI以及住院费用未表现出明显差异,但是腹腔镜手术组住院天数要明显短于开放组(P=0.001),这充分说明了腹腔镜手术对于软组织损伤程度低,术后功能恢复快。Zhang等[11]医生在mata分析中认为腹腔镜手术组与开放手术组相比伤口感染率明显降低,住院时间明显缩短,而腹腔镜手术组肠管损伤发生率要明显高于开放组;术后血清肿、血肿、肠梗阻以及术后复发率二者无明显统计学差异。腹腔镜手术操作术野有限,在分离腹腔粘连过程中容易损伤肠管,对于隐蔽的肠管损伤不易察觉,因此在分离腹腔粘连时需要格外小心。44例开放手术组患者中,5例是在行腹腔镜手术时发现肠管与腹壁粘连较重,及时中转开腹,因而术后未发现肠管损伤。肥胖是腹壁疝发生以及复发的危险因素,当肥胖患者腹壁缺损>10cm时,复发率明显增加[12],因此腹腔镜技术建议用于肥胖患者。此外,高龄、原始手术应用补片、肝硬化代偿期(ChildA-B)并非是腹腔镜手术的禁忌症。急诊患者中排除腹胀、腹膜炎、败血症、肠瘘等肠道高风险因素以及血流不稳定因素也可进行腹腔镜手术[8]。
本研究中,三种手术方式手术部位感染率未表现出统计学差异(P=0.12)。开放手术组患者有4例(4/44)出现手术部位感染,完全腹腔镜组1例(1/23),杂交手术组1例(1/12);开放手术患者中,2例(2/44)术后出现血清肿。有研究[13]认为开放手术与腹腔镜手术血清肿发生率相近,目前尚无有效方法预防血清肿产生。血清肿不应该视为术后并发症,除非患者有症状达到3个月[8]。术后通过局部加压可限制血清肿大小以及持续时间[14]。开放手术组中1例患者因为结合组织分离技术(CST)术后出现皮下血肿,切口中部皮缘坏死,切口经再次处理后痊愈。
Tandon等[15]医生研究认为关闭腹壁缺损的采用完全腹腔镜手术患者预后明显优于那些不关闭腹壁缺损的患者。腹腔镜手术面对腹壁缺损较大、肥胖患者以及多次腹壁疝修补手术失败的复杂腹壁疝患者时,往往因第二腹腔容积较大而难以完全闭合腹壁缺损,同时也较容易损伤肠管。杂交手术采用直视下分离腹腔粘连,关闭疝环,然后腹腔镜下将补片进行固定。杂交手术组直视下去除疝囊,与完全腹腔镜技术相比,闭合腹壁缺损效果更加确切,避免因残余疝囊存在而引起的术后并发症;可以联合组织分离技术(CST)重塑腹壁完整性,恢复腹壁肌肉强度;腹腔镜术野下进行补片固定,可以使补片与腹壁最大程度贴合。杂交手术术中气腹时间短于完全腹腔镜技术,能够降低心肺功能差、年龄高患者的手术风险,术后可以早期恢复胃肠功能;减少腹壁神经损伤引起患者伤口疼痛及麻木感,因此患者满意度较高。
综上,腹腔镜手术与开放手术相比患者术后恢复快,能够明显缩短住院天数。IPOM引起腹腔粘连的安全性方面得到充分肯定。结合本研究,杂交手术在术后并发症及切口疝复发方面疗效确切,未来有望得到更长远发展。
