血清孕酮、β-人绒毛膜促性腺激素在早期先兆流产诊断中的应用
2019-07-01马杰彦林晓凤
马杰彦 林晓凤 张 豹
深圳市龙岗区妇幼保健院检验科,广东深圳 518172
孕妇在妊娠28周前出现阴道流血和阵发性下腹痛等症状,但盆腔检测宫口未开,胎膜完整,此种情况即为先兆流产。对早期先兆流产及时准确的诊断和治疗对妊娠结局至关重要[1-2]。临床上常通过超声检测胎儿胎心搏动来判断预后,然而实践表明即使超声发现原始心管搏动,但仍存在8% ~ 25%的妊娠失败率,因此超声检查仍存在一定的局限性[1-2]。近年来研究发现,孕妇体内特有的一些与对胎儿生长发育至关重要的孕激素和生物蛋白(如孕酮,β-人绒毛膜促性腺激素等)的含量与妊娠的结局密切相关[3],这些指标易于检测和动态监测,可作为判断预后的重要指标,因此本研究探讨了单独和联合检测血清孕酮与β-人绒毛膜促性腺激素在早期先兆流产诊断中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选取我院妇产科2016年5月~2018年2月收治的确诊为先兆流产的孕妇80例作为先兆流产组:其中初产妇51例,经产妇29例,平均年龄(28.4±3.7)岁;平均孕周(5.22±1.15)周。依据妊娠结局分为保胎成功组57例和保胎失败组23例。选取同时期在我院做产检的健康孕妇80例作为健康组:其中初产妇53例,经产妇27例,平均年龄(28.2±3.7)岁;平均孕周(5.38±1.11)周。两组患者的年龄、孕周及分娩次数等一般资料差异无统计学意义(P>0.05),具有可比性。本研究经伦理委员会批准,孕妇签署知情同意。
1.2 纳入及排除标准
纳入标准:(1)所有孕妇均符合《早产诊疗指南(2014版)》中早期先兆早产的诊断标准[4];(2)停经5~12周;(3)有少量阴道出血或阴道流液,伴有下腹痛,下腹坠胀,腰部酸胀等不适;(4)B超检查见孕囊,有或无胎心博动。
排除标准:患有严重心、肝、肾等脏器合并症者;有妊娠期高血压,妊娠期糖尿病等妊娠期合并症者;异位妊娠或者多胎妊娠者。
1.3 检测方法
所有早期先兆流产孕妇一经确诊立即给予相应保胎治疗,分别记录健康组、先兆流产组、保胎成功组和保胎失败组孕妇的血清孕酮和β-HCG含量。血清孕酮采用直接化学发光法,使用SIEMENS试剂盒检测,β-HCG采用电化学发光法,使用β-HCG检测试剂盒检测。
根据以往文献报道,血清孕酮以12.23ng/mL,β-HCG以5000IU/mL作为诊断先兆流产的临界值[5-6],小于上述临界值可诊断为先兆流产。依据此临界值分别以孕酮、β-HCG以及孕酮联合β-HCG三种方法检测所有参与研究的160例孕妇,记录相应的阳性数和阴性数。
1.4 检测评价
以灵敏度、特异度、准确度和约登指数综合评价三种检测方法的可靠性。灵敏度=真阳性/(真阳性+假阴性),特异度=真阴性/(真阴性+假阳性),准确度=(真阳性+真阴性)/总数,约登指数=灵敏度+特异度-1,其中约登指数越高代表实验的真实性越高[7]。
1.5 统计学方法
采用SPSS17.0统计软件对数据进行分析,计量资料以(±s)表示,采用t检验,计数资料以[n(%)] 表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 先兆流产组与健康组孕妇孕酮、β-HCG含量比较
先兆流产组孕妇血清孕酮和β-HCG含量含量显著低于健康组孕妇,差异有统计学意义(P<0.05)。见表1。
表1 先兆流产组与健康组孕妇孕酮、β-HCG含量比较(±s)

表1 先兆流产组与健康组孕妇孕酮、β-HCG含量比较(±s)
组别 n 孕酮(ng/mL) β-HCG(IU/mL)先兆流产组 80 19.14±3.07 8786.64±275.39健康组 80 35.54±5.10 13107.34±309.69 t 24.642 93.251 P<0.01 <0.01
2.2 保胎成功组和保胎失败组的孕酮和β-HCG激素情况比较
保胎成功组孕妇血清孕酮和β-HCG含量含量显著高于保胎失败组孕妇,差异有统计学意义(P<0.05)。见表2。
表2 保胎成功组和保胎失败组的孕酮和β-HCG激素情况比较(±s)

表2 保胎成功组和保胎失败组的孕酮和β-HCG激素情况比较(±s)
组别 n 孕酮(ng/mL) β-HCG(IU/mL)保胎成功组 57 25.17±2.87 15749.23±197.73保胎失败组 23 12.55±4.90 7649.84±247.67 t 14.343 153.929 P<0.01 <0.01
2.3 三种不同检测方法的诊断评估指标情况比较
孕酮与β-HCG联合检测先兆流产的灵敏度、特异度和准确度显著高于孕酮和β-HCG单独检测,差异有统计学意义(P<0.05);孕酮单独检测先兆流产的灵敏度、特异度和准确率与β-HCG单独检测相比差异无统计学意义(P>0.05)。见表3。
2.4 三种不同的检测方法之间约登指数的比较
依据表3可知,孕酮单独检测的约登指数为0.47,β-HCG单独检测的约登指数为0.34,联合检测的约登指数为0.86,联合检测的约登指数>孕酮检测>β-HCG检测。
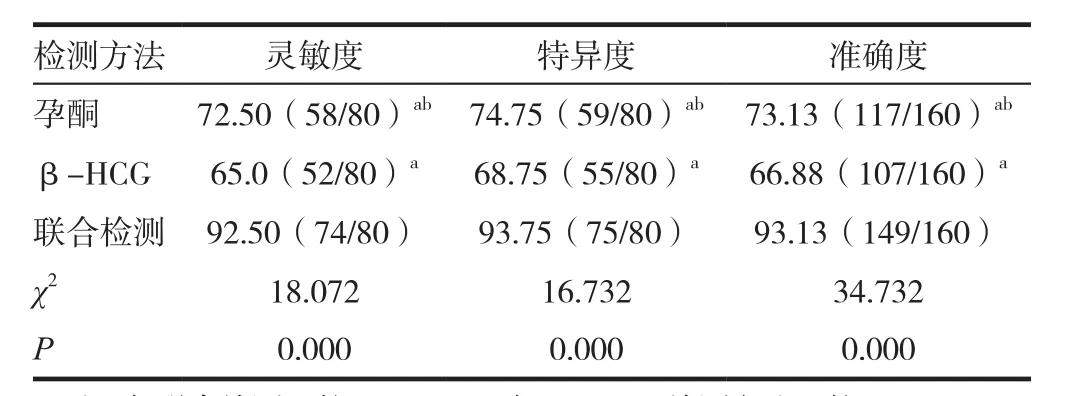
表3 三种不同检测方法的诊断评估指标情况比较[%(n/n)]
3 讨论
先兆流产是流产的最早阶段,其症状往往在妊娠早期即可出现,给孕妇造成较大的心理负担,处置不当则引起孕妇紧张焦虑加重,给妊娠结局造成不良影响。然而尽早的明确诊断,并对先兆流产的孕妇进行及时的有效干预措施,则可以显著改善预后[8-9],可见可靠有效的诊断方法在先兆流产孕妇的诊治中尤为关键。研究表明,黄体功能缺陷是先兆流产的常见病因[10-11],因而具有维持黄体功能的绒毛膜促性腺激素(HCG)以及由黄体分泌的孕激素的血清含量就与妊娠的结局密切相关。因此孕酮和HCG能很好的检测妊娠,给诊断先兆流产提供了可靠的指标依据。
本研究表明:先兆流产孕妇血清孕酮和β-HCG含量含量显著低于正常孕妇;保胎成功孕妇血清孕酮和β-HCG含量含量显著高于保胎失败组孕妇;孕酮与β-HCG联合检测先兆流产的灵敏度、特异度和准确度显著高于孕酮和β-HCG单独检测;孕酮单独检测先兆流产的灵敏度、特异度和准确率与β-HCG单独检测相比差异;孕酮与β-HCG联合检测的约登指数最高。分析原因认为:孕酮在孕早期由卵巢黄体分泌,在孕8 ~ 12周由胎盘合体滋养层细胞分泌,其主要作用是降低子宫对缩宫素的敏感性,抑制子宫收缩,维持子宫内环境的稳定性,从而受精卵在宫腔内的正常发育[12]。孕酮含量降低则刺激宫缩加强,导致先兆流产的发生。HCG可以促使月经黄体发育成妊娠黄体,促进雄激素向雌激素转化,刺激孕酮的产生等作用;此外HCG还可以HCG还可以舒张子宫血管,提高子宫血供[13-14]。由此可见孕酮和HCG的下降会影响宫腔内受精卵的分化发育从而导致先兆流产,因此先兆流产的孕妇血清孕酮含量显著低于健康孕妇,而保胎失败的孕妇孕酮含量更低。孕酮与HCG单独检测先兆流产时具有较好的林敏度、特异度和准确度,二者联合检测时更为真实、准确和可靠,这也与王娟等[15]的研究一致。
综上所述,血清孕酮、β-HCG联合检测在诊断孕妇先兆流产时具有较高的灵敏度、特异度和准确率,值得推广应用。
