强噪声暴露青年人群的扩展高频和ABR特征分析
2019-06-24顾芳婷龚嘉敏吴雅兰赵乌兰王晓燕
顾芳婷 龚嘉敏 吴雅兰 赵乌兰 王晓燕
2015年,Liberman首先提出隐性听力损失(hidden hearing loss,HHL)的概念[1]。患有该种疾病的患者,常表现为常频测试听阈正常,噪声环境下言语识别率下降[2~4]。噪声暴露、药物损伤和年龄衰老等因素是导致该病变的主要因素[5]。
数十年来,研究者推测毛细胞的死亡和螺旋神经节神经元的损伤是导致听力损失和难以理解噪声中语言信号的主要原因,但在2009年Kujawa等[6]通过对暴露于100 dB噪声2小时的小鼠的耳蜗突触和听毛细胞进行检查,发现听毛细胞并未发生永久性的损伤,但产生了大量的耳蜗突触的损失。该研究表明内毛细胞和低自发放电速率和高阈值的螺旋神经节神经元之间的突触是最容易受损的亚细胞结构[6,7],从而导致听力障碍。
动物研究表明,尽管一段时间后完全恢复了听性脑干反应(ABR)测量的听力阈值,但在噪声暴露后,高达一半的内毛细胞/螺旋神经节神经元突触丢失,并观察到ABR-I波幅值在高声强刺激下存在永久性降低[6,7]。Stamper[8],Bramhall等[9]研究发现:有高强度噪声暴露史的受试者ABR I波振幅降低。然而ABR I波在人类中个体差异很大,且幅值小不易被观察到,从而限制了临床应用。本实验统一了测试者性别且采用靠近鼓膜处的耳道电极,放大I波幅值[10],便于观察和统计。本文拟通过实验研究对有噪声接触史和正常青年人行噪声下言语识别测试和听性脑干反应测试,探究隐性听力损失在听性脑干反应客观检查中的特征,其为临床上早期发现HHL提供相关理论基础和实验依据。
1 资料与方法
1.1 研究对象
本实验受试者来自于杭州在噪声环境工作的工人和听力正常青年共46例。纳入标准为:①没有遗传或药物相关的听力损失、头部外伤或耳疾病史;②没有服兵役或射击活动的历史;③无听力防护历史;④无化学试剂或重金属暴露史;⑤每个受试者在实验前8小时内,需避免暴露于任何高强度的声音环境下(比如很响的音乐、鞭炮、机械噪声等);⑥外耳道及鼓膜正常,鼓室图曲线为A型,声反射正常,DPOAE正常。常频纯音听力测试为双耳每个频段的听力阈值都小于或等于25 dB HL。根据有无长期噪声暴露(每天接触时长约为8小时)分为正常组(22.51±4.61岁)和噪声暴露组(30.08±5.65岁)。
1.2 研究方法
1.2.1 纯音测听和扩展高频测听。行耳镜检查,耳廓、耳道、鼓膜均正常、无耵聍堵塞。采用Interacoustics AD629听力计对两组受试者进行测试,纯音测听检查(250、500、1000、2000、3000、4000、6000、8000 Hz均在正常范围内),扩展高频测试(9、10、11.2、12.5、14、16、18、20 kHz 8个频率)。以耳为单位,分析比较噪声暴露组与对照组各频率引出反应耳的平均听阈的差异性;超过仪器最大声输出无反应计算未出现反应数,以检出率表示引出耳的比率。
1.2.2 声导抗和畸变产物耳声发射。采用Interacoustics Titan耳声发射仪对两组受试者进行测试,鼓室图为A型,声反射阈值均在正常范围内,无中耳病变。畸变产物耳声发射以高于本底噪声6 dB为反应的确认引出。
1.2.3 噪声下言语测听。使用丹麦Interacoustics AD629 听力计和由郗昕汉化的BKB语句测试(bamford-kowal-bench speech in noise,BKBSIN),在70 dB强度下,以5 dB为步阶自适应改变信噪比,播放测听词表,通过计算得到具体言语识别率并分析差异。
1.2.4 听性脑干反应。记录电极采用 Lilly TM -Wick Electrode电极置于测试耳近鼓膜处,接地电极置于对侧脸颊,参考电极置于额顶,要求近鼓膜处电极尽量<10 kΩ,其余电极电阻<5 kΩ,电极间电阻小于3 kΩ。刺激声为交替短声,采样重复率11.1次/秒,记录分析时间为25 ms, 叠加次数为2000,带通滤波为30~3000 Hz,以此来记录Ⅰ、Ⅴ波。
放置耳蜗电极的具体步骤为:鼓膜电极采用Lilly TM-Wick Electrode电极,用生理盐水浸泡5~8分钟,随后慢慢插入外耳道内并尽量贴近鼓膜,软件的阻抗值功能亦能提示电极是否接触鼓膜(未接触或接触不佳时阻抗值显示红色预警);插入鼓膜电极的受试耳放置插入式耳机以提供声刺激。
准备就绪后,给予受试耳90、80、70,60、50 dB nHL的短声刺激,得到相应的波形。标记Ⅰ、Ⅴ波,软件自动记录振幅和潜伏期(见图1,图2)[11]。
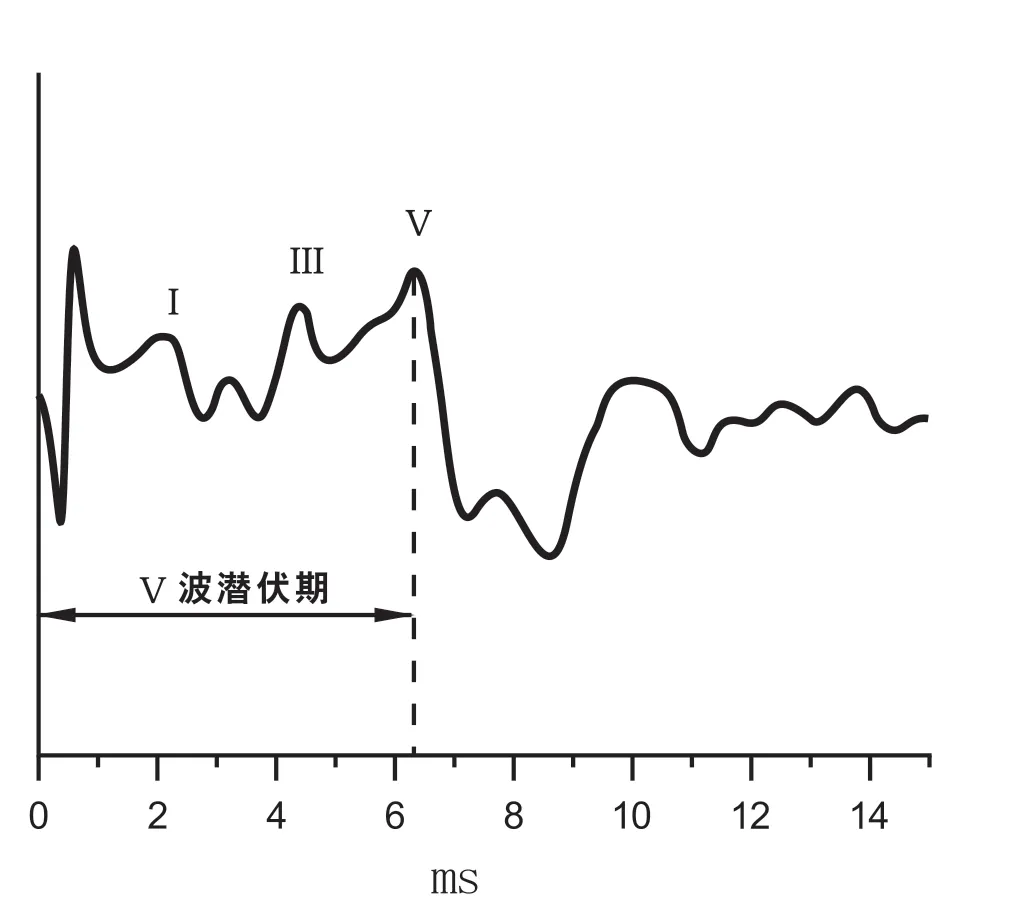
图1 Ⅴ波潜伏期的测量
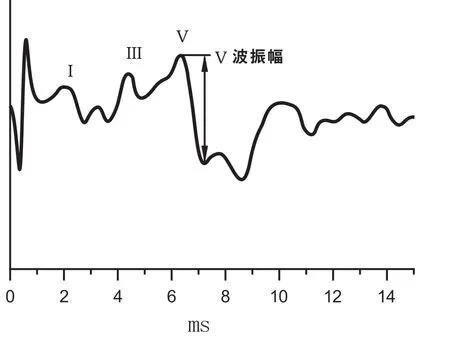
图2 Ⅴ波振幅的测量
表1 两组9~20 kHz平均听阈(dB HL,±s)(n=23)

表1 两组9~20 kHz平均听阈(dB HL,±s)(n=23)
*P<0.05
组别9 k10 k11.2 k12.5 k噪声暴露组5.65±12.46 11.59±11.79 14.54±12.34 17.14±21.01*正常组2.83±10.85 4.78±14.57 6.74±19.46 3.70±18.54组别14 k16 k18 k20 k噪声暴露组23.91±24.63* 30.00±23.25 10.83±11.84* -4.37±6.78正常组8.48±19.6824.32±22.1-1.11±17.11-10.00±9.53
1.3 数据分析
采用SPSS 23对数据进行统计分析,采用独立样本t检验,计量资料用±s表示。以P<0.05表示差异有统计学意义。
2 结果
2.1 扩展高频纯音测听
噪声暴露组和正常组扩展高频测听各频率听阈比较。两组9~20 kHz引出反应耳的平均听阈比较,结果显示噪声暴露组与正常组在12.5、14、18 kHz相同频率的平均听阈具有统计学差异(P值分别为0.029,0.023,0.045,均<0.05),见表1。
2.2 噪声下言语测试结果
BKB-SIN言语测试材料的测试结果通过计算信噪比损失的值表示噪声下言语识别能力,其数值越大,表现为噪声下言语识别能力越不理想。
噪声暴露组的信噪比损失平均值较正常组大,且两组间的信噪比损失存在极显著差异(P=0.001<0.01),见表2。
表2 两组信噪比差异(dB HL,±s)

表2 两组信噪比差异(dB HL,±s)
**P<0.01
images/BZ_33_1665_1340_1668_1343.png组别耳数信噪比损失噪声暴露组23 5.26±2.97**正常组232.36±2.05
2.3 听性脑干反应
ABRⅠ波、Ⅴ波及Ⅰ-Ⅴ波间期在各强度(90、80、70 dB nHL)均在正常范围内,在听性脑干反应中,在90 dB nHL中Ⅰ波潜伏期和振幅存在极显著差异(P值分别为0.007,0.009,均<0.01),在80 dB nHL中Ⅰ波潜伏期和振幅存在显著差异(P值分别为0.028,0.025,均<0.05),在70 dB nHL中Ⅰ波潜伏期存在极显著差异(P=0.004<0.01),见表3。
表3 不同刺激声强度下ABRⅠ、Ⅴ波振幅、潜伏期、Ⅰ~Ⅴ波间期、Ⅰ/Ⅴ(±s)(n=23)

表3 不同刺激声强度下ABRⅠ、Ⅴ波振幅、潜伏期、Ⅰ~Ⅴ波间期、Ⅰ/Ⅴ(±s)(n=23)
*P<0.05,**P<0.01
组别给声强度(dB nHL)Ⅰ波Ⅴ波Ⅰ~Ⅴ波间期(ms)Ⅰ/Ⅴ振幅(μV)潜伏期(ms)振幅(μV)潜伏期(ms)噪声暴露组901.01±0.58**1.61±0.21**0.46±0.175.62±0.204.00±0.343.97±6.61正常组901.74±1.111.47±0.160.52±0.125.56±0.204.10±0.214.93±6.73噪声暴露组800.98±0.61*1.66±0.13*0.40±0.175.69±0.204.02±0.258.66±27.45正常组801.50±0.911.56±0.180.48±0.245.56±0.224.07±0.244.89±8.28噪声暴露组700.66±0.641.84±0.11**0.28±0.155.81±0.203.98±0.213.28±4.77正常组700.86±0.551.69±0.220.34±0.185.84±0.194.22±0.543.02±2.55
3 讨论
近年来针对于动物实验的研究发现耳蜗突触的缺失是导致听力下降的主要原因[12,13]。噪声性耳蜗突触病变主要引起低自发放电率(Low-SR)的听神经纤维(auditory nerve fibers,ANFs)退化,对高自发放电率(High-SR)的ANFs几乎没有影响[14]。有研究显示内耳的早期损伤首先发生于10~18 kHz的高频部分[15,16]。根据Bekesy行波学说,高频声波主要在耳蜗底回传递,强噪声暴露后,耳蜗底回外毛细胞受损最早也最重[17,18],即感知越高频率的毛细胞损伤越重。这部分听毛细胞损伤无法通过临床上常规纯音测听检出,而扩展高频测试可以反映耳蜗的早期病变[15,16]。本实验中,噪声暴露组扩展高频的平均阈值高于正常组,且各个频率上,噪声暴露组阈值也高于正常组(表1),这与Bekesy行波学说相吻合。但两组平均年龄有较大差距,根据ISO 1999(2013)的Table A.3,20~29岁和30~39岁这两个年龄段的各频段听阈中位数差值男性1~3 dB[19]。本试验中选取的噪声暴露组受试者年龄范围为23~40岁,正常组年龄范围为18~30岁,同时两组受试者常频听阈均在25 dB以内,所以排除了年龄带来的差异。由此笔者推测扩展高频测试可能对早期噪声性隐性听力损失患者早期发现早期诊断具有一定意义。
扩展高频仅能够反映测试者的听觉灵敏度,不能真实的反映测试者的言语识别能力。听到声音仅是听懂言语的基础,增加言语测试,能够直观反映测试者真实言语识别能力。言语测听(speech audiometry)是使用言语刺激信号来评价受试者听取言语能力的测试过程,是心理物理测试的一种,能够衡量人类的听觉系统对言语信号的察觉、分辨、识别和理解的能力[20]。临床上,评估言语能力常在安静环境下,但实际日常交流避免不了噪声,增加噪声下言语测试必不可少。噪声下言语测听即是通过减少声音刺激的外冗余度,增加对输入信息的处理难度,来检查中枢听觉神经系统听功能障碍的测试方法[11,20]。本实验采用BKB-SIN测试,通过计算信噪比损失,判断测试者言语通路及大脑皮层完整性。信噪比损失越低,表明噪声下言语识别能力越高。根据数据分析,噪声暴露组的平均信噪比损失大于正常组(P<0.01),该结果体现出常频正常的噪声暴露组,已存在噪声下言语交流困难,这与扩展高频结果相一致。
ABR是通过声刺激诱发从听神经纤维到脑干水平这一听觉传导通路产生的生物电信号来检查客观听觉功能[21~23]。根据大量的基础和临床研究表明,Ⅰ波来源于听神经、Ⅱ波来源于耳蜗核、Ⅲ波来源于上橄榄核、Ⅳ波来源于外侧丘系、Ⅴ波来源于下丘。ABR具有稳定的潜伏期,当听觉通路出现病理改变时,潜伏期会发生变化[24]。Kujawa等[6]动物实验证明在毛细胞尤其是外毛细胞功能正常的情况下,ABR潜伏期对于神经元损伤并不敏感[22,23]。小鼠模型的工作揭示了噪声暴露产生暂时性阈移,但永久性耳蜗神经病在阈上刺激水平下引起ABR I波振幅的减少,II到V振幅没有减少[25]。本实验数据表明,在90 dB nHL刺激音强度下,噪声暴露组的Ⅰ波潜伏期较正常组延后,Ⅰ波振幅较正常组低,两者皆具有极显著差异(P<0.01)。在80 dB nHL刺激音强度下,噪声暴露组的Ⅰ波潜伏期较正常组延后,Ⅰ波振幅较正常组低,两者皆具有统计学差异(P<0.05)。在70 dB nHL刺激音强度下,噪声暴露组的Ⅰ波潜伏期较正常组延后,Ⅰ波振幅较正常组低。在阈上高强度上,噪声暴露组和正常组在Ⅴ波潜伏期和振幅,Ⅰ~Ⅴ波波间期、Ⅰ/Ⅴ振幅皆无统计学差异。Ⅰ波振幅反映的是与内毛细胞相连的初级听神经纤维对声刺激的总和反应[23],振幅下降可能提示隐性听力损失的患者耳蜗内毛细胞的初级传入神经出现损伤,导致了该病的发生。Ⅰ波的潜伏期延后提示耳蜗中听神经出现异常。
扩展高频揭示了耳蜗蜗底部分出现病变,噪声下言语测试表示高级听觉通路出现问题,ABR中Ⅰ波潜伏期延后和振幅下降反映初级听神经出现异常。各项结果相互印证噪声暴露组可能造成了耳蜗损伤。笔者推测ABR中Ⅰ波潜伏期延后和振幅对检测隐性听力损失有一定的临床价值,但由于样本量较小,仍需要更多的数据和更深入的研究来验证此结论,以确认ABR检测隐性听力损失的有效性,以便为长期接触噪声人群提供健康监测手段,预防隐性听力损失患者的出现。
