预后营养指数对重型颅脑损伤患者短期预后的预测价值
2019-06-19张传东韦继明
张传东 仇 洪 兰 展 冯 磊 韦继明
(广西河池市人民医院神经外科,河池市 547000,电子邮箱:clchengl@sina.com)
重型颅脑损伤患者虽然经外科手术和其他综合治疗后取得一定的疗效,但其致残率和病死率仍处于较高水平,据报道,其病死率高达22.1%~39.4%[1]。影响其预后因素很多,如损伤后早期机体处于高能量代谢反应状态,消耗体内大量营养物质;损伤致呼吸衰竭、意识认知障碍、神经源性胃肠功能障碍、延髓麻痹、蛋白质代谢障碍、营养不良、并发多重感染等[2]。预后营养指数(prognostic nutritional index,PNI)是由日本学者小野寺等提出,是由血清白蛋白和总淋巴细胞计数组成的指标,目前国外已将其应用于患者术前营养状况、手术风险、术后并发症和预后的评估[3-4]。我国也有学者将PNI应用于胃癌、肝癌、肺癌、结直肠癌预后的评估[5-8]。但PNI对重型颅脑损伤患者预后的评估价值如何鲜有报道,本文回顾性分析PNI与重型颅脑损伤患者预后的关系,现报告如下。
1 资料与方法
1.1 临床资料 收集2016年1月至2018年6月我院神经外科收治的重型颅脑损伤患者60例的临床资料。入组标准:年龄18~60岁;受伤至入院时间<6 h、格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)评分<8分;头颅简明损伤评分[9]>3分,其他器官简明损伤评分<3分;无其他部位活动性出血、无心肝肾等其他重要器官损伤;受伤前2周无感染病史;无脑缺血或脑出血等疾病史;无激素或免疫抑制剂等药物服用史。排除标准:入院72 h内死亡;未手术治疗;有脑干出血,既往有糖尿病、高血压、冠心病、严重呼吸功能不全、脑外伤、颅内肿瘤等神经系统疾病史及血液系统疾病。60例患者中男46例,女14例,年龄24~49(31.54±10.38)岁;受伤至入院时间0.55~4.30(2.50±1.00)h;入院时GCS评分3~7(5.50±1.50)分;瞳孔散大25例,中线移位>5 mm 23例,环池消失或模糊31例;损伤部位:脑挫裂伤并脑叶血肿9例,硬膜外血肿23例,硬膜下血肿28例。治疗30 d后根据患者治疗结局,将其分为死亡组13例,存活组47例。
1.2 方法
1.2.1 治疗方法:60例患者入院后均急诊行头颅CT、MRI检查,根据患者病情、检查结果均在入院24 h内行血肿清除、去骨瓣减压手术,术后均转入重症监护室给予机械通气、脱水降颅内压、维持血压、亚低温、止血、抗感染、维持电解质酸碱平衡、输血及血浆白蛋白、肠内营养支持等治疗。
1.2.2 观察指标及PNI计算方法:分别于术前、术后第3天、第7天检测外周血白细胞、中性粒细胞、淋巴细胞计数、血浆白蛋白水平。根据PNI=血清白蛋白值(g/L)+5×淋巴细胞计数(109/L)[10],计算PNI。PNI≥50为营养状态正常,45≤PNI<50为轻度营养不良,40≤PNI<45为明显营养不良,PNI<40为严重营养不良。对比死亡组患者与存活组患者上述指标的差异。
1.3 统计学分析 采用SPSS 15.0软件进行统计学分析。计数资料以例数(百分比)表示,比较采用χ2检验。正态分布的计量资料以(x±s)表示,比较采用t检验,重复测量资料比较采用重复测量资料的方差分析;绘制PNI预测重型颅脑损伤患者术后30 d病死率的受试者工作特征(receiver operating characteristic,ROC)曲线。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者一般资料比较 死亡组与存活组患者性别、术前GCS评分差异无统计学意义(P>0.05),死亡组患者年龄大于存活组患者(P<0.05)。见表1。
2.2 两组患者各项指标比较 两组患者中性粒细胞计数比较差异无统计学意义(F组间=0.509,P组间=0.683,F时间=0.960,P时间=0.447,F交互=0.258,P交互=0.109);死亡组外周血白细胞计数高于存活组,淋巴细胞计数、血浆白蛋白水平、PNI均低于存活组(F组间=53.097、48.357、81.529、66.952,均P组间<0.001),并且均有随时间变化的趋势(F时间=88.426、76.228、143.541、118.017,均P时间<0.001),分组与时间均有交互效应(F交互=14.951、19.302、59.135、35.548,均P交互<0.001)。见表2。

表1 两组患者一般资料比较

表2 两组患者各项指标比较

组别n白细胞计数(x±s,109/L)术前术后3 d术后7 d中性粒细胞计数(x±s,109/L)术前术后3 d术后7 dPNI(x±s)术前术后第3天术后第7天死亡组13 12.05±4.5011.49±3.8611.65±4.5511.08±4.279.76±3.959.97±4.2542.67±6.5035.29±8.7436.06±8.05存活组4712.18±4.3210.30±2.198.01±1.2710.95±4.3010.11±3.5410.26±4.1850.87±7.0035.60±7.9347.31±5.28
2.3 ROC曲线分析 术前PNI预测重症颅脑损伤患者术后30 d病死率的临界值为45.80,ROC曲线下面积为0.915(95%CI:0.044~0.360,P<0.001);术后第7天PNI预测患者术后30 d病死率的临界值为41.06,ROC曲线下面积为0.751(95%CI:0.190~0.764,P<0.001)。见表3及图1。
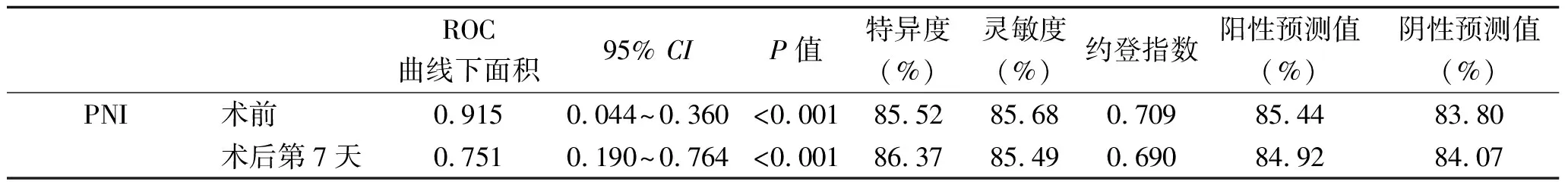
表3 各项指标预测患者术后30 d病死率的价值
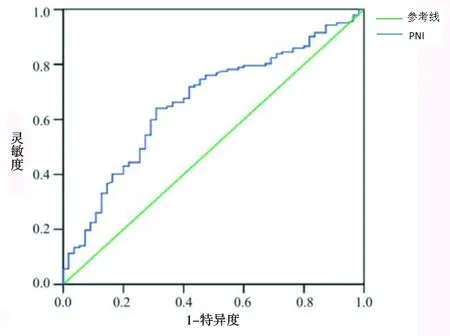
图1 预后营养指数的ROC曲线图
3 讨 论
3.1 血浆白蛋白水平低的重型颅脑损伤患者死亡风险高 血浆白蛋白是血浆的重要组成成分,具有增加血容量和维持血浆胶体渗透压的功能,也是PNI的组成成分之一。重型颅脑损伤患者病情急、变化快、危重,常并发脑水肿、颅内压升高等中枢神经系统局部及全身系统性反应,伤后短时间内,机体启动复杂的串联的代谢改变,引起一系列以血浆白蛋白水平下降为主要表现的病理生理改变,本研究结果显示,死亡组患者血浆白蛋白水平低于存活组(P<0.05),提示术后应尽快补充血浆白蛋白等胶体液可以有效减轻脑水肿,改善患者预后。但有研究认为[11],重型颅脑损伤术后患者机体处于血脑屏障功能障碍的病理状态下,若大量补充血浆白蛋白其可跨毛细血管水转运,从而进入组织间隙而致脑水肿加重;如患者脑脊液、血浆白蛋白水平呈同步变化,患者病死率将随血浆白蛋白水平升高而降低,但过多补充血浆白蛋白则增加死亡风险。
3.2 淋巴细胞计数低的重型颅脑损伤患者死亡风险高 随着社会经济的快速发展,高层建筑的建立,高速交通工具的广泛应用等导致车祸、坠落伤等事件频繁发生,重型颅脑损伤发病率也随之增加。重型颅脑损伤急性期患者机体处于高分解的应激状态,可引起代谢升高,能量消耗增加,出现负氮平衡、低蛋白血症、营养不良、免疫功能低下,从而导致各种并发症致死亡率增加。淋巴细胞是体积最小的白细胞,由淋巴器官产生,是机体免疫应答功能的重要细胞成分,可反映机体的免疫、营养和炎性反应状态,也是PNI的组成成分之一。有报道[12],重型颅脑损伤患者伤后第1天淋巴细胞开始下降,第3天下降最明显,第7天开始恢复,第14天基本恢复到正常水平。本研究结果显示,死亡组患者淋巴细胞计数低于存活组,且淋巴细胞计数有随着观察时间的延长而呈下降趋势(P<0.05),提示淋巴细胞计数越低,死亡的危险性越高。
3.3 重型颅脑损伤患者PNI低则死亡风险高 影响重型颅脑损伤患者预后的因素较多,包括患者体温、年龄、血糖水平、脑疝、GCS评分、营养状态等。PNI是用来评估患者营养状况的一个指标,目前临床上多用于肿瘤患者的预后评估,但目前对PNI分界值尚无明确定论。本研究结果显示,死亡组患者PNI低于存活组,并且有随时间变化的趋势,分组与时间有交互效应(P<0.05)。提示PNI与重型颅脑损伤患者短期预后有关,PNI低则死亡风险高。本研究结果还显示,术前PNI临界值为45.80时,其预测重症颅脑损伤患者术后30d病死率的ROC曲线下面积为0.915,术后第7天临界值为41.06时,预测预后的ROC曲线下面积为0.751,提示术前及术后第7天的PNI值均可用于重型颅脑损伤患者预后的评估。
综上所述,PNI可能与重型颅脑损伤的短期预后有关,其对重型颅脑损伤患者的预后有一定的预测价值,治疗过程中应监测PNI变化,以及时了解患者病情,对改善患者的预后有重要意义。但本研究纳入的病例数较少,代表性较差,今后将增加样本量,研究PNI对重型颅脑损伤患者的预后价值。
