增液承气汤联合西药治疗脾胃病疗效研究*
2019-06-14徐艳琴曾庆松朱海超王建华
徐艳琴,李 进,曾庆松,朱海超,王建华
1.南阳医学高等专科学校第一附属医院(南阳 473000);2.河南省南阳市中心医院(南阳 473000)
脾胃病属祖国医学“胃脘痛”、“呃逆”、“痞满”、“噎隔”等范畴,可对应西医慢性胃炎、消化性溃疡等疾病,是消化内科常见病,其发生与不良饮食、生活习惯、心理状态及社会环境等相关[1]。当前西医治疗脾胃病以抗幽门螺杆菌(HP)感染、抑制胃酸分泌、保护胃黏膜、改善胃动力为主,但有时疗效并不尽如人意,且治疗后患者存在对HP耐药性上升、复发率高等问题[2]。中医认为,脾虚胃热、阴液亏耗、气滞血瘀在脾胃病发生发展中起重要作用,治疗宜健脾益气、养阴生津、清热导滞[3]。增液承气汤是中医著作《温病条辨》中经典良方,有滋阴增液、泻热通便等功效,在内科、皮肤科、妇科等多学科疾病治疗中均有应用,且被证实多有良效[4]。本研究将增液承气汤联合西医治疗脾胃病,旨在观察其疗效如何。
资料与方法
1 一般资料 研究选取本院2017年5月至2018年5月收治的120例脾胃病患者。按住院先后顺序编号,采用奇偶数法将120例患者分为观察组与对照组各60例。观察组:男35例,女25例;年龄29~70岁,平均(45.16±10.54)岁;病程9个月~7年,平均(4.62±1.31)年;西医诊断慢性胃炎42例,消化性溃疡13例,功能性消化不良5例,合并HP感染44例。对照组:男32例,女28例;年龄25~69岁,平均(44.38±9.25)岁;病程11个月~8年,平均(4.46±1.55)年;西医诊断慢性胃炎39例,消化性溃疡14例,功能性消化不良7例,合并HP感染41例。两组性别、年龄、病程、西医诊断、是否合并HP感染比较差异无统计学意义(P>0.05),有可比性。纳入标准:患者符合中医热结、阴亏、气滞证脾胃病[5],对应西医慢性胃炎或消化性溃疡或功能性消化不良诊断,年龄18~70岁,入组前1个月内无相关治疗,自愿接受并配合治疗、研究。排除标准:患有胃癌或其他恶性肿瘤,精神、认知异常,存在严重心脑血管疾病、肝肾功能不全、血液疾病、免疫系统疾病。脱落标准:服药依从性差,中途退出。
2 治疗方法
2.1 观察组:给予饮食调整、纠正不良生活习惯、心理干预等基础指导,进行西医基础治疗,包括口服法莫替丁(20 mg/次,2次/d)或奥美拉唑(20 mg/次,1次/d)抑酸,枸橼酸铋钾胶囊(0.3 g/次,4次/d)保护胃黏膜,有胆汁反流者,可相应给予促进胆汁排泄(熊去氧胆酸)或中和胆汁药物(消胆胺)治疗;胃动力障碍者给予促胃动力药(多潘立酮或莫沙必利)治疗;合并HP感染在质子泵抑制剂、胶体铋剂使用基础上,增加阿莫西林或克拉霉素治疗。患者均符合阴亏气滞证,给予自拟增液承气汤加减治疗。药剂组成:玄参30 g,麦冬、生地各24 g,生大黄(后下)9 g,芒硝(冲服)4.5 g,当归15 g,厚朴、半夏、香附、陈皮各10 g,甘草6 g。神疲头晕严重者可加党参、白术各10 g;腹中坚实、疼痛拒按者可加桃仁、川芎各10 g;口干、口臭严重者可加菊花、知母各10 g;胀满、嗳气严重者可加木香、柴胡各10 g,每日1剂。和水煎煮,每次取汤汁200 ml,早晚饭后1 h服用。连续治疗4周,观察疗效。
2.2 对照组:只进行基础指导和西医基础治疗,方法同观察组,连续治疗4周,观察疗效。
3 疗效评价标准 症状评分标准参照《脾胃病症状量化标准专家共识意见(2017)》[6]中胃系症状标准,共19条,根据症状频率、持续时间,部分症状评估包括程度、对生活工作影响、药物干预,分为无、轻度、中度、重度,分别计0分、1分、2分、3分;疗效根据治疗后症状积分减少情况评定,其中症状积分减少≥95%为临床控制,>70%但<95%为显效,症状积分减少30%~70%为有效,症状积分减少<30%为无效。血液流变学指标:治疗前后采集患者外周静脉血5 ml,采用全自动血液流变分析仪检测全血低切/高切黏度、血浆黏度、红细胞比积。免疫功能:治疗前后采集外周静脉血5 ml,采用放射免疫γ计数器测量T细胞亚群CD4+、CD8+值(先用单克隆抗体免疫光法使CD4+、CD8+为单克隆抗体),并计算二者比值。HP清除率:治疗前、治疗结束后1个月,采用C14呼气试验检测HP,计算HP清除率。
结 果
1 两组治疗前后症状积分及疗效比较 治疗前,观察组症状积分(25.48±5.65)分与对照组的(24.87±5.42)分比较差异无统计学意义(P>0.05),治疗后,观察组症状积分(6.12±1.47)分低于对照组的(9.54±2.33)分,差异有统计学意义(P<0.05);观察组总有效率96.67%,高于对照组的81.67%,差异有统计学意义(P<0.05)。见表1。
2 两组治疗前后血液流变学指标比较 治疗后,两组全血低切黏度、全血高切黏度、血浆黏度、红细胞比积均较治疗前降低(P<0.05),且观察组各指标降低幅度大于对照组(P<0.05)。见表2。

表1 两组临床疗效比较[例(%)]
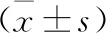
表2 两组治疗前后血液流变学指标比较
3 两组治疗前后免疫功能比较 治疗后,两组CD4+、CD4+/CD8+均较治疗前升高(P<0.05);CD8+较治疗前降低,且观察组各指标升高或降低幅度大于对照组(P<0.05)。见表3。
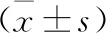
表3 两组CD4+、CD8+、CD4+/CD8+比较
4 两组HP清除率比较 观察组44例HP合并感染者,治疗后1个月,HP检测阳性4例,HP清除率90.91%(40/44)。对照组41例HP合并感染者,治疗结束后1个月,HP检测阳性11例,HP清除率73.17%(30/41);两组HP清除率比较差异有统计学意义(P<0.05)。
讨 论
中医认为,脾胃同居中焦,乃人体后天之本,气血生化之源,人体精气血津液充足,依赖脾胃化生,脾胃不调,气血、津液、痰湿相关病理产物也随之而生[7]。脾胃病以脾胃运化、升降、受纳、统摄功能失调为病理表现,是临床常见病症,中医对其病因、病机、治疗均记载颇丰,汉代张仲景《伤寒论》中有“胃家实”、“脾家虚”记载,认为其主要病机在于燥热伤津、太阴虚寒;金元四大家之一李东垣《脾胃论》中治疗脾胃病主张益气泻火、升清降浊,倡导“补脾胃”、“泄阴火”、“甘温除热”等治法;明代王纶认为“胃火旺”、“脾阴虚”在脾胃病中占重要地位;清代叶天士认为素体阴虚、外感温热燥邪与脾胃病发病有关[8-9];可见热结、阴亏与脾胃病密切相关而采用清热泻火、滋阴增液治法古已有之。
本研究自拟增液承气汤在原方基础上根据患者辨证加减而来,本方剂中,玄参有滋阴清热、泻火解毒功效,麦冬有养阴生津、清心除烦作用,生地能清热生津、滋阴养血,大黄可泻实热、破积滞、行瘀血,芒硝有泻下、清热、软坚功效,当归能补血活血、润燥滑肠,厚朴有燥湿消痰、下气除满作用,半夏有燥湿化痰、降逆止呕功效,香附有行气解郁、调经止痛功效,陈皮能理气健脾、燥湿化痰,甘草可清热解毒、调和诸药;纵观全方,诸药并用,共奏清热燥湿、益气养阴、行瘀导滞等功效,符合中医治疗热结阴亏气滞证脾胃病之则。现代药理研究表明,玄参有抗菌抗炎、抗血小板聚集、增强免疫活性等作用;麦冬可提高机体免疫功能,对多种细菌有抑制作用;生地有抗炎、增加免疫功能作用;大黄可抗消化性溃疡,促进肠蠕动,还有抗菌、抗炎、抗氧化、免疫调节作用;芒硝可促进肠蠕动,对多种细菌有抑制作用;当归有调节免疫、抑制血小板聚集、抗菌抗炎等作用,厚朴对多种细菌有抑制作用,其主要成分厚朴酚对实验性胃溃疡有防治作用;半夏可以镇吐,香附有抗菌、抗炎、增强活血化瘀作用,陈皮能促进胃肠蠕动、抗菌、抗胃溃疡,甘草有抗菌、抗炎、改善胃黏膜抵抗力、抑制胃酸分泌等多种功效;纵观现代药理,诸药可发挥抗菌、抗炎、增强免疫、保护胃黏膜等功效,与西医治疗慢性胃炎、消化性溃疡等原则相通。
研究表明,脾胃病患者其微循环状态明显异常,表现为微血流速度减慢、红细胞聚集,血液黏度增加,而血液高凝状态是胃黏膜细胞萎缩变性的重要因素之一[10-11]。还有研究发现,脾胃病患者细胞免疫功能较正常人降低,可表现为辅助性T细胞降低、抑制性T细胞相对增高[12]。现代医学认为,HP感染在脾胃病病情发生、发展中占重要地位,长期HP感染会诱发癌变,清除HP应成为脾胃病重要治疗目标[13]。本研究结果显示,治疗后观察组(增液承气汤加西药治疗)症状积分、疗效、血液流变学指标、免疫指标、HP清除率等改善均优于对照组(西药治疗),说明增液承气汤不仅能提高脾胃病临床疗效,减轻患者症状,还对改善患者血液黏度、调节免疫功能、清除HP有积极意义,与方剂中多种药物有活血化瘀、抑制血小板聚集、增强免疫功能、抗菌、抗炎作用有关。金丽萍等[14]也发现采用中西医结合治疗胃痞病较单纯西药治疗效果更好;张阳[15]采取加味黄芪建中汤联合西药治疗脾胃病患者,发现能提高临床疗效、改善症状;上述研究与本研究类似。
综上所述,增液承气汤联合西药治疗脾胃病患者,可以更好地缓解症状、提高疗效,对改善患者血液黏度、增强免疫功能、提高HP清除率均有积极意义,效果较显著。
