妊娠期急性脂肪肝31例临床诊治分析
2019-06-11王春霞林鹏张晓云满冬梅
王春霞 林鹏 张晓云 满冬梅

【摘 要】 目的:通过对本院31例妊娠期急性脂肪肝患者的临床资料进行回顾性分析,总结其临床特点、高风险因素及转归预后,以便早期诊断和治疗。方法:对本院2013年1月至2018年2月收治的31例妊娠期急性脂肪肝患者的临床资料进行回顾性分析。结果:妊娠期脂肪肝发病有明显季节性,与妊娠胎儿性别、患者BMI、妊娠孕周等有明显相关性;妊娠期患者存在消化系统、泌尿系统、血液系统等多脏器损伤,及早给予血浆置换可能对患者治疗有益。结论:1)妊娠期急性脂肪肝患者多为年轻正常BMI孕妇,于妊娠34周左右发病,男胎多见,冬春季多发;2)患者总胆红素、直接胆红素升高显著,并与病情正相关;尿素、尿酸升高显著,积极治疗后可迅速改善;血浆纤维蛋白原降低明显,往往预示预后不佳;3)因病情进展迅速,对于诊断急性脂肪肝尚无有效影像学检查手段;4)尽快有效地行血浆置换可能会降低患者死亡率。
【关键词】 妊娠期急性脂肪肝(AFP);总胆红素;诊断;治疗
妊娠期急性脂肪肝是产科严重危及母婴生命安全的妊娠期特有疾病之一,发病率很低,但死亡率很高,治疗费用昂贵,预后不佳。相关研究报道此类疾病约70%的早产率和15%的死亡率,而早期诊断,并及时选择合适治疗方案,对于改善母婴结局有很大临床意义[1]。本研究通过对近5年来的妊娠期脂肪肝患者的资料进行回顾性分析,探讨此类疾病发病人群特点、生化指标变化趋势、治疗方案等,旨在归纳出急性脂肪肝发病高危因素,相关生化指标监测对疾病的判断及治疗方案的选择等,以降低此类患者死亡率,提高母婴生存质量。现报告如下。
1 资料与方法
1.1 一般资料
选择本院2013年1月至2018年2月确诊为妊娠期急性脂肪肝的31例患者,初产妇20例,经产妇11例(二胎9例,三胎2例),年龄21~36岁,平均(28.25±1.20)岁。
1.2 诊断标准[2]
采用国内外通用AFLP诊断标准为Swansea标准,即14条标准中符合6项以上,排除其他疾病的即可诊断为AFLP。
1.3 方法
回顾性分析31例AFLP患者入院当日的临床表现、辅助检查检验结果,治疗方法、住院时间及转归预后,归纳总结出此类病例的共同特点。
1.4 统计方法
采用SPSS 19.0软件进行分析,计量资料采用(±s)表示,用t进行检验;计数资料以率进行描述,行χ2检验,当P<0.05时表示差异有统计学意义。
2 结果
2.1 总体情况
发病孕周小于34周病例4例(12.9%),34~36+6周病例22例(71.0%),37周及以上5例(16.1%)。此类疾病发病孕周集中在34~36+6周,即妊娠晚期。其中单胎21例(15例男孩,6例女孩),双胎10例(6例男/男,3例女/女,1例男/女)。5年来单胎妊娠发生急性脂肪肝患者约占本院此时期单胎住院分娩患者的0.22‰;双胎患者发生急性脂肪肝约占此时期本院双胎妊娠住院患者的3.19‰,双胎妊娠发生急性脂肪肝的风险远高于单胎妊娠,急性脂肪肝患者中男胎多见。
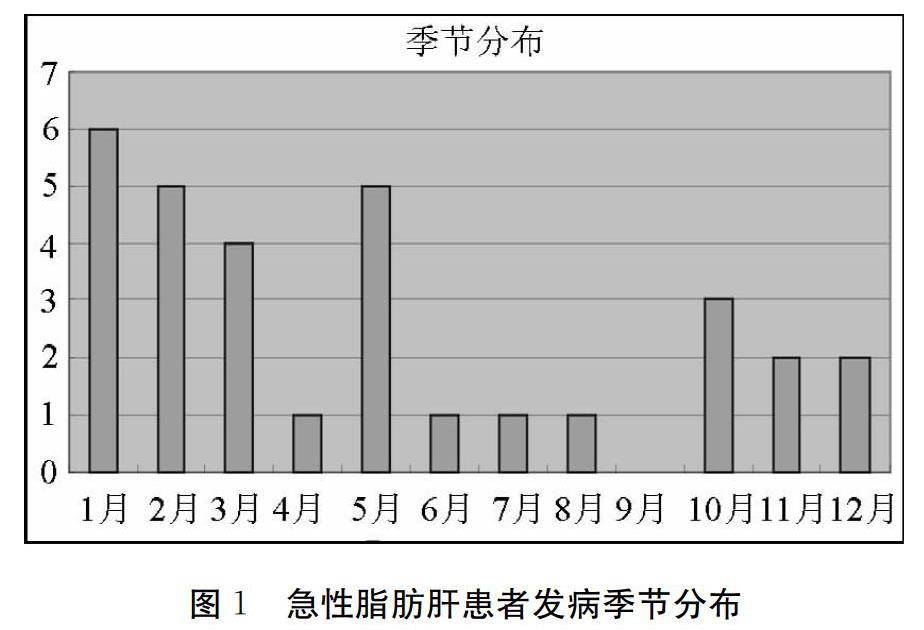
2.2 患者发病季节分布
急性脂肪肝患者冬春季多见,夏季少发,存在明显的季节性差异。另外患者发病时间与我国传统节日相吻合,是否与传统节日期间患者摄入过多高脂、高蛋白饮从而诱发急性脂肪肝,尚需回顾更多样本进一步验证。
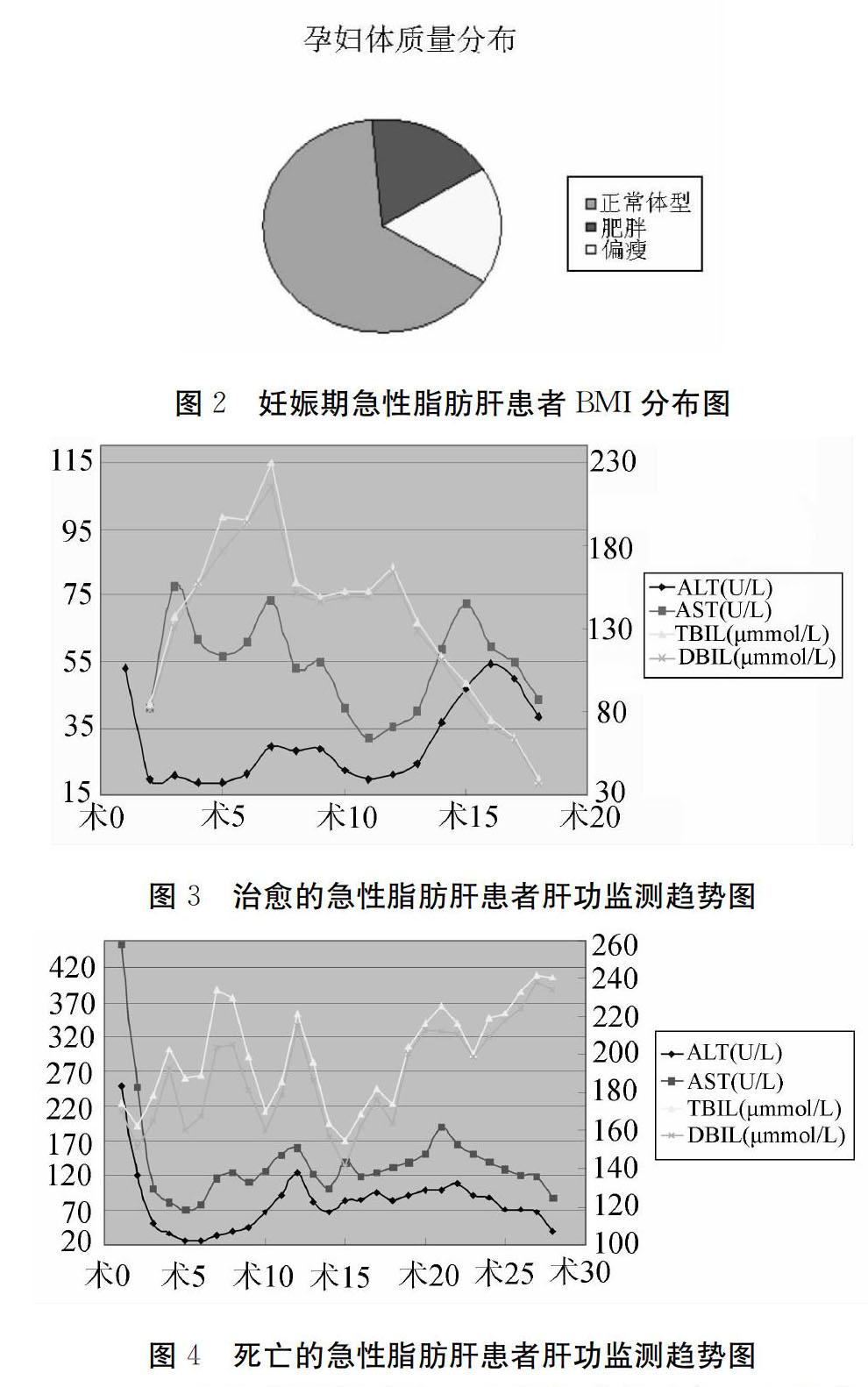
2.3 患者体质量指数分布
妊娠期急性脂肪肝发病的患者BMI指数多数处于18~25kg/m2,肥胖并非急性脂肪肝发病的独立风险因子。
2.4 患者入院临床表现
大部分急性脂肪肝患者就诊首发症状为食欲不振、恶心呕吐等上消化道症状(14例,占45.2%),伴有上腹部疼痛4例(占12.9%),6例(19.4%)患者就诊时合并妊娠期高血压,5例(16.1%)患者发病初期表现出黄疸、乏力,其它2例(6.4%)。
2.5 患者化验室及影像学检查分析
2.5.1 妊娠期急性脂肪肝患者肝功能分析 通过对治愈患者及死亡病例进行分析,患者胆红素水平尤其总胆红素及直接胆红素水平与患者疾病发生发展、疾病严重程度呈正相关,可将总胆红素及直接胆红素水平作为患者治疗效果及预后的指标。
2.5.2 妊娠期急性脂肪肝患者肾功能分析 妊娠期急性脂肪肝患者尿酸及尿素异常升高,肌酐轻度升高,通过积极治疗后尿素、尿酸水平迅速下降,但该项指标与患者病情严重程度及预后无明显相关性。
2.5.3 妊娠期急性脂肪肝患者血常规分析 急性脂肪肝患者血管的通透性增加,细胞液外渗导致血液浓缩,加之炎性反应,白细胞呈升高的状态。
2.5.4 其他 妊娠期急性脂肪肝患者存在低血糖表现,31例患者随机血糖为2.6~4.5mmol/L,平均血糖3.3mmol/L,同时期正常妊娠孕妇血糖为3.3~9.6mmol/L,平均血糖4.1mmol/L,两者比较具有统计学差异。
31例妊娠期急性脂肪肝患者产前均行肝胆胰脾彩超检查,仅3例(9.68%)提示肝脏回声异常,产前肝胆胰脾超声检查对于诊断急性脂肪肝缺乏特异性。
2.6 治疗与结局
31例患者中23例(74.2%)剖宫产终止妊娠,8例(25.8%)經阴分娩。终止妊娠后进行血浆置换19例(61.3%),单纯给予输注大量血制品治疗患者12例(38.7%)。死亡3例,总死亡率为9.7%,共分娩41个新生儿,死亡6个新生儿,死亡率为14.6%。
3 讨论
妊娠期急性脂肪肝为产科特发疾病之一,发病率极低,相关报道发病率约1∶10000,但严重危及母儿生命安全,因发病率低,且极少在再次妊娠时复发,其发病机制目前尚未明确。妊娠期急性脂肪肝患者年龄分布为生殖活跃期女性,且季节性明显,与我国传统节日时间分布相似,高脂高蛋白高糖饮食是此类疾病发生的诱发因素。患者白细胞普遍升高,提示急性脂肪肝为炎症性疾病,是否最终为免疫介质激活导致的级联变态反应,尚待进一步研究证实。目前大部分学者认为急性脂肪肝患者存在胎儿的线粒体长链脂肪酸β氧化存在遗传异常,缺乏长链羟酰基辅酶A脱氢酶,使得胎儿长链脂肪酸代谢困难,导致其中间毒性代谢产物异常增多并通过胎盘在母体肝脏蓄积,使得母体表现为急性脂肪肝的临床表现[3-4]。另外妊娠期母体本身激素水平及脂质代谢变化,导致过多脂肪酸在肝、脑、肾等重要脏器堆积,诱发各脏器细胞发生急性脂肪变性,造成相应器官的功能损伤。而血管内皮细胞损伤导致内源性溶血激活导致患者迅速出现DIC[5]。
妊娠期急性脂肪肝患者肝酶轻度升高,且经过积极治疗后下降明显,但总胆红素及直接胆红素升高明显,治疗过程中随着患者病情好转逐渐下降,可将其作为判断急性脂肪肝患者病情严重程度及预后的指标。妊娠期急性脂肪肝大部分妊娠晚期(34~36+6周)發病,以恶心、呕吐为第一症状,在本研究31例患者中3例因“消化系统疾病”急诊就诊,8例由消化科转入,对于妊娠晚期存在较长时间厌食、恶心呕吐的患者,应警惕是否合并妊娠期急性脂肪肝。目前终止妊娠是解决AFLP的唯一方法,且AFLP患者胎儿的耐受性是非常差的,而且有一部分诊断时已死胎,拖延的时间越长,越增加母体及胎儿的风险。对于分娩方式的选择,威廉姆斯产科学推荐评估胎儿宫内状况并严密监测下行引产术,但仍有不少文献推荐剖宫产,迅速终止妊娠有助于肝衰竭的恢复,但同时可能会增加凝血功能障碍的风险。对于是否行血浆置换,目前临床仍存在争议,但总结本院31例急性脂肪肝患者,尽快充分地进行血浆置换,可迅速降低总胆红素及直接胆红素,对于患者预后有益处,并可缩短平均住院日。
妊娠期急性脂肪肝患者死亡主要是由于以下原因:败血症、出血、肾衰、胰腺炎、消化道出血。国内外报道预后差距较大,目前认为与医生的处理及支持能力有相关性。积极提高对本病的认识和重视程度,及时转至有治疗条件的中心医院,可以最大程度地降低本病的死亡率和改善预后。
参考文献
[1] 黄卫民.妊娠期急性脂肪肝的研究进展[J].广西医学,2012,34(08):1059.
[2] 唐圣魏.妊娠期急性脂肪肝的临床特点及终止妊娠时间对母儿预后的影响评价[J].医学综述,2013,19(18):3412.
[3] 曹秀贞,张丽菊,易为,等.HBV感染与妊娠期急性脂肪肝的相关性研究[J].中华实验和临床感染病杂志,2014,08(03):373-375.
[4] 张斌,黄素然,萧丽娟,等.妊娠高血压病并发急性心力衰竭62例临床分析[J].中华全科医学,2016,07(06):588-590.
[5] 周明书,李红芳,曹彦君,等.妊娠急性脂肪肝临床分析[J].河北医药,2015,37(11):1677.
