Ivor-Lewis食管癌术中营养管顺行置入的应用效果
2019-06-04杨纯杰胡颜江史建国
杨纯杰, 胡颜江, 史建国
(江苏省溧阳市人民医院 住院部12A心胸外科, 江苏 溧阳, 213300)
食管癌是常见恶性肿瘤,典型症状是进行性吞咽困难,常伴不同程度的营养不良[1]。营养不良是影响食管癌预后的独立危险因素[2], 因此有效的营养支持在食管癌治疗中意义重大[3]。营养支持分肠内营养和肠外营养。肠内营养能改善食管癌术后患者营养状况,降低肺部感染和吻合口瘘发生率[4-5]。肠内营养途径有经鼻十二指肠营养管和空肠造瘘。空肠造瘘增加手术时间,造成肠道创伤,术后带管时间长,存在一定弊端[6]。Ivor-Lewis 食管癌术由于先行腹部操作,后行胸腔内胃-食管吻合术,常规置管法不可行。本研究使用新方法置管取得良好效果,现报告如下。
1 资料与方法
1.1 一般资料
收集2010年6月—2018年8月溧阳市人民医院心胸外科Ivor-Lewis食管癌手术患者68例,顺行置管的35例为观察组,空肠造瘘的33例为对照组。所有病例严格遵照食管癌诊疗规范,均行Ivor-Lewis手术。2组在一般资料方面差异均无统计学意义(P>0.05),见表1。

表1 2组患者一般资料比较
1.2 方法
2组均行双腔气管插管复合静脉全麻手术。先嘱患者采取平卧位,腹腔游离胃,上至食管裂孔,下至幽门,清扫腹腔各组淋巴结,再改左侧卧位,胸腔游离食管,用直线切割缝合器将胃裁制成宽约3.5 cm的管状胃,胃食管使用强生吻合器吻合,浆肌层包埋,清扫胸内淋巴结,置纵隔引流管和胸管引流。置管材料采用纽迪希亚制药(无锡)有限公司生产的CH10-130复尔凯聚氨酯鼻肠管(带引导钢丝)。观察组游离幽门,松解腹腔粘连,适当扩大食管裂孔,使管胃无张力通过食管裂孔,术者三指通过裂孔触及幽门,采用“插秧式”手法协助麻醉师将营养管通过幽门,嘱麻醉师边用针筒注水边送营养管。避免营养管弯曲,置管遇阻时捏住营养管适当退管再进。 对照组腹腔操作结束时,在距屈氏韧带远侧25 cm空肠处切开,远端置入鼻肠管,双荷包缝合,与腹膜四点缝合固定,腹壁外固定造瘘管。术后第1天摄床边片,判断营养管是否在位,输液泵管饲5%GNS 250 mL+10%氯化钾10 mL。第2天加量至500 mL, 随后渐加量至1 500 mL/d, 室温低时使用加温器,患者术后1周饮水。
1.3 观察指标
观察2组置管时间、术后并发症、恢复排气时间、营养管相关并发症、出院体质量指数(BMI)及胃管引流等情况。采用Kolcaba舒适状况量表(GCQ)评分随访患者舒适度情况。
1.4 统计学分析
2 结 果
观察组35例中有2例置管失败,置管成功率94.2%; 对照组无失败病例。实施肠内营养过程中对照组1例不能耐受,改行肠外营养。
观察组置管时间较对照组短,术后恢复排气较早,差异有统计学意义(P<0.05); 2组在术后吻合口瘘及肺部感染、心律失常方面差异无统计学意义(P>0.05); 对照组术后发生肠梗阻的发生率显著高于观察组(P<0.05); 对照组营养管相关并发症发生率较低,观察组咽部不适较多,但差异均无统计学意义(P>0.05); 2组出院时BMI与入院时比较无显著差异(P>0.05); 观察组出院随访时GCQ舒适评分高于对照组,差异有统计学意义(P<0.05), 见表2。
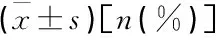
表2 2组临床效果对比
与对照组比较, *P<0.05。
3 讨 论
食管结构狭窄细长,癌变易梗阻影响摄食,加之肿瘤高消耗特性,以BMI<18.5 kg/m2为判定标准,约50%~80%的患者就诊时已发生营养不良[6]。营养不良能显著增加食管癌术后并发症,严重影响预后。术后长时间禁食以及手术应激导致分解代谢增加,会加重营养不良。最新荟萃研究[7]证明,肠内营养是最安全有效的营养支持方式。
Ivor-Lewis因术式原因无法按传统方法置营养管,国外多选择空肠造瘘[9-10]。空肠造瘘虽能有效进行营养支持,但存在诸多缺陷[9], 如增加肠道和腹壁损伤,存在造瘘口渗液、窦道、脓肿、腹腔感染可能; 肠功能恢复时间延迟[11]; 将原本游离的空肠固定在腹壁,增加肠梗阻及肠扭转率[12]; 出院后需常规带管,对生活造成不便,舒适度差等。本研究空肠造瘘组中发生肠梗阻2例,另有1例术后1年发生极为严重的肠扭转坏死。除空肠造瘘外,有学者选择逆行置管法[12], 但同样存在操作麻烦、易造成污染的问题。目前,顺行置管方面的报道较少,主要因为顺行置管成功率不高[13], 因此应用受到限制。
本研究通过改良提高了营养管置管的成功率,现将经验总结如下: ① 充分游离腹腔,尤其是幽门及十二指肠降部与侧腹膜之间要重点松解,使幽门能上提到食管裂孔附近,在游离完后试提观察有无张力。② 适当扩张食管裂孔,容三指为宜,术者三指通过食管裂孔触及幽门,采用“插秧式”手法协助麻醉师将营养管通过幽门,准确引导,这一手法需要一定的经验积累。在腹腔可用手指感受一下幽门管,如厚度、肌紧张度,是否存在肌痉挛等,必要时可行手法幽门括约肌捏断以方便置管[14]。③ 营养管通过幽门后嘱麻醉师边用针筒注水边送营养管。一方面注水使肠腔适当充盈并起到润滑导管作用以减少肠壁阻力,另一方面可以产生反冲力弹开阻滞在肠道皱褶处的导管头,同时还可增加营养管自身张力,不易蜷曲。④ 术者全程协助避免营养管弯曲,管胃越粗,营养管越容易蜷曲,管胃宽度控制在3.5 cm时营养管在胃腔不容易蜷曲。⑤ 置管有阻力时不要盲进,可以退为进。
本研究结果显示,鼻置管最明显的缺点在于咽部不适,这也与很多文献报告[15]相符。患者常有咽部异物感、干痒、恶心、痰堵感,严重者不能耐受而自行拔管。考虑原因有以下几个方面: 插拔胃管营养管以及术后返流对咽部黏膜的刺激产生局部炎症; 用嘴呼吸,容易口干舌燥; 黏痰黏附于咽喉部管壁,产生痰堵感。本研究采用黏液溶剂乙酰半胱氨酸、开喉剑通过长嘴喷雾器定时喷喉,雾化湿化空气,胃管营养管经同一侧鼻孔,鼓励患者使用鼻呼吸,颈前使用毛巾热敷改善局部微循环减轻炎症反应。乙酰半胱氨酸不仅能溶解白痰也能溶解脓性痰,局部用药是安全、可行的[16]。开喉剑具有抗炎、消肿、止痛作用,对于咽喉炎有极佳疗效[17]。朱丽霞等[18]研究表明, Kolcaba的GCQ量表能较好反映患者的舒适状况。
通过学习和改进,营养管顺行置法可以获得越来越高的成功率,有效减少相关并发症发生,恢复进食即可拔管,不用长期带管,更易为患者接受。
