超声造影与增强CT对肝局灶性良性病变诊断价值的对比分析
2019-06-01朱丽静王兴华
朱丽静,王兴华
(1山西医科大学医学影像学系超声教研室,太原 030001;2山西医科大学第二医院超声科;*通讯作者,E-mail:wangxhus@163.com)
肝局灶性病变是因肝脏局部炎症反应及异常增生、代谢改变所导致的一种局部病理改变,其大致可分为良性及恶性两大类,良性病变主要包括:肝血管瘤、肝脓肿、肝结核、肝囊肿、肝腺瘤、肝局灶性结节增生、肝炎性假瘤、非均匀性脂肪肝等,其中以肝囊肿及肝血管瘤最为多见[1]。影像学检查是肝脏局灶性良性病变的重要诊断手段,包括超声、计算机断层摄影(computed tomography,CT)及磁共振成像等检查,二维超声及CT平扫可对病灶的诊断提供一定的线索,但对病灶血流微灌注信息不能显示,而肝脏局灶性良性病变的血供方式的不同是其鉴别要点之一,超声造影及增强CT可显示病变的血流微灌注信息,大大提高了病变诊断的准确性[2]。目前对于肝局灶性病变的研究多以恶性为主,本研究就超声造影及增强CT对肝局灶性良性病变的诊断价值进行分析。
1 资料与方法
1.1 研究对象
选取2008-06~2018-06在我院就诊的肝局灶性良性病变患者45例,男性患者19例,女性患者26例,年龄18-63岁,病灶最大直径1.7-14.5 cm,共选取50个病灶。病灶纳入标准:患者无严重肺部及肾脏疾患,无严重过敏史,检查过程中能配合医师操作,在检查开始前均获得患者本人及家属的知情同意并签署知情同意书。50个病灶经病理、临床综合检查得出诊断,包括肝脓肿19个,肝囊肿10个,肝血管瘤6个,肝局灶性结节增生(FNH)3个,肝再生结节3个,肝结核2个,非均匀性脂肪肝7个。
1.2 仪器与方法
超声造影:仪器选用Philips iU22超声诊断仪及GE LOGIQ E9超声诊断仪,Philips iU22探头频率为2-5 MHz,机械指数为0.06-0.08,GE LOGIQ E9探头频率为1-6 MHz,机械指数为0.12-0.16。超声造影剂选用Bracco公司生产的SonoVue造影剂。首先,采用常规灰阶超声对肝脏行全面检查,记录病灶位置、大小、数目、形态、边界及内部回声;其次,采用彩色多普勒观察病灶血供;最后,选择病变最佳切面,切换至造影模式,经肘静脉团注造影剂2.4 ml,后迅速推注5 ml生理盐水冲洗管腔,同时启动计时器,让患者固定姿势,呼吸尽量平稳,获取动态图像连续6 min存图于仪器硬盘。超声造影的3个时期包括:动脉期(0-35 s)、门脉期(35-120 s)、延迟期(120 s以后)。
增强CT:仪器选用GE16层或64层螺旋CT扫描机,先行CT平扫,随后采用高压注射器单相注射,注入造影剂碘海醇或碘帕醇90-100 ml,速率为3 ml/s。经肘静脉注射后30 s开始动脉期的全肝扫描,60 s开始门脉期的全肝扫描,延迟期扫描时间为180 s以后。
肝局灶性良性病变的血供方式不同,其增强模式也不同,本课题前期研究方法[3]将其增强模式分为4级:0级,无增强;1级,中心强化或周边增强;2级,不均匀性增强,包括蜂窝状增强及轮辐样增强;3级,整体增强。
1.3 统计学分析
数据采用SPSS20.0软件进行分析,计数资料间的比较采用χ2检验。统计学检验的显著性差异标准,α=0.05。
2 结果
2.1 增强时间及增强模式
超声造影下,本组病灶中有40个病灶在30 s前开始增强,其中27个病灶在30 s前增强达高峰,并且开始廓清。
超声造影增强模式为0级病灶共10个,为1级病灶共8个,为2级的病灶共17个,为3级的病灶共15个;增强CT增强模式为0级病灶共8个,为1级病灶共21个,为2级的病灶共9个,为3级的病灶共12个,超声造影增强模式2-3级的显示率高于增强CT,两者之间比较差异有统计学意义(P<0.05,见表1)。
表1 动脉期超声造影及增强CT增强方式比较
Table 1 Comparison of enhanced features in arterial phase between CEUS and CECT
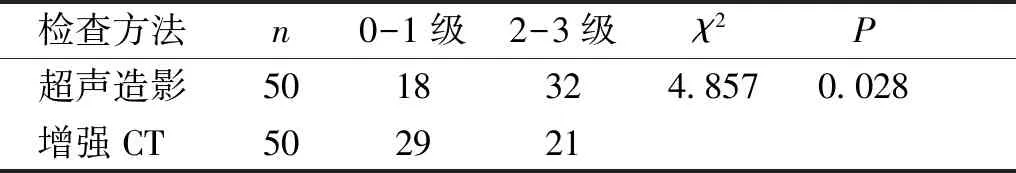
检查方法n0-1级2-3级χ2P超声造影5018324.8570.028增强CT502921
2.2 诊断符合率的比较
本组病变中超声造影诊断正确的病灶有47个,诊断错误的病灶有3个,增强CT诊断正确的病灶有35个,误诊及漏诊的病灶有15个,对于肝脏局灶性良性病变的诊断符合率,超声造影为94%,增强CT为70%,超声造影的诊断符合率高于增强CT,两者之间比较差异有统计学意义(P<0.05,见表2)。
表2 超声造影及增强CT诊断符合率的比较
Table 2 Comparison of diagnostic coincidence rate between CEUS and CECT
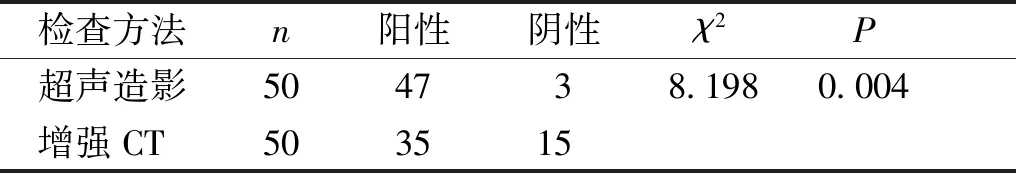
检查方法n阳性阴性χ2P超声造影504738.1980.004增强CT503515
*阳性代表诊断正确,阴性代表诊断错误及误诊
2.3 误诊和漏诊病灶
超声造影及增强CT误诊和漏诊病灶共17个。超声造影诊断正确而增强CT误诊及漏诊的病灶共14个:2个肝脓肿病变(其中1例肝脓肿病变增强CT误诊为肝囊腺癌,其超声造影及增强CT表现见图1),2个肝血管瘤病变,3个肝局灶性结节增生,7个非均匀性脂肪肝病变。增强CT诊断正确而超声造影误诊的病灶共2个:1个肝脓肿病变,1个肝血管瘤病变。超声造影和增强CT均误诊的病灶有1个:肝脓肿病变超声造影误诊为髓外造血,增强CT误诊为白血病肝浸润,其超声造影表现及增强CT表现见图2。
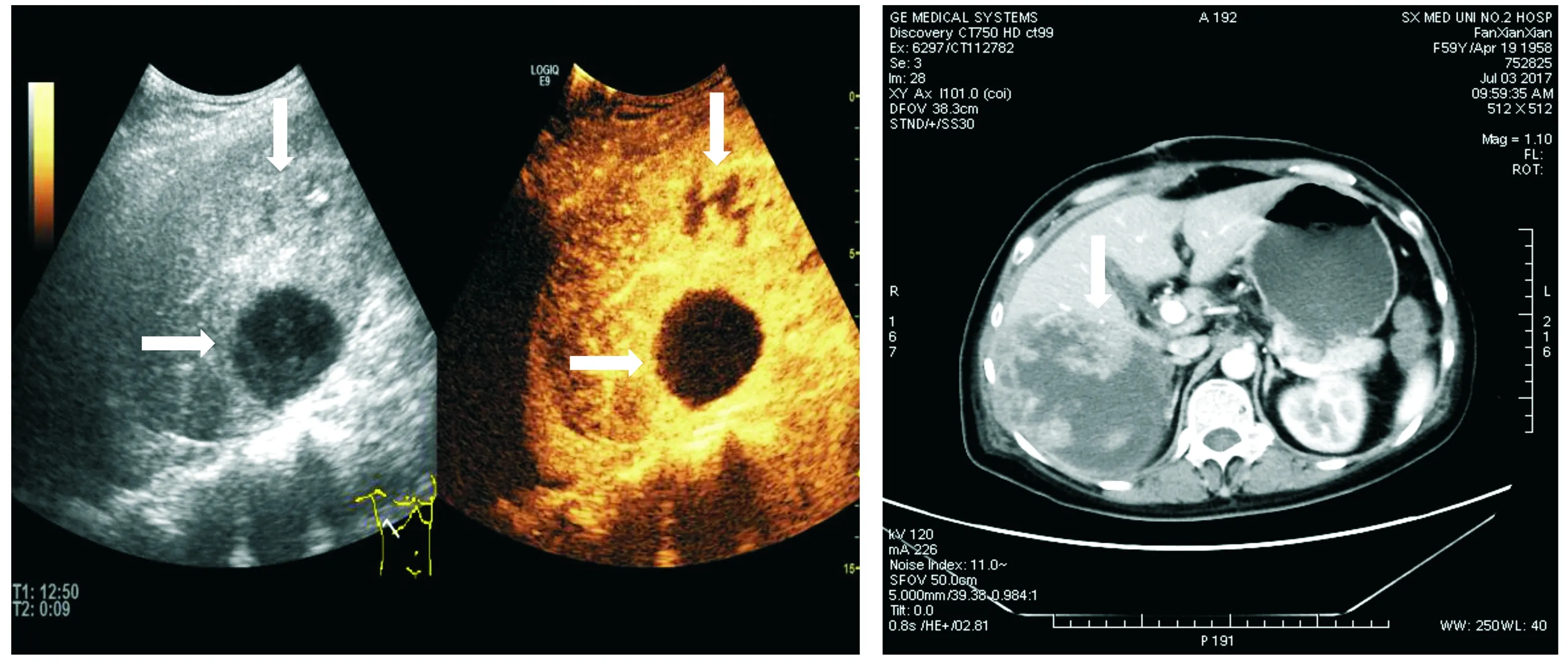
A.超声造影动脉期(9 s)病灶呈蜂窝状增强, B.增强CT动脉期病灶实性部分延迟强 超声诊断为肝脓肿 化,增强CT误诊为肝囊腺癌图1 59岁女性患者肝脓肿病变的超声造影及增强CT图像Figure 1 Contrast-enhanced ultrasonography and contrast-enhanced CT images of liver abscess in a 59-year-old female patient
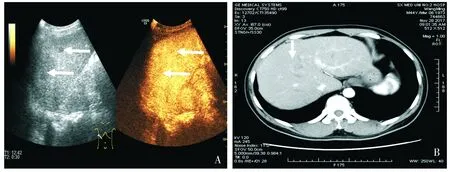
A.超声造影动脉期(30 s)病灶呈等低增强, B.增强CT动脉期病灶呈不均匀环形强 超声误诊为髓外造血 化,增强CT误诊为白血病肝浸润图2 44岁男性患者肝脓肿病变的超声造影及增强CT图像Figure 2 Contrast-enhanced ultrasonography and contrast-enhanced ct images of liver abscess in a 44-year-old male patient
3 讨论
对于肝局灶性良性病变,二维超声可以提供一定的信息,但其显示病灶血流微灌注的能力有限,同时二维超声的伪像干扰也为病变的诊断带来困难。目前临床上使用的造影剂以意大利博莱科公司生产的SonoVue为代表,造影剂自外周静脉进入体循环后,由于散射使回声增强,在提高分辨率的同时降低了伪像,微泡进入病变微血管中,提供病变组织血流灌注的详细信息后,经肺循环排出体外[4]。对于无肺严重疾患的患者,该检查无痛苦,但需配合医师的操作,减小呼吸幅度,以保持切面稳定。
增强CT使用的含碘造影剂,可显著增加病变组织与病变周围正常肝实质的密度差,虽然其检查快速,分三次屏气即可在动脉期、门脉期及延迟期完成全肝扫描,但是在短时间内大量注入造影剂常常给患者带来不适,偶可见高压下造影剂的外渗使局部肿胀,最终造影剂渗入细胞外间隙,经肾脏代谢排出体外,对于肾脏功能不好的患者,应谨慎使用[5]。
在本组病灶中,无论超声造影还是增强CT其造影剂均进入病变的微血管,通过提供病变的血流灌注信息来提高诊断率,但统计结果显示在入组病灶中,病灶在超声造影与增强CT的动脉期增强方式是有差异的,超声造影增强模式2-3级的显示率高于增强CT,其原因分析如下:增强CT是在三个时间点(通常是在30 s、60 s及180 s)进行扫描,而超声造影是在不间断地、实时地获取病变的增强信息。在本组病灶中有40个病灶在30 s前开始增强,并且其中的27个病灶在30 s前增强达高峰,并且开始廓清,当增强CT在固定的时间点(30 s)获取其增强信息时,捕捉到的并不是这些病灶动脉期的信息,而是造影剂已经部分消退时的信息,因此对于动脉期出现较早(<30 s)的病灶,增强CT的动脉期扫描已错过最佳时机,而大部分肝局灶性良性病灶的增强达峰值的过程特点往往是病灶正确诊断的关键。
肝血管瘤是肝脏局灶性良性病变中最多见的病变之一,其发病机制暂不明确,多数学者认为是由先天性血管畸形所致,其内可见大小不等充满血液扩张的血窦,当有血栓形成时,可部分坏死[6]。其超声造影与增强CT表现一致,表现为动脉期周边强化,逐渐向心扩展,门脉期和延迟期继续向心扩展,缓慢填充,最后呈弥漫性增强。当伴有血栓形成时,部分病变中心可见无增强区,其总体特征表现为“慢进慢退”,与原发性肝癌“快进快退”的表现可以很明确地进行鉴别。二者对肝血管瘤的诊断符合率无明显差异,但是二者对肝血管瘤是否伴有血栓及血栓形成范围的判断存在差异[7,8]。超声造影可持续观察肝血管瘤增强过程直至病灶廓清,而增强CT延迟期扫描时间设定为180 s,当肝血管瘤病灶向心扩展的过程大于180 s时,增强CT可能对血管瘤是否伴有血栓形成造成误判,或者对血栓形成的范围造成误判。
本组病灶中超声造影诊断正确而增强CT误诊及漏诊的病灶有14个,其误诊及漏诊原因分析如下:①7个非均匀性脂肪肝病灶:超声造影可动态观察到病灶与正常肝实质同步增强,同步消退,呈等增强的全过程,对非均匀性脂肪肝病灶可以明确诊断。1个非均匀性脂肪肝病灶CT平扫表现为低密度区,增强CT动脉期病灶呈低增强,未能动态观察病变与肝实质同步增强、同步消退的过程,所以误诊为淋巴瘤。6个非均匀性脂肪肝病灶由于脂肪肝程度较轻,在CT平扫上均未发现病灶,在增强CT上3个时相均表现为与肝实质均一强化,其内可见正常血管走行,所以造成漏诊。②2个肝血管瘤病灶:1个肝血管瘤病变增强CT动脉期呈整体明显强化,与同层面腹主动脉强化程度相似,门脉期及延迟期逐渐下降,没有显示病变动脉期(30 s)以前逐渐向心性强化的特点,增强CT误诊为动静脉瘘。另一肝血管瘤病变为一囊性变的血管瘤,增强CT表现亦不典型,而与肝囊腺癌增强CT的典型表现相似,肝囊腺癌在增强CT上的典型表现为膨胀性生长的多房囊性占位,囊壁厚薄不均,囊壁上可见乳头状突起,突起可见明显强化,所以增强CT误诊为肝囊腺癌[9]。③2个肝脓肿病变:在增强CT动脉期(30 s)前均已开始廓清,增强CT没有捕捉到30 s前病灶的强化特征,缺少肝脓肿“蜂窝状”强化的典型特征[10],这可能是增强CT误诊的主要原因。④3个肝局灶性结节增生病变:3个病灶始增时间分别为9 s,12 s,13 s,达峰时间分别为21 s,28 s,26 s,3个病灶均在30 s前开始廓清,对于其动脉期“泉涌状”、“轮辐状”特征性增强过程[11],增强CT在动脉相扫查时未能捕捉并显示,所以造成误诊。
本组病灶中增强CT诊断正确而超声造影误诊的病灶有2个,其误诊原因分析如下:①1个肝血管瘤病变:超声造影动脉期病灶呈宽环状增强,似进入瘤内的粗大血管显影,门脉期及延迟期继续向内部增强,与肝腺瘤超声造影增强表现相似,超声造影误诊为肝腺瘤。②1个肝脓肿病变:动脉期病灶呈不均匀增强,门脉期及延迟期与肝实质同步消退,缺少肝脓肿“蜂窝状”增强的典型特征,类似于肝结核整体不均匀增强[12],超声造影误诊为肝结核。
本组病灶中超声造影与增强CT均误诊的病变有1个,为肝脓肿,其误诊原因分析如下:该患者已确诊急性粒单核细胞白血病(中危组),此时病灶处于肝脓肿炎症形成期,未坏死液化,且为多发病灶(病灶直径1.2-3.1 cm),病灶超声造影动脉期呈弥漫性增强,门脉期消退早于肝实质,增强CT病灶呈不均匀环形强化,结合病史超声造影误诊为髓外造血,增强CT误诊为白血病肝浸润。
目前,超声造影与增强CT在肝局灶性病变的研究以恶性多见,相关文献显示两者在肝局灶性恶性病变的诊断符合率无明显差异或超声造影低于增强CT[13,14],本文主要对肝局灶性良性病变进行论述,结果表明超声造影在肝局灶性良性病变中的诊断价值优于增强CT,尤其对于非均匀脂肪肝的检出超声具有高度特异性,而增强CT常常漏诊。同时本文对超声造影及增强CT表现不典型者的误诊原因进行了明确分析,结合这两种影像学方法的优势与不足,有助于临床医师对肝局灶性良性病变的诊断,避免误诊以及过度治疗。
综上所述,对于肝局灶性良性病变,超声造影的诊断符合率优于增强CT,超声造影可实时观察病灶增强过程,尤其是在动脉期,相比于增强CT超声造影能够提供更多的信息。
