介入栓塞治疗颅内微小动脉瘤的临床研究
2019-05-17常斌鸽王修玉周宝生王晨盛志国杨帆马景鑑李牧郑首学
常斌鸽 王修玉 周宝生 王晨 盛志国 杨帆 马景鑑 李牧 郑首学
颅内微小动脉瘤是指直径≤3 mm的动脉瘤,占所有颅内动脉瘤的6.2%[1-2]。由于开颅手术创伤大,且动脉瘤体积较小,难以承载动脉瘤夹,手术风险较大;多数情况选择介入治疗,然而由于动脉瘤瘤腔较小,血管内治疗操作同样难度较大,使得处理过程中易出现动脉瘤破裂出血、弹簧圈逃逸等情况[3-4]。然而,随着介入技术和材料的发展,介入治疗颅内微小动脉瘤取得了良好的治疗效果。笔者所在科室自2009年1月至2018年12月采用介入栓塞方法(支架辅助平行技术栓塞,单纯弹簧圈栓塞或球囊辅助弹簧圈栓塞)治疗颅内动脉微小动脉瘤共120例,其中70例经临床数字减影血管造影(DSA)随访6~12个月,效果良好,报告如下。
资料与方法
一、一般资料
选取2009年1月至2018年12月天津市第一中心医院神经外科收治的颅内微小动脉瘤患者120例,其中男76例,女44例,年龄35~80岁,中位年龄63岁。所有患者均经头部CT诊断为蛛网膜下腔出血(subarachnoid hemorrhage,SAH)急诊入院。破裂动脉瘤主要表现为头痛、恶心、呕吐、意识丧失等,伴有神经功能缺失症状15例。按照Hunt-Hess分级,Ⅰ~Ⅲ级81例,Ⅲ级以上39例。
二、影像学资料
120例患者入院时行头部CT诊断为SAH。CT扫描显示大部分患者的出血位于前纵裂池、环池及鞍上池,少数患者可见三脑室、四脑室积血。1例患者第2次DSA复查时发现小脑上动脉起始处有一微小动脉瘤。根据CT所示最大血肿厚度及出血部位的不同,将其分为5种类型。Ⅰ型:局限于终板池、纵裂池或最大血肿厚度<5 mm的少量SAH,共69例;Ⅱ型:可见鞍上池、双侧侧裂池、脚间池等中等量SAH,最大血肿厚度5~10 mm,共35例;Ⅲ型:可见鞍上池、双侧侧裂池、脚间池等大量SAH,最大血肿厚度≥10 mm,共8例;Ⅳ型:可见鞍上池、双侧侧裂池、脚间池等中等量以上的SAH,最大血肿厚度>5 mm,同时伴有额叶内或脑室内出血,共6例;Ⅴ型:单纯直回内出血或脑室内出血,共2例。
三、动脉的位置
根据DSA的检查结果,动脉瘤的解剖位置如下:前交通动脉28例,后交通动脉31例,颈内动脉段20例,大脑中动脉分叉处20例,小脑上动脉起始处6例,小脑后下动脉起始处4例,小脑后下动脉远端3例,大脑后动脉p1段2例,胼周胼缘动脉分叉处4例,脉络膜前动脉2例。所有责任动脉瘤的平均直径(2.5±0.6)mm。
四、介入治疗方法
所有患者均于入院后当天或第2天在全麻下行DSA检查及介入栓塞治疗。对于Hunt-Hess分级Ⅳ级以上的患者,在保守治疗病情稳定后进行血管造影及治疗。120例患者中,96例采用支架辅助平行技术栓塞治疗,20例采用单纯弹簧圈栓塞治疗,4例采用球囊辅助弹簧圈栓塞治疗。
五、随访及术后评估
患者出院后采用门诊和电话随访,术后6~12个月均复查DSA,并评估预后情况。
结 果
一、介入治疗效果评价
96例采用支架辅助平行技术栓塞的患者,有2例栓塞后出现支架内急性血栓形成,责任血管闭塞,立即行局部动脉溶栓治疗,经治疗后血管通畅;20例采用单纯弹簧圈栓塞治疗;4例采用球囊辅助弹簧圈栓塞治疗,效果均较好。
二、并发症
120例患者中,有2例出现支架内急性血栓形成,2例栓塞术中破裂出血,1例出现弹簧圈逃逸,1例由于动脉瘤位于Pica远端,且责任血管极度迂曲,术中出现血管痉挛,导致远端血管闭塞后脑梗死。
三、随访结果
120例患者术后进行临床随访生活均能自理,其中70例患者行DSA随访,随访时间6~12个月,68例栓塞患者的动脉瘤均无复发及生长,载瘤动脉无狭窄;2例患者栓塞弹簧圈移位,瘤体复发,再次行栓塞治疗。
四、典型病例
病例1:女性,58岁,主因突发头痛呕吐2 h急诊入院,格拉斯哥昏迷评分(GCS评分)15分,Hunt-Hess分级Ⅰ级,头部CT提示SAH。造影见左侧颈内动脉眼动脉段微小动脉瘤,大小约2 mm×2 mm左右,瘤颈较宽,采用4.5 mm×14 mm的Enterprisemm颅内支架,微导管和支架导管平行释放;2枚3D弹簧圈(2 mm×3 cm、2 mm×2 cm)及 1枚填充圈(1.5 mm×2 cm)栓塞治疗,术后患者完全康复,见图1。
病例2:女性,43岁,主因头痛伴恶心、呕吐3 d急诊入院,GCS评分15分,Hunt-Hess分级Ⅰ级,头颅CT示SAH。造影见前交通微小动脉瘤,大小1.5 mm×1.5 mm,术中采用 4.5 mm×14 mm 的Enterprisemm颅内支架,微导管和支架导管平行释放;2枚 3D弹簧圈(1.5 mm×3 cm、1.5 mm×2 cm)栓塞治疗,术后患者完全康复,见图2。
讨 论
颅内微小动脉瘤(动脉瘤最长径≤3 mm)一般具有不典型的瘤颈和瘤体结构,多数呈圆形或椭圆形,甚至呈扁平状。瘤壁薄,瘤囊腔小,瘤颈体的比例一般呈宽颈或相对宽颈的特点。目前对于颅内破裂微小动脉瘤的治疗仍然是脑血管外科的一个难题。
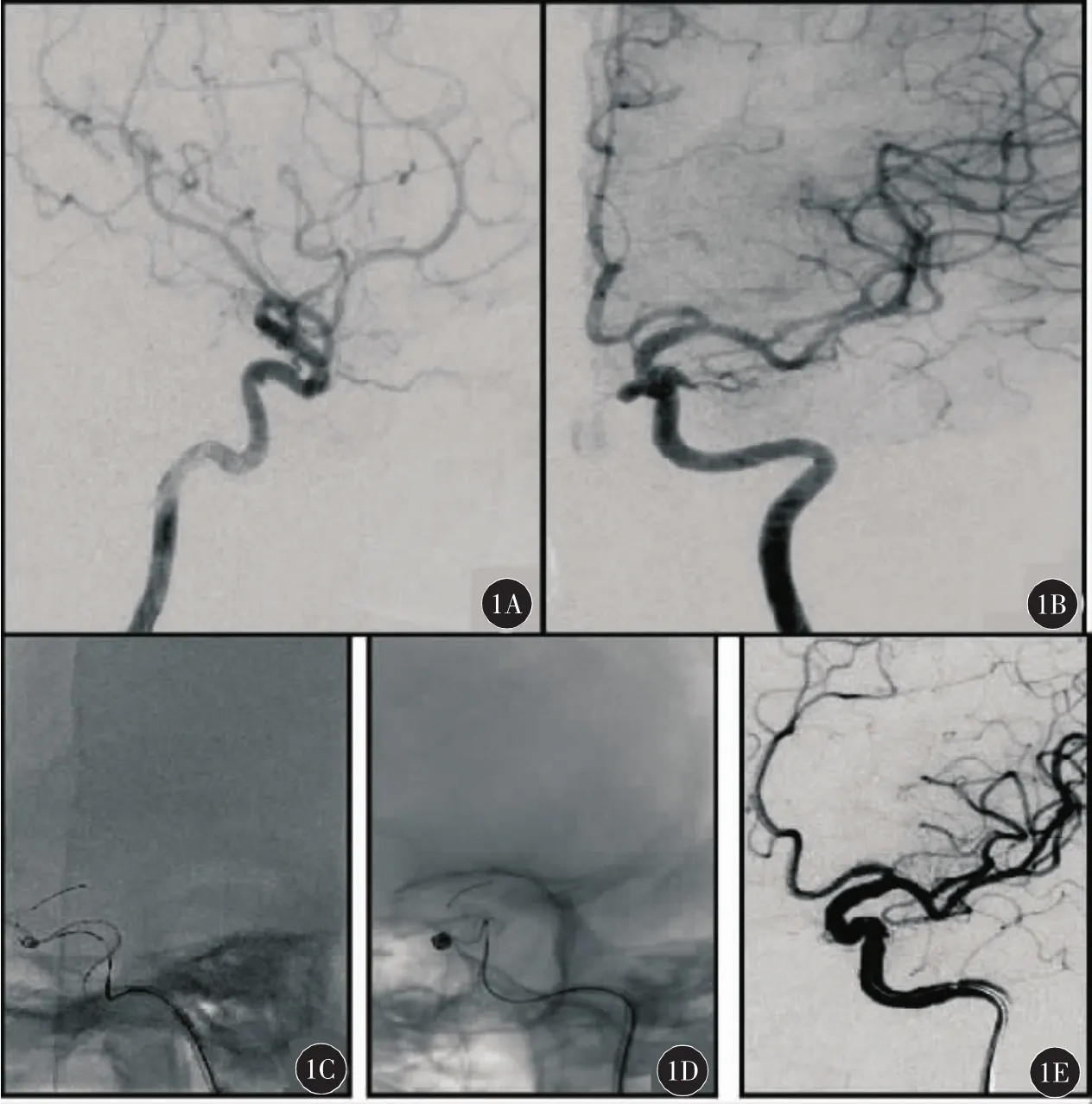
图1 典型病例1(女性,58岁,左侧颈内动脉眼动脉段微小动脉瘤)治疗前后DSA表现
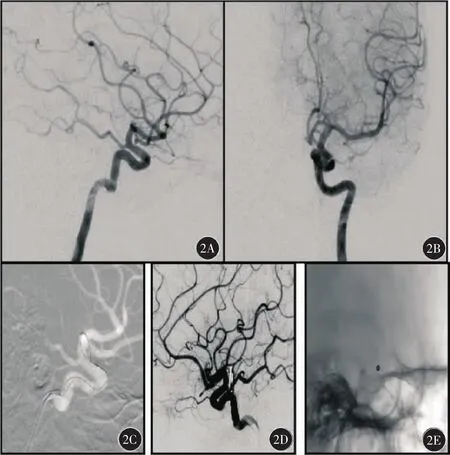
图2 典型病例2(女性,43岁,前交通微小动脉瘤)治疗前后DSA表现
近年来,随着影像技术及介入材料和方法的进步,介入治疗颅内微小动脉瘤的并发症发生率、病残率、病死率均相对较低,显示出了良好的治疗效果和安全性。相对于一般动脉瘤,颅内微小动脉瘤的宽颈比例较高[5-6]。因此,单纯弹簧圈栓塞治疗一般较困难,常常需要辅助手段来处理。我科近几年对于颅内微小动脉瘤尤其是破裂动脉瘤的处理,主要是在支架辅助下采用平行技术的方法进行栓塞治疗;对于相对宽径的动脉瘤,需借助球囊辅助进行栓塞;对于窄径的动脉瘤,单纯采用微小柔软的弹簧圈进行栓塞即可[6],均取得了良好的临床效果。
对于颅内微小动脉瘤的介入治疗,首先,需要熟练的微导管操作技术,防止微导管头端前跳。在微小动脉瘤介入栓塞过程中,常常伴有微导管到位困难,弹簧圈不稳定等问题,使得介入治疗存在一定的风险[7-8]。单纯使用弹簧圈栓塞治疗宽颈颅内微小动脉瘤容易发生弹簧圈脱出瘤腔,移位至载瘤动脉内的情况,严重者可引起载瘤动脉的闭塞,产生严重并发症。因此,借助辅助技术来治疗此类动脉瘤,可避免以上情况,提供了新的处理方法。在栓塞治疗过程中,首先根据微小动脉瘤3D成像的特点,充分寻找合适的治疗角度,根据动脉瘤的形态特点和血管路径,选择相应的介入治疗方法。临床上通常选择单纯弹簧圈栓塞、支架辅助弹簧圈栓塞或者球囊辅助的方法,均能达到良好的治疗效果[9]。支架辅助弹簧圈栓塞,要求微导管先放置在瘤口处,一般选用EV3的Echelon-10微导管,配合Synshron微导丝,待微导管到位后再释放支架,一般选用Enterprise或Neuroform EZ支架。术中注意微导管的方向和位置,有支架辅助时栓塞程度不要求很致密。栓塞的程度目前国内外许多学者没有确切的策略,部分学者研究认为颅内微小动脉瘤经血管内非致密栓塞后可发生再破裂出血,与显微开颅动脉瘤夹闭术相比,栓塞的再出血率相对较高[10-11]。但微小动脉瘤经栓塞后再出血的发生率很低,约2.4%,且再出血多发生在治疗后第1个月,6个月后一般很少出现[12]。本研究采用非致密栓塞治疗微小动脉瘤,术后均达到了满意的疗效。6~12个月后复查动脉瘤完全消失,达到解剖治愈的影像效果。这可能与支架改变动脉瘤局部血流动力学方向,或者促使动脉瘤颈附近血管壁内膜增生有关。
栓塞治疗微小动脉瘤的常见并发症多是手术过程中因微导丝或弹簧圈刺穿动脉瘤壁引起出血,但有时是致命性的[13]。另外,因动脉瘤腔小,弹簧圈对动脉瘤壁的对抗压力增大,弹簧圈容易脱出或刺破动脉瘤壁等,使得微导管无法稳定置入微小动脉瘤腔内进行栓塞。因此,针对不同类型的动脉瘤应正确选用相应的栓塞方法,包括网篮技术、球囊辅助技术及支架辅助技术等。在栓塞新近破裂的微小动脉瘤时要特别小心,时刻注意微导管和弹簧圈的位置以及弹簧圈的推送张力等[9]。防止术中动脉瘤壁被微导管、微导丝或弹簧圈刺穿出血而发生严重后果[14-15]。
与一般动脉瘤相比,介入栓塞治疗颅内微小动脉瘤术中破裂出血的风险无明显差异,在栓塞过程中不必一定追求致密栓塞,非致密栓塞结合支架辅助亦能达到完全闭塞动脉瘤的远期效果。对本组病例随访显示,血管内介入栓塞治疗微小动脉瘤是相对安全、有效的,短期疗效显著,无再出血、动脉瘤复发等情况。
