非手术性牙周治疗改善肥胖伴牙周炎大鼠肾功能异常和氧化应激状态
2019-05-10曾嘉皓吉春兰柴巧学钟素兰邹川倪佳陈蕾
曾嘉皓, 吉春兰, 柴巧学, 钟素兰, 邹川, 倪佳, 陈蕾
(1.南方医科大学 口腔医学院; 南方医科大学口腔医院, 广东 广州 510280;2.广州中医药大学 第二临床医学院, 广东 广州 510405; 3.广东省中医院, 广东 广州 510120)
牙周炎是侵犯牙周支持组织的慢性炎症性破坏性疾病,会使患牙松动甚至脱落,还与肥胖[1]、2型糖尿病[2-4]、心肌梗死[5]、高脂血症[6]、肾病[7]等多种疾病密切相关.肥胖(obesity)已成为一个日渐突出的公共健康问题,它被定义为一种氧化应激(oxidative stress)状态[8],是多种系统性疾病进展的重要危险因素.现有证据表明,仅患有重度牙周炎并无其他系统性疾病的患者,其肾功能并不会发生改变[9];动物研究[10]则发现,实验性牙周炎会引起正常Wistar大鼠肾脏组织结构改变,增强肾脏的氧化应激状态,但并不会引起肾功能变化.而在机体患有系统性疾病如2型糖尿病的情况下,牙周炎会影响肾功能的发生和发展[11].目前,肥胖状态下牙周炎对肾功能和氧化应激状态的影响鲜有报道,故本研究旨在探索牙周炎对肥胖大鼠肾功能及氧化应激状态的作用.
非手术性牙周治疗(non-surgical periodontal therapy)是控制牙周疾病的有效手段.研究发现,非手术性牙周治疗能增加慢性肾病(chronic kidney disease,CKD)患者肾小球滤过率[12],显著降低2型糖尿病患者的血清超敏C-反应蛋白(hypersensitive C-reactive protein,hsCRP)水平[2],改善肥胖伴实验性牙周炎大鼠的胰岛素抵抗[13],对系统性疾病机体的肾功能和全身炎症状态有一定改善作用.本研究拟探讨实验性牙周炎及非手术牙周治疗对肥胖大鼠肾功能和氧化应激状态的影响.
1 材料和方法
1.1 实验动物及材料
Sprague-Dawley(SD)大鼠(广东省医学动物实验中心提供并饲养,生产许可证:SCXK(粤)2013-0002,质量合格证明编号:44007200013956);高脂饲料(广东省医学动物实验中心提供,能量比:蛋白质20%,碳水化合物20%,脂肪60%;总计约5.24 kcal/g).
水合氯醛,购自青岛宇龙海藻公司;慕丝线,购自广州威佳生物有限公司;BCA蛋白检测试剂盒,购自美国赛默飞世尔科技公司;8-羟基脱氧鸟苷(8-hydroxydeoxyguanosine,8-OHdG)检测试剂盒,购自武汉华美生物工程有限公司;丙二醛(malondialdehyde,MDA)、总超氧化物歧化酶(superoxide dismutase,SOD)、还原型谷胱甘肽(glutathione,GSH)测定试剂盒,购自南京建成生物工程研究所;双目显微镜及照相机(OLYMPUS, MP5.0).
1.2 实验方法
(1)实验动物及分组:从45只SPF级4周龄雄性SD大鼠中随机选取10只作为健康对照组,普通饲料喂养.35只喂食高脂饲料以建立肥胖大鼠模型,每周测量动物体质量,连续16周后,筛选体质量比健康对照组高15%的30只大鼠作为肥胖大鼠,并随机分为肥胖对照组(n=10)和肥胖伴实验性牙周炎大鼠(n=20),后者在质量分数为7%的水合氯醛(0.3 mL/100 g)腹膜内注射麻醉后,将双侧上颌第二磨牙用3-0慕丝线压入龈沟内,颊侧结扎4周以诱导实验性牙周炎,每周麻醉后检查结扎丝线是否牢固,如有松脱则重新结扎.结扎期间每周测量动物体质量.实验初始(4周)及20周时,分别测量动物体长,并按公式计算Lee’s指数:
牙周结扎期间,共有4只肥胖-牙周炎大鼠死亡.结扎4周后,将16只肥胖伴实验性牙周炎大鼠按体质量配对,进一步分为肥胖伴实验性牙周炎组和牙周治疗组(每组n=8).牙周治疗组大鼠行局部牙周非手术治疗:质量分数为7%的水合氯醛全麻下,去除结扎丝线,进行龈上、龈下洁治,用含体积分数1%的过氧化氢和碘甘油的小棉球清洁牙周碎屑.在此期间,肥胖伴实验性牙周炎组大鼠继续结扎.2周后,质量分数为10%的水合氯醛(1 mL/100 g)腹腔注射,过量麻醉处死所有大鼠[13].动物建模及治疗操作见图1.
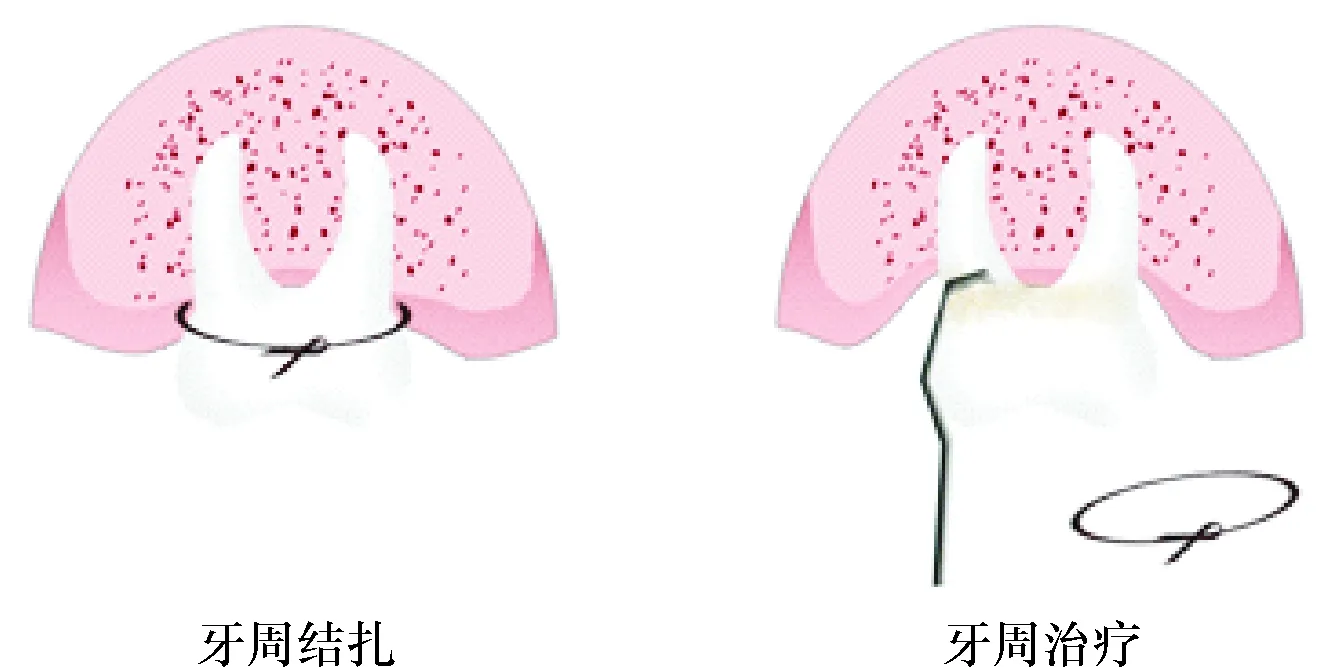
图1 动物建模及治疗操作
Fig.1 Establishment of animal model and non-surgical periodontal therapy
在整个实验过程中,高脂饮食过程剔除了5只体质量未达标大鼠,肥胖伴实验性牙周炎大建模过程中有4只大鼠死亡,健康对照组有2只大鼠因体质量过高而被剔除,肥胖对照组有2只大鼠死亡,故最后进入统计分析的SD大鼠共32只,健康对照组、肥胖对照组、肥胖伴实验性牙周炎组和牙周治疗组各8只.实验分组及流程详见图2.
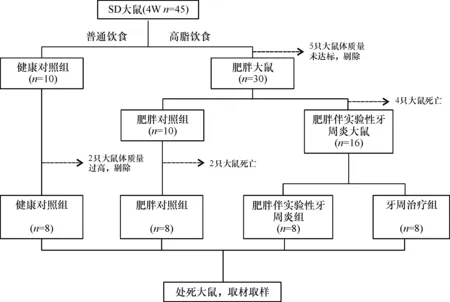
图2 实验分组及流程
(2)麻醉大鼠后进行腹主动脉取血,每只取血量约为10 mL,4 ℃静置30 min后,3 500 r/min离心15 min,收集上清液血清.通过全自动生化分析仪检测血清肾功能指标肌酐和尿素氮.
(3)收集双侧上颌第二磨牙及牙周、颌骨组织,质量分数为4%的多聚甲醛溶液固定48 h,将组织修整为大小约1.5 cm×0.5 cm 小块,乙二胺四乙胺(ethylenediaminetetraacetic acid, EDTA)脱钙液(pH=7.4)脱钙8周.石蜡包埋,制成5 μm病理切片.常规HE染色,显微镜下观察组织结构.
(4)收集双侧肾脏,纵切,一半于质量分数为4%的多聚甲醛溶液中固定,制成石蜡切片,HE染色;另一半在液氮中快速冷冻,冰上研磨,3 500 r/min离心15 min,收集组织上清液,BCA法检测上清液中蛋白浓度,分别检测肾组织中MDA、SOD、GSH和8-OHdG的表达情况.
1.3 统计学方法
2 结果
2.1 各组大鼠的体质量变化
高脂饲料喂养16周后,肥胖对照组大鼠体质量为(750.80±77.06)g,高出健康对照组15.2%[健康对照组体质量(651.08±49.36)g](P=0.015);肥胖对照组Lee’s指数(387.09±11.08)显著高于健康对照组(368.82±12.16)(P=0.005)[14].不同时间点的大鼠体质量及Lee’s指数见表1、表2.由表1可知,各组别的大鼠在整个实验期间,随着时间的推移,体质量总体呈上升趋势(P<0.05);相同周龄的不同组别大鼠组间比较,肥胖伴实验性牙周炎组的体质量变化较肥胖对照组无统计学差异(P>0.05),牙周治疗组的体质量变化较肥胖伴实验性牙周炎组亦无统计学差异(P>0.05).此结果表明,高脂饲料喂养16周后,肥胖模型建立成功,在整个实验期间,实验性牙周炎及非手术性牙周治疗并未对大鼠体质量产生显著影响.
2.2 非手术性牙周治疗对肥胖伴实验性牙周炎大鼠牙周组织的影响
HE染色显示,健康对照组牙龈上皮紧密附着于釉牙骨质界,没有附着丧失,固有层完整,牙龈纤维及牙周膜纤维排列整齐(图3A);肥胖对照组牙周组织与健康对照组大致相同,尚未发生附着丧失,仅在固有层见少许炎细胞浸润(图3B);肥胖伴实验性牙周炎组沟内上皮呈现糜烂和溃疡,有明显附着丧失,上皮向根方增殖,形成牙周袋,上皮下层和固有层炎细胞浸润明显,牙槽骨吸收,表明实验性牙周炎模型建立成功(图3C).与肥胖伴实验性牙周炎组比较,牙周治疗组的炎细胞浸润减少,附着丧失依旧存在(图3D).牙周组织HE染色结果表明,肥胖因素仅轻微加重大鼠局部牙周组织的炎症状态,而在肥胖基础上,实验性牙周炎使大鼠牙周组织出现明显的炎症和附着丧失,表明实验性牙周炎模型建立成功.牙周治疗可以有效改善肥胖伴实验性牙周炎组大鼠牙周组织的炎症状态,但已破坏的牙槽骨和附着水平无法恢复.
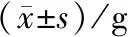

周龄/周组别体质量4健康对照组79.18±5.41 肥胖对照组81.43±6.55 8健康对照组333.38±24.67肥胖对照组348.30±28.7712健康对照组502.20±36.38肥胖对照组534.27±28.841)16健康对照组567.56±37.01肥胖对照组608.47±34.871)20健康对照组651.08±49.36肥胖对照组750.80±77.061)21健康对照组678.50±68.08肥胖对照组740.36±98.721)肥胖伴实验性牙周炎组735.84±82.841)24健康对照组695.98±80.00肥胖对照组763.43±109.741)肥胖伴实验性牙周炎组786.89±96.341)牙周治疗组772.17±87.411)26健康对照组704.87±82.99肥胖对照组838.89±75.621)肥胖伴实验性牙周炎组806.98±60.931) 牙周治疗组825.74±25.191)
1)与健康对照组相比,P<0.05

表2 大鼠Lee’s指数变化Table 2 Lee’s index during the experiment
1)与健康对照组相比,P<0.05
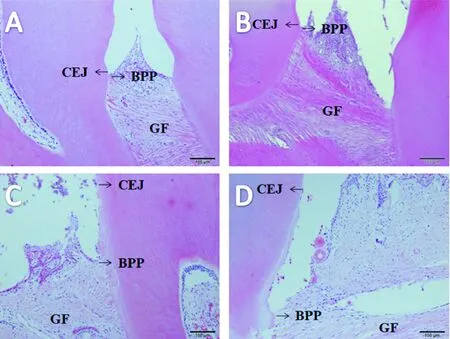
A:健康对照组;B:肥胖对照组;C:肥胖伴实验性牙周炎组;D:牙周治疗组;CEJ:釉牙骨质界;BPP:牙周袋底;GF:牙龈纤维
2.3 非手术性牙周治疗对肥胖伴实验性牙周炎大鼠肾脏及肾功能的影响
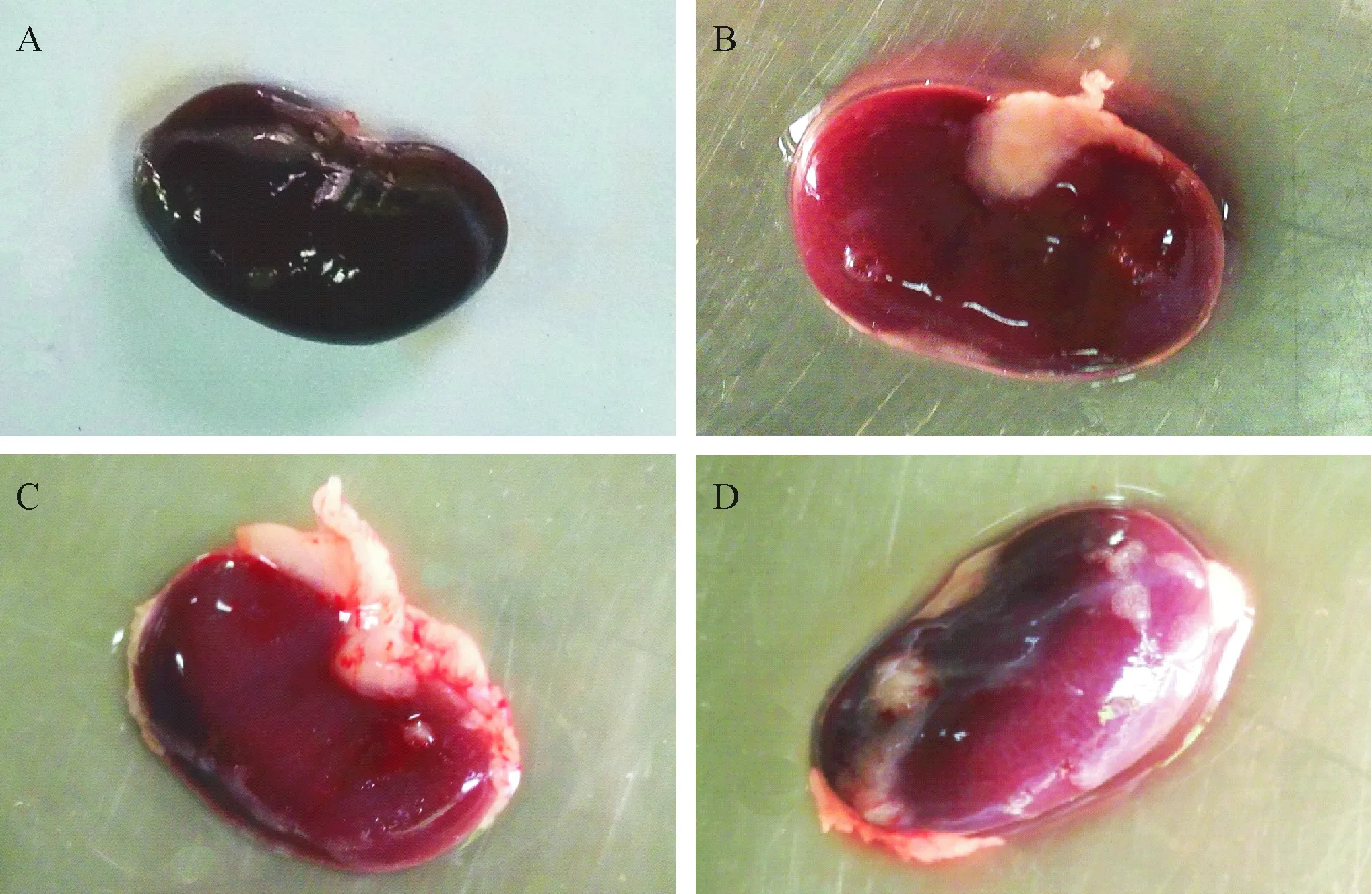
肾脏外观结果显示,健康对照组的肾脏表面光滑,呈红褐色(图4A);高脂饮食喂养后,大鼠肾脏颜色鲜红,肾门处及被膜均出现大量脂肪(图4B、C、D).其中,肥胖伴实验性牙周炎组肾脏脂肪内见血管充血(图4C),而牙周治疗组的充血程度有所改善(图4D),说明非手术性牙周治疗可以改善肥胖伴实验性牙周炎组大鼠肾脏的炎症充血状态.
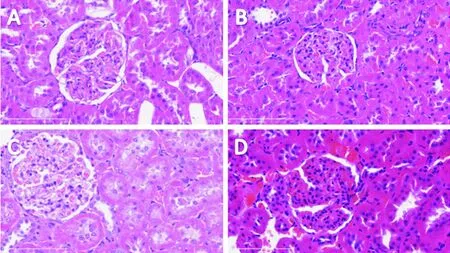
HE染色显示,健康对照组肾小管上皮细胞呈锥形,细胞核位于近基底膜一侧,管腔一侧有刷毛缘(图5A);肥胖对照组表现为细胞质空泡性变和颗粒样变(图5B);肥胖伴实验性牙周炎组肾小管管腔内有脱落的细胞碎片,管腔一侧刷毛缘呈多灶性断裂,且部分细胞核由原有的基底膜一侧向管腔侧移动(图5C);牙周治疗组呈现部分空泡性变和刷毛缘脱落,但较肥胖伴实验性牙周炎组有所减轻(图5D).肾脏组织HE染色结果表明,肥胖可使大鼠肾脏组织结构出现早期损伤性改变,复合牙周炎后这种病理改变进一步恶化,而这种早期肾脏损伤在牙周治疗后得到了有效的缓解.
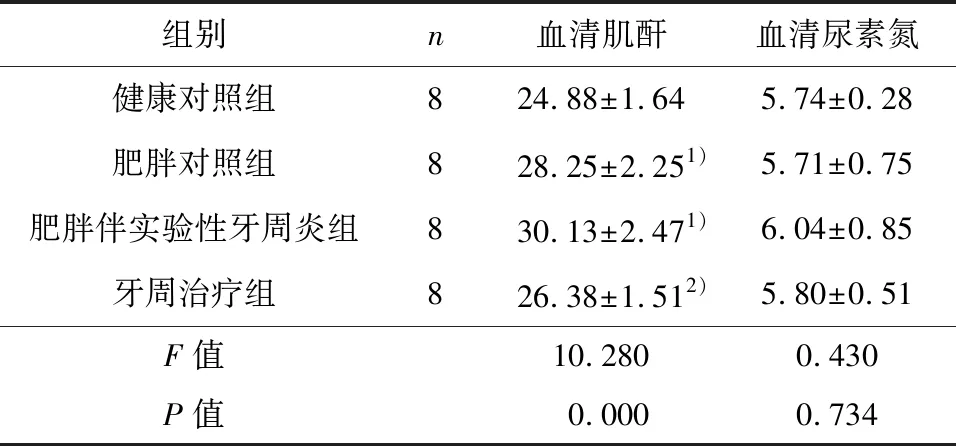
血清肌酐结果显示,肥胖对照组血清肌酐值显著高于健康对照组(P=0.002),肥胖伴实验性牙周炎组的血清肌酐值显著高于健康对照组(P=0.000),表明肥胖导致健康大鼠肾功能出现一定异常;与肥胖对照组相比,肥胖伴实验性牙周炎组大鼠血清肌酐值继续升高,但尚无统计学差异(P>0.05),表明复合实验性牙周炎后,肥胖大鼠肾脏功能出现继续恶化趋势,但实验性牙周炎尚不足以改变肾功能水平;牙周治疗组的血清肌酐显著下降,明显低于肥胖对照组和肥胖伴实验性牙周炎组(P=0.001),表明牙周治疗可改善肥胖大鼠的肾脏功能.四组之间血清尿素氮无统计学差异(P>0.05)(见表3),其原因可能是血清尿素氮的变化受到多种因素影响,对实验性牙周炎及非手术性牙周治疗不敏感.
上述结果表明,肥胖造模后大鼠会出现早期肾功能损伤;复合牙周炎后,大鼠肾功能异常可能加重,而牙周治疗在一定程度上改善大鼠肾脏病理和功能损伤.
A:健康对照组;B:肥胖对照组;C:肥胖伴实验性牙周炎组;D:牙周治疗组
A:健康对照组;B:肥胖对照组;C:肥胖伴实验性牙周炎组;D:牙周治疗组
表3 各组血清肾功能指标
Table 3 Biomakers of renal function
组别n血清肌酐血清尿素氮健康对照组824.88±1.645.74±0.28肥胖对照组828.25±2.251)5.71±0.75肥胖伴实验性牙周炎组830.13±2.471)6.04±0.85牙周治疗组826.38±1.512)5.80±0.51F值10.2800.430P值0.0000.734
1)与健康对照组相比,P<0.05;2)与肥胖伴实验性牙周炎组比较,P<0.05
2.4 非手术性牙周治疗对肥胖伴实验性牙周炎大鼠肾脏氧化应激状态的影响
与健康对照组相比,肥胖对照组肾脏MDA、8-OHdG水平显著升高(P=0.013, 0.025),SOD活力、GSH水平显著下降(P=0.000, 0.013),提示肥胖可加重健康大鼠肾脏的氧化应激状态;与肥胖对照组相比,肥胖伴实验性牙周炎组肾脏MDA、8-OHdG、SOD活力及GSH水平的变化尚无统计学差异(P>0.05),提示在肥胖基础上,实验性牙周炎虽有持续恶化肥胖大鼠肾脏氧化应激状态的趋势,但尚不足以改变其水平;与肥胖伴实验性牙周炎组相比,牙周治疗组肾脏MDA和8-OHdG水平显著降低(P=0.048, 0.038),GSH水平显著升高(P=0.041),SOD活力无统计学差异(P>0.05),说明非手术性牙周治疗有效地缓解了肥胖伴实验性牙周炎大鼠肾脏氧化应激状态(见表4).
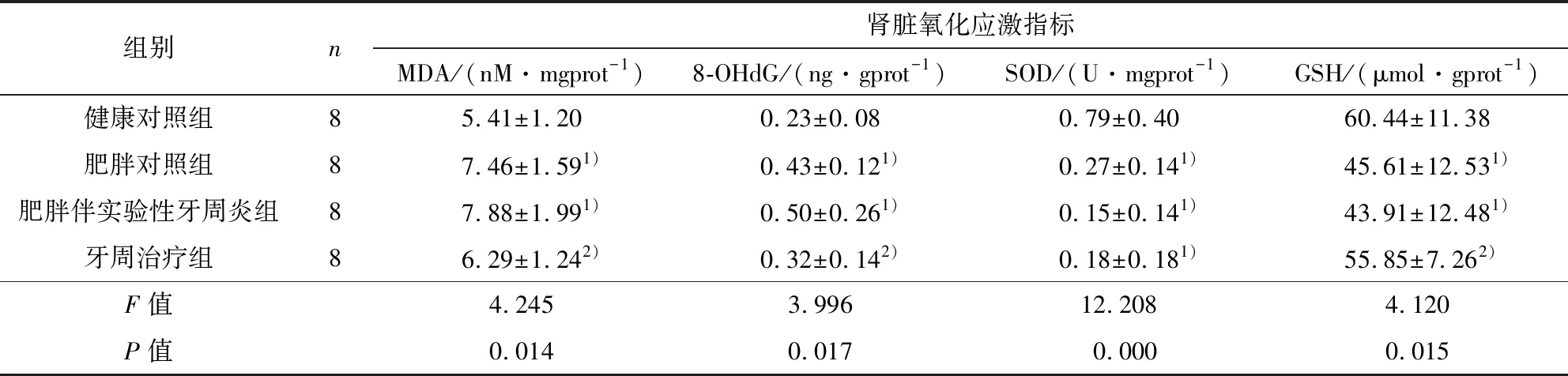
表4 各组肾脏氧化应激指标Table 4 Biomakers of oxidative stress
1)与健康对照组相比,P<0.05;2)与肥胖伴实验性牙周炎组相比,P<0.05
3 讨论
本实验从氧化应激的角度来探讨实验性牙周炎对肥胖大鼠肾脏功能的影响,以及牙周治疗对其的改善作用.高脂饲料喂养16周后,肥胖对照组大鼠体质量及Lee’s指数均较健康对照组显著增加,提示肥胖大鼠模型建立成功.在整个实验期间,各组大鼠的体质量随着时间推移而不断增加,但相同时间点肥胖伴实验性牙周炎组与肥胖对照组及牙周治疗组比较,体质量的改变无统计学差异,提示实验性牙周炎及非手术性牙周治疗对大鼠体质量无明显影响.肾脏功能和组织病理相关指标结果显示,肥胖造模后,大鼠肾小管上皮细胞出现细胞质空泡性变和颗粒样变性,血清肌酐水平显著增高,表现出早期肾脏功能损伤;在肥胖基础上复合实验性牙周炎后,大鼠肾小管上皮细胞病理改变加重,呈现刷毛缘多灶性断裂,肾小管管腔内有脱落的细胞碎片,部分细胞核向管腔侧移动,血清肌酐水平虽有继续增高,但尚无统计学差异,提示大鼠肾功能异常可能加重;拆除结扎丝、进行牙周治疗后,肾脏病理和血清肌酐均得到一定改善.在肥胖造模、牙周炎造模和牙周治疗整个实验过程中,大鼠的体质量不断增加.在此前提下,非手术性牙周治疗仍改善了大鼠肾脏病理和血清肌酐指标,基本可以排除肥胖本身对肾功能的影响.血清肌酐和尿素氮是综合反映肾功能的常用指标.血清肌酐是一种内生肌酐,是估算肾小球滤过率最普遍使用的内源性标志物[15],临床上血肌酐升高时,常提示存在急、慢性肾炎导致的肾小球滤过功能减退,一般与尿素氮同时测定更有意义,当两者均升高时,提示肾脏发生严重损伤.尿素氮是人体蛋白质分解代谢的终末产物,90%以上通过肾脏排泄.然而,本实验中血清尿素氮水平在四组大鼠之间组间并无统计学差异.有研究表明,肾损害发生的早期,血清尿素氮可在正常范围内,且受到多种因素影响,只有发生严重肾功能损伤时,血清尿素氮才会明显升高[16].
当牙周组织发生炎症时,中性粒细胞来源的活性氧(ROS)水平升高,从而对组织产生一系列破坏,包括脂质过氧化物产生、DNA损伤、蛋白质损伤,导致局部和全身的氧化应激[17].而过量的ROS会使肾脏氧化/抗氧化系统失衡,导致肾脏结构和功能的损伤[18].
脂质过氧化和DNA损伤是氧化应激导致组织损伤的直接形式.其中,MDA是脂质过氧化的最终分解产物, 是氧自由基产生增多的标志,研究发现,慢性肾衰腹膜透析大鼠血清中的MDA含量增高[19];8-OHdG是DNA损伤的重要指标,队列研究[20]发现,血浆8-OHdG浓度升高与1型糖尿病患者肾脏疾病风险增加独立相关.SOD与GSH为重要的抗氧化剂,另有研究表明,慢性肾衰的Wistar大鼠肾脏SOD活力下降[21],创伤也会导致肥胖Zucker大鼠肾脏SOD活力下降[22],Zucker糖尿病肥胖(ZDF)大鼠肾脏中游离GSH浓度显著降低,线粒体GSH浓度降低更为明显[23].本研究发现,肥胖造模后,大鼠肾脏氧化应激指标中,MDA和8-OHdG水平显著升高,GSH水平显著降低,SOD活力明显抑制,表明肾脏氧化应激水平增加,与上述研究发现基本一致;在肥胖基础上复合牙周炎后,MDA和8-OHdG水平继续升高,GSH水平继续降低,SOD活力继续下降,但各指标变化尚未能显示出统计学差异,说明实验性牙周炎有恶化肥胖大鼠肾脏氧化应激水平的趋势,但尚未显著改变其水平;经非手术性牙周治疗后,在肥胖大鼠在体质量继续增加的情况下,大鼠肾脏MDA和8-OHdG水平显著降低,GSH水平显著升高,提示非手术性牙周治疗可能改善了大鼠肾脏氧化应激的水平,该结果仍需进一步证实.
总之,本研究发现实验性牙周炎可能加重肥胖大鼠早期肾脏病理变化和肾功能异常程度,该变化与氧化应激水平增加有关,而非手术性牙周治疗可改善肥胖复合牙周炎大鼠肾脏功能和氧化应激状态.对于本实验中,与肥胖对照组比较,肥胖伴实验性牙周炎组的某些指标的改变未能显示出统计学差异这一现象,分析其原因可能是动物样本量不足,实验性牙周炎结扎时间不够长.针对这些不足,后期研究将扩大样本量,优化牙周造模方法和时间,排除其他不可控的复杂因素,进一步验证本研究结果.
