多学科营养护理干预在急性胰腺炎患者中的应用
2019-04-26周小娟邵佳亮
周小娟,王 敏,邵佳亮
(江苏扬州高邮市人民医院,江苏 扬州 225600)
病情进展迅速、并发症发生率高是急性胰腺炎主要临床特征,患者发病时会引发机体高水平代谢分解,合并程度较深的代谢障碍综合征,出现低蛋白血症和氮失衡症状[1]。实施一系列治疗措施后,足够的能量营养补充是提升患者机体免疫水平的重点,选择科学的护理措施辅助治疗十分关键[2]。多学科协作护理模式是近 年来逐步采用的护理模式,在多种疾病管理中 起到非常好的效果。本文重点分析多学科营养护理干预在急性胰腺炎患者中的应用效果,现分析如下。
1 资料与方法
1.1 一般资料
将50例急性胰腺炎患者,按照信封法分为观察组和对照组,各25例,观察组男性12例,女性13例,年龄25~65岁,平均年龄(42.63±5.69)岁,对照组男性14例,女性11例,年龄20~70岁,平均年龄(45.69±3.69)岁,比较两组患者性别比例、年龄等基线资料无明显差异(P>0.05)。本研究无退出病例,均参与本研究全程。
纳入标准:(1)患者均满足胰腺炎临床症状及诊断标准;(2)患者精神意识正常,可配合护理;(3)患者自愿参与本研究,并签署知情同意书。
排除标准:(1)患者合并消化系统恶性肿瘤;(2)合并重症疾病患者;(3)妊娠哺乳期妇女。
1.2 方法
两组患者的均接受常规治疗,包括禁食、胃肠减压、抑制胰液分泌、补液等。
对照组:采用一系列常规护理措施包括遵循医嘱行肠内营养制剂补充。同时密切监测患者生命体征、腹部体征和各项实验室检查指标等。
观察组:在常规护理基础上采用多学科营养护理干预,主要内容包括:(1)成立营养小组,组员包括胰腺炎营养师、管床医生、护士长、具有5年工作经验的护士。护士长担任组长,每日共同查房,根据患者疾病情况制定营养护理干预计划。(2)计划实施:疾病早期由管床医生确定肠内营养的开始时间,营养师根据患者身高、体重、病情及各项检验指标制定营养液的种类及输注的量。管床医生与营养师共同制定营养输注计划,护士针对计划进行具体实施,并及时做好相关记录。营养小组成员每日关注计划实施情况:包括输注的速度和量及患者有无不适等,动态更改营养输注计划。(3)肠内营养规范化护理:选择螺旋型鼻肠管,妥善固定好鼻肠管,加强巡视,准确记录外露位置,保证鼻肠管在位顺畅;需在超净台下配置营养液,以室温37℃保存;输注前及输注过程中需回抽胃部残余量,输注过程中局部进行加热。循序渐进增加输注的量,使用输液泵均匀控制滴速,中途每4小时冲管一次同时依据回抽量动态调整输注的量和速度;护士做好每日喂养正确记录包括输注方式、营养液的种类、剂量、速度及有无腹泻、胃潴留等;医生依据患者每日营养计划执行情况,必要时补充静脉营养。(5)健康指导:在补充营养制剂的过程中,护理人员需主动与患者沟通,为患者讲解营养支持的原因及可能达到的治疗效果,及时对患者行心理疏导,并通过案例法提升患者治疗依从性。并树立康复信心,鼓励患者积极配合治疗。
1.3 观察指标
比较观察两组患者腹痛时间、住院时间及淀粉酶恢复正常时间。护理人员详细记录两组患者总蛋白水平、血红蛋白水平。
1.4 统计学方法
采用SPSS 19.0统计学软件分析本研究数据,计数资料比较采用x2检验,计量资料应用t检验,P<0.05认为差异具有统计学意义。
2 结 果
2.1 两组患者缓解腹痛时间、住院时间和淀粉酶恢复正常时间比较
观察组缓解腹痛时间、住院时间和淀粉酶恢复正常时间明显优于对照组(P<0.05)。详见表1。
表1 两组患者缓解腹痛时间、住院时间和淀粉酶恢复正常 时间比较(±s,d)
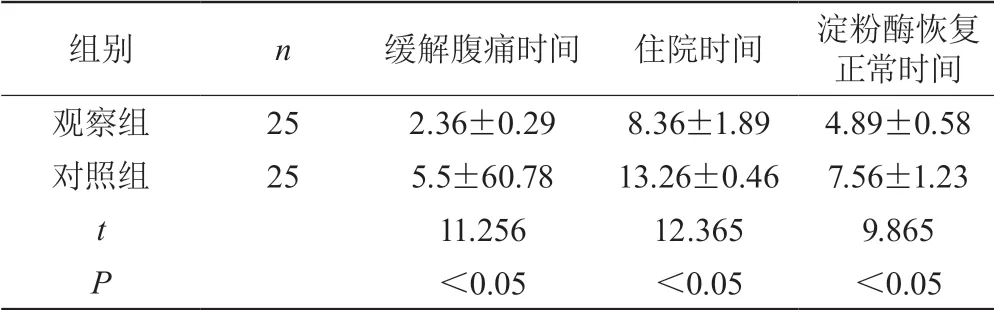
表1 两组患者缓解腹痛时间、住院时间和淀粉酶恢复正常 时间比较(±s,d)
组别 n 缓解腹痛时间 住院时间 淀粉酶恢复正常时间观察组 25 2.36±0.29 8.36±1.89 4.89±0.58对照组 25 5.5±60.78 13.26±0.46 7.56±1.23 t 11.256 12.365 9.865 P<0.05 <0.05 <0.05
2.2 两组患者临床指标比较
观察组总蛋白、血红蛋白明显优于对照组(P<0.05)。详见表2.
表2 两组患者临床指标比较(g/L,±s)

表2 两组患者临床指标比较(g/L,±s)
组别 n 干预前(g/L) 干预后g/L总蛋白 血红蛋白 总蛋白 血红蛋白观察组 25 45.29±1.48 110.23±1.56 61.25±1.58 130.12±1.46对照组 25 45.26±1.56 110.31±1.56 50.21±1.86 124.36±1.48 t 0.358 10.236 0.589 12.365 P>0.05 <0.05 >0.05 <0.05
3 讨 论
现阶段,临床尚未明确急性胰腺炎发病机制。但大量临床研究显示,炎性因子贯穿胰腺炎发病始末,患者胰腺损伤后,胰蛋白酶活化率上升,胰腺组织受损,继发感染,累及多器官功能障碍[3]。早期肠内营养支持治疗能够纠正患者紊乱的糖脂代谢,在补充大量蛋白的同时在平衡胃肠功能方面具有积极意义[4]。急性胰腺炎患者应用早期肠内营养不仅可为机体提供所需的营养物质和机体热量,且比较肠外营养,肠内营养更符合人体生理解剖结构,能够促进肠胃蠕动,维持胃肠正常消化功能,规避肠源性感染。
本次试验研究显示,观察组缓解腹痛时间、住院时间和淀粉酶恢复正常时间明显优于对照组(P<0.05);观察组总蛋白、血红蛋白明显优于对照组(P<0.05)。说明多学科营养护理干预有利于机体营养状态的改善及病情的缓解,促进其预后。传统喂养模式由医生决定喂养方式,护士只需遵循医嘱。由于个体差异及胃潴留、腹泻等并发症的发生导致肠内营养中途停止,使得肠内营养实施达标率不高。多学科协作护理模式下,医生、营养师、护理人员共同协作,为患者制定个性化的营养方案,制定实时营养计划。严格实施规范化的肠内营养的护理流程,质控营养液输注的每一环节:鼻肠管的固定,营养液的选择及输注、并发症的观察等等。同时通过参与医护查房,及时向多学科医生反应患者情况,促进患者病情恢复。在肠内营养实施过程中,大部分患者恐惧心理严重,极易出现负面情绪,依从性不高。所以在肠内营养实施过程给予多学科综合护理十分关键。
护理学科的发展趋势是践行整合护理的实践,其中最专重要的由护理人员主导的多学科合作。包括康复、营养、护理、临床医学的结合。我们将这一理念应用于患者的整个治疗和护理过程中,以患者为中心,通过每日共同查房评估患者的临床问题,依据相关规范、文献或指南,结合患者实际,共同讨论,制定最佳个性护理方案。从而有利于疾病的快速康复。
综上所述,急性胰腺炎患者应用多学科营养护理可改善血清学指标,安全性较高,提升患者治疗水平,可促进患者病情恢复。
