清营汤加减联合西药治疗热毒入营型重症药疹的临床研究
2019-04-26王敏
王 敏
辽宁中医药大学附属医院,沈阳 110032
药疹是一种因药物进入人体后导致的皮肤黏膜炎性皮疹,可发生于任何年龄段,临床分为非重症药疹和重症药疹两类,后者病情重、进展快,皮损范围广泛并迅速伴有全身中毒症状,可累及心、肝、肾等重要脏器,危及生命,预后不良[1]。重症药疹主要包括重症多形红斑型(Stevens-Johnson综合征)、中毒性表皮坏死松解型(TEN)、药物超敏反应综合征(DIHS)及剥脱性皮炎(ED)等。目前重症药疹的发病机制尚不明确,多数为机体免疫系统介导的变态反应,部分与药物毒性有关。西医对重症药疹的治疗方案存在争议,目前国内外尚无统一指南或专家共识,若未及时采取有效治疗方案,将导致本病迅速恶化。中医学治疗本病具有独特优势,以既病防变为指导原则,阻止病情进一步发展。本研究采用清营汤加减联合常规西药治疗热毒入营型重症药疹,通过观察治疗前后血清IL-10及TNF-α的水平变化,探讨中西医结合治疗热毒入营型重症药疹的疗效与机制。现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2013年2月—2018年3月辽宁中医药大学附属医院皮肤科收治的重症药疹患者60例,按照随机数字表法分为观察组和对照组,每组30例。观察组,其中男14例,女16例;年龄(40.36±12.23)岁,年龄范围为14~58岁;病程(7.32±2.14)d,病程范围为4~21 d;重症多形红斑型药疹8例,中毒性表皮坏死松解型药疹9例,剥脱性皮炎型药疹13例。对照组,其中男13例,女17例;年龄(43.45±11.43)岁,年龄范围为15~60岁;病程(6.98±1.14)d,病程范围为4~19 d;重症多形红斑型药疹9例,中毒性表皮坏死松解型药疹10例,剥脱性皮炎型药疹11例。2组患者一般资料比较,差异均无统计学意义(P>0.05)。
1.2 纳入及排除标准
纳入标准:①符合《皮肤性病学》[1]中关于重症药疹的西医诊断标准;②符合《中医病证诊断疗效标准》[2]中药毒病热毒入营证的证候标准,即皮疹鲜红或紫红,甚则紫斑、血疱;高热,神志不清,口唇焦燥,口渴不欲饮,大便干,小便短赤;舌质绛,苔少或镜面舌,脉洪数;③患者及家属均自愿签署相关知情同意书,并经过本院伦理委员会批准。
排除标准:①合并有慢性皮肤病、结缔组织病、恶性肿瘤、HIV感染等疾病者;②合并有心、肝、肾功能重度不全或血液系统、免疫系统严重疾病者;③伴有哮喘、过敏性鼻炎等过敏性疾病者;④妊娠或哺乳期妇女;⑤精神障碍不能配合完成治疗者。
1.3 治疗方法
对照组患者予以常规西药治疗,根据病情严重程度选择相应治疗方案:病情严重伴有广泛皮损、剥脱、糜烂者,予以地塞米松磷酸钠注射液(广州白云山天心制药股份有限公司,国药准字H44022091)20 mL溶于5%葡萄糖注射液(北京双鹤药业股份有限公司,国药准字H11020625)500 mL中,静脉滴注,1次/d;或氢化可的松注射液(天津药业焦作有限公司,国药准字H20023068)100 mg加入5%葡萄糖注射液500 mL中,静脉滴注,1次/d;症状缓解者予以醋酸泼尼松片(天津力生制药股份有限公司,国药准字H12020123)口服,20 mg/次,3次/d。
观察组患者在对照组基础上予以清营汤加减,方药组成为生地黄15 g,玄参15 g,金银花15 g,连翘15 g,赤芍15 g,牡丹皮15 g,土茯苓12 g,黄连15 g,栀子15 g,大青叶12 g,车前子9 g,甘草15 g。上述药物水煎取汁,每日1剂,分早晚2次温服。2组患者均连续治疗4周。
1.4 观察指标
比较2组患者治疗前后血清IL-10、TNF-α的水平变化,采集清晨空腹肘静脉血4 mL,离心取血清后-80℃冷冻保存,采用ELISA法集中进行检测,IL-10试剂盒购自北京北方生物试剂研究所,TNF-α试剂盒购自邦定医学生物公司。比较2组患者治疗前后中医证候积分变化,参照《中药新药临床研究指导原则(试行)》[3]进行中医证候积分,根据症状的无、轻、中、重度,分别计0、2、4、6分;评分越高,代表症状越严重。比较2组患者退热时间、药疹收敛时间、住院时间的情况。比较2组患者治疗过程中并发症的发生情况。并发症发生率=(并发症发生例数/总例数)×100%。
1.5 统计学处理

2 结果
2.1 血清IL-10、TNF-α水平比较
治疗前,2组患者血清IL-10、TNF-α水平比较,差异均无统计学意义(P>0.05);治疗后,2组患者血清IL-10、TNF-α水平均较治疗前明显下降,且观察组显著低于对照组(P<0.05)。见表1。

表1 2组患者血清IL-10、TNF-α水平比较
与治疗前比较*P<0.05;与对照组比较△P<0.05
2.2 退热时间、药疹收敛时间及住院时间比较
观察组患者退热时间、药疹收敛时间及住院时间均显著短于对照组(P<0.05)。见表2。
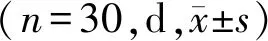
表2 2组患者退热时间、药疹收敛时间及住院时间比较
与对照组比较△P<0.05
2.3 中医证候积分比较
治疗前,2组患者各项中医证候积分比较,差异均无统计学意义(P>0.05);治疗后,2组患者各项中医证候积分均较治疗前明显下降,且观察组显著低于对(P<0.05)。见表3。
2.4 并发症发生率比较
治疗过程中,对照组2例患者出现肝肾功能障碍,4例患者出现电解质紊乱,并发症发生率为20.00%(6/30);观察组1例患者出现肝肾功能障碍,1例患者出现电解质紊乱,并发症发生率为6.67%(2/30);观察组患者并发症发生率明显低于对照组(P<0.05)。
3 讨论
药疹是皮肤科常见疾病,重症药疹起病急,病情凶险,病位波及范围广,并发症多而复杂,严重威胁患者生命健康,随着近些年发病率的不断提高,引起了人们的广泛重视。重型药疹的发病机理可分为变态反应以及非变态反应两类,且以变态反应居多。现代医学治疗手段主要以糖皮质激素、抗组胺类药物控制病情为主,难以有效地改善重症药疹患者预后。本研究采用中医中药进行综合干预治疗,一方面旨在提高临床疗效,另一方面为了防止重症药疹的进一步发展。
TNF-α是一种促炎性细胞因子,正常情况下具有抗肿瘤、抗感染等重要作用,但如果持续释放、产生过多或与其他细胞因子关系失衡,将会诱发炎性级联反应,导致一些疾病的发生。药物进入体内后激活特异性T淋巴细胞,促进TNF-α的分泌,刺激角质形成细胞和内皮细胞,介导皮肤黏膜的免疫反应,造成IV型变态反应,或是通过激活诱导型一氧化氮合酶使由Fas介导的角质形成细胞凋亡,从而导致了重症药疹的发生[4]。研究[5]发现,尽早、足量应用TNF拮抗剂治疗重症三氯乙烯药疹样皮炎有助于快速控制病情。IL-10是起反馈性抗炎作用的重要细胞因子,可下调炎性反应,还可诱导外周血CD8+T细胞增多。本项研究结果显示,治疗后2组患者血清IL-10、TNF-α水平均明显下降,且观察组显著低于对照组;提示血清IL-10、TNF-α在炎性反应介导的重症药疹的发生发展过程中扮演着重要角色,可以通过IL-10、TNF-α的水平变化来反映重症药疹患者的炎性反应程度、病变严重程度以及治疗效果。

表3 2组患者中医证候积分比较(n=30,分,
与治疗前比较*P<0.05;与对照组比较△P<0.05
本病可归属于中医学“药毒”范畴,多由邪热内传营分,耗伤营阴所致。营分证是温病学卫气营血辨证的中间阶段,既有邪火热毒深重一面,又有营阴虚损、津液不足的一面,也会兼见某些气分证的表现和热入血分证的证候,治疗应以清营解毒、透热养阴为主。清营汤为清代著名医家吴鞠通在《温病条辨》中创立的经典方,主治热入营分证,身热夜甚,神烦少寐,时有谵语,目常喜开或喜闭,口渴或不渴,斑疹隐隐,脉细数,舌绛而干。全方由犀牛角、生地黄、玄参、竹叶心、麦冬、丹参、黄连、金银花、连翘9味药物组成,功能清营透热、养阴生津[6]。本研究结果显示,应用清营汤加减联合西药治疗热毒入营型重症药疹患者可显著降低血清IL-10、TNF-α水平,减少中医证候积分,缩短退热时间、药疹收敛时间及住院时间,同时降低并发症发生率;说明中西医结合治疗重症药疹效果显著,在临床中可以很好地发挥治疗作用;同时清营汤治疗重症药疹的机制可能为其参与并降低了IL-10、TNF-α介导的促炎性反应作用,阻断了炎性因子的大量释放,从而改善了血管内环境,减轻了皮损程度,最终起到延缓药疹皮损进程的作用。
综上所述,应用清营汤加减联合西药治疗热毒入营型重症药疹效果颇佳,能够明显降低炎性细胞因子水平,改善患者临床症状,降低并发症发生率,缩短疾病病程,其治疗机制可能与降低血清中IL-10及TNF-α水平有关。
