平卧位灌肠联合腹部按摩在肠梗阻患者肠道准备中的效果观察
2019-04-24马金龙
罗 洋,李 芬,马金龙
(华中科技大学同济医学院附属协和医院,湖北 武汉 430022)
大量不保留灌肠又称清洁灌肠,是指采用人工方法,将灌肠液经过肛门管从肛门处灌入肠腔,使粪便润滑、软化后排出体外的过程[1]。肠镜检查是帮助肠梗阻诊断和治疗的重要方法,不仅可以明确肠梗阻的原因,也可以辅助解除部分梗阻。由于肠道梗阻的存在,口服泻药可能加重病情,故采取温水灌肠是肠梗阻患者肠道准备的首选[2]。肠道清洁程度直接影响到肠镜检查的效果。目前,清洁灌肠时患者通常采取左侧卧位。其原理是:该体位可利用重力作用使灌肠液顺利流入处于下方的乙状结肠和降结肠[3]。但由于肠道解剖的因素,左侧卧位时患者常不能忍受灌肠需立即排便,导致灌肠总量少、保留时间短,不能充分软化结肠内粪便[4]。有文献[5]指出,对脊髓损伤的患者采取平卧位灌肠,能有效缓解患者难以支撑卧位及灌肠液难以保存等问题。另有文献[6]指出,腹部按摩能避免普通灌肠只排空远端肠管的局限。因此,本研究联合两种方法,探讨平卧位清洁灌肠联合腹部逆时针按摩的效果,取得了一定成效,现报道如下。
1 对象与方法
1.1 对象 选取2016年3月—2017年7月在我院腹部肿瘤外科住院的低位肠梗阻患者80例。纳入标准:①经腹部平片或CT诊断为低位肠梗阻;②自愿参加并能配合者。排除标准:①怀疑或诊断合并有肠穿孔;②活动性消化道出血者;③血流动力学不稳定者;④平卧位或左侧卧位不能耐受者;⑤近6个月内有肠道手术史者。最终纳入患者80例。采取随机数字表法,尾数为单号者为观察组,尾数为双号为对照组,两组分别纳入40例患者。其中,观察组有2例、对照组有5例患者因梗阻情况加重、病情进展而取消肠镜检查。余73例患者均顺利完成肠镜检查,包括观察组38例、对照组35例。两组患者年龄、性别、体质指数和梗阻分类比较,差异无统计学意义(均 P>0.05),见表 1。
1.2 方法
1.2.1 干预方法 两组患者的清洁灌肠操作皆由具有2年以上工作经验的护师完成,清洁灌肠在肠镜检查前4 h内完成。①对照组:采用生理盐水作为灌肠液,灌肠前将其加热到35~40℃。采用一次性输液器连接生理盐水和肛门管,肛门管为PVC材质,规格尺寸为18 Fr。灌肠时,摇平床头,将灌肠液悬挂于输液架上,使灌肠液距床面60 cm,使用一次性石蜡棉球润滑肛门管前段15 cm,嘱患者取左侧卧位、暴露肛门后,经肛门插入肛门管10~15 cm,开放输液器调节器至最大。患者诉便意强烈时关闭调节器,嘱患者如厕排便,排便结束后重复上述操作。若患者连续2次排便无粪渣,则可结束清洁灌肠。②观察组:肠液的准备、灌肠用物、如厕和结束条件同对照组。插入肛门管后协助患者改平卧位,两手平放于身体两侧,两腿屈起并稍分开后再调整调节器。同时,灌肠时以脐周为中心,逆时针按摩患者腹部,深度≥1 cm,以患者不感到不适为宜。
1.2.2 评价指标 所有的评价者和记录者均经过统一培训。肠道清洁度的评价和记录由不参与前期分组的另一名内镜医师完成,其余指标由清洁灌肠操作者评价并记录。①清洁度。Ⅰ度:梗阻部位以下无明显粪水、粪渣残留,视野不受影响;Ⅱ度:梗阻部位以下有少量粪水、粪渣残留,但不影响观察;Ⅲ度:梗阻部位以下有大量粪水、粪渣残留,严重影响观察。清洁度Ⅲ度则认为肠道准备失败。②灌入次数。指清洁灌肠开始至灌肠结束时灌入循环的次数,以完成1个“肛门管插入—灌入液体—如厕排空”循环记为1次。评价和记录由清洁灌肠操作者完成。③灌肠总量。指清洁灌肠开始至灌肠结束所用的灌肠液总量。④单次灌入量。指单个患者平均1个灌入循环内灌入的液体量,单次灌入量=灌肠总量/灌肠次数。⑤患者舒适度。采用自行设计的11级数字等级评分表进行评价。以“没有不适”为10分,“非常不适”为0分,于患者灌肠结束后,询问其灌肠过程中的舒适情况,让患者根据灌肠过程中的感受进行打分。
1.2.3 统计学方法 采用SPSS 19.0软件进行数据分析。计数资料用频数、构成比表示;不服从正态分布的计量资料以中位数(四分位数间距)[M(Q)]表示;服从正态分布的计量资料以均数±标准差表示。采用 χ2检验、秩和检验及独立样本t检验进行组间比较,P<0.05认为差异有统计学意义。
2 结果
结果显示,观察组肠道准备失败率(Ⅲ度)为7.9%,对照组则为28.6%。且观察组患者的肠道清洁程度及舒适度优于对照组,灌肠次数及单次灌入量少于对照组。详见表2。
3 讨论
3.1 平卧位清洁灌肠联合腹部按摩的效果
3.1.1 清洁范围大、效果好 肠道准备的效果直接关系到肠镜检查的成功率。肠道准备如不充分,在镜检过程中,肠腔内的粪便则可能掩盖病变部位,甚至可因视野不清,入镜时难以判断肠腔走向而导致肠穿孔、出血等严重并发症[7]。结果显示,对照组肠道准备失败率为观察组的 3 倍多(28.6%vs 7.9%)(P<0.05),且观察组单次灌入量明显多于对照组(P<0.01),说明观察组肠道清洁度优于对照组。提示采用平卧位联合腹部按摩能有效提高清洁灌肠的效果,使灌入肠腔的液体更多、肠道清洁范围更大。平卧位时,升结肠、横结肠、降结肠及乙状结肠基本处于人体的冠状面上[8],结肠全段垂直距离差小,灌肠液灌入时需要对抗的阻力小,从而使得灌肠液能够很好地充满结肠全段。腹部按摩是利用物理的方法,根据升结肠—横结肠—降结肠—乙状结肠—直肠的解剖部位在腹壁的投射位置进行按摩[9],通过连续挤压肠道达到推动肠内容物移动的目的。联合逆时针腹部按摩,能够促使灌肠液向肠道近心端流动,减少灌肠液在直肠内的蓄积,延缓便意的产生;同时按摩可使灌肠液与结肠内的大便充分混合,从而便于粪便的稀释排出。
3.1.2 灌入次数少,患者舒适度高 结果显示,观察组的灌肠液灌入次数及患者舒适度均优于对照组 (P<0.01)。观察组灌入次数少,可能与单次清理肠道效果较好有关;而灌入次数的减少又使患者的舒适度得到提高。腹部按摩可使每次灌入的液体能够最大限度地软化、稀释粪便,以较少的灌入次数促进大便排净。灌肠次数的减少,意味着肛门管插入次数的减少,进而减少了患者下床如厕的次数,减轻了患者的痛苦,同时也减轻了护士的工作量。近年来,有学者提出采取膝胸卧位[10]、旋转卧位[11]、头低臀高左侧位[12]等体位进行清洁灌肠的效果均优于传统的左侧卧位。但是,膝胸卧位属于被动卧位,且对患者的理解力、耐受力和体力等要求较高,实际实施中有较多困难[13]。旋转卧位也存在类似问题。而头低臀高左侧卧位对于年龄较大、身体虚弱的患者可能难以耐受。平卧位属主动体位,患者的舒适性可相对高于其他几种被动体位;同时该体位也很方便护士进行腹部按摩的操作。
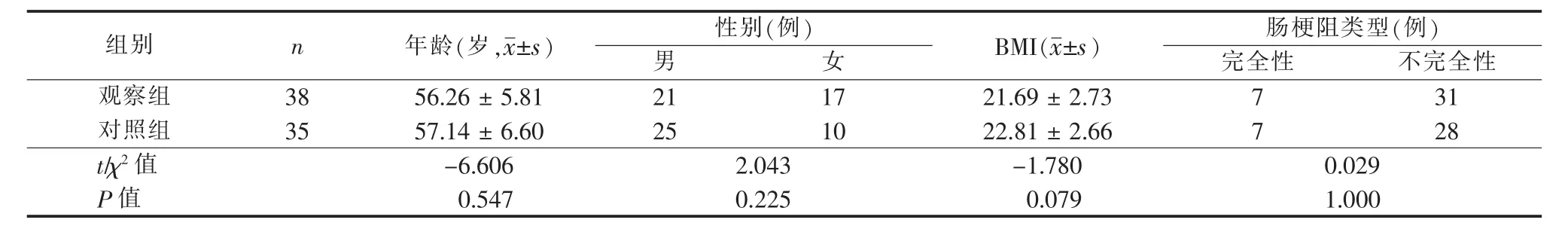
表1 两组患者一般资料比较
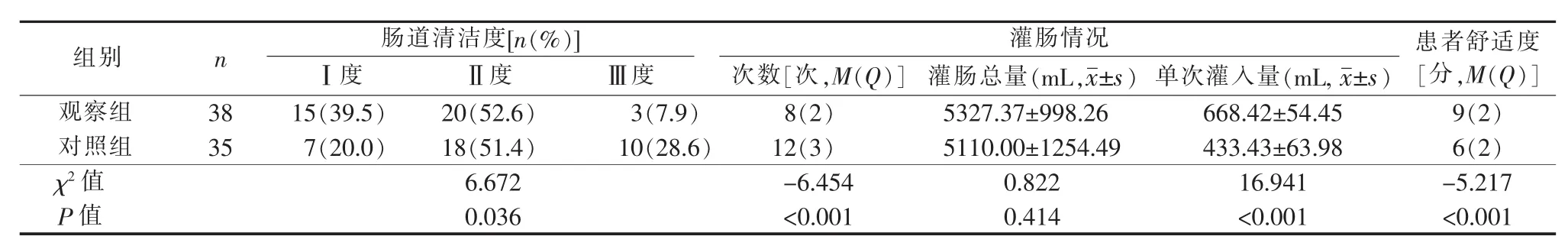
表2 两组患者肠道清洁效果比较
3.2 平卧位清洁灌肠联合腹部按摩的实施注意事项 清洁灌肠是一项需要有耐心、责任心和技巧的护理操作,操作不当或者观察不到位均可能造成严重的并发症,甚至危及患者生命。在对肠梗阻患者进行灌肠时更应特别注意。在操作时,应注意以下事项。①肛门管插入前,其前端要用石蜡油充分润滑,插管时切勿使用暴力,避免因直肠病变引起肠壁擦伤或出血。②严密观察患者病情,在灌肠过程中倾听患者主诉,如出现严重的腹胀、腹痛、心慌、气促、脉速、面色苍白、出冷汗等,应立即停止灌肠,同时注意观察肠道有无血性液体排出,并及时处理。③腹部按摩时,用力不能过急、过猛,注意观察患者腹部体征,当患者主诉腹痛不适时应及时停止。对于排便缓慢的患者,可以指导其自行顺时针按摩腹部,以促进粪便或灌肠液的排出。④患者在下床排便的过程中,要注意保持地面干燥,避免患者跌倒、摔伤。对于下床不便或体质虚弱者,应嘱其床上排便或协助其如厕排便。
3.3 本研究的不足之处 此次研究显示,两组灌肠总量差异无统计学意义(P>0.05)。分析原因,可能由于观察组每次灌入的液体量多,加之腹部按摩促进了灌肠液与大便快速混合排出,使得在使用较少灌肠液的前提下,能够尽快满足“连续2次排便无粪渣”这一清洁灌肠终止的条件。而对照组由于单次灌入的液量少,灌肠液局限于清洁远心端的肠道,清洁的面积小,导致出现“连续2次排便无粪渣”的假象,而被错误认为灌肠目的完成。但上述推断还有待验证。
