332例2型糖尿病患者腹、臀部脂肪与肌肉量分析
2019-04-17孙晓芳苏亚峰何志伟罗俊婷陈国芳
刘 彦, 孙晓芳, 吴 波, 苏亚峰, 何志伟,陈 茉, 罗俊婷, 陈国芳, 刘 超
(1. 江苏省苏北人民医院 内分泌科, 江苏 扬州, 225001; 2. 南京中医药大学, 江苏 南京, 210046;3. 南京中医药大学附属中西医结合医院 内分泌科, 江苏 南京, 210028)
内脏脂肪蓄积过多即中心性肥胖,是糖尿病及缺血性心脑血管疾病的高危因素[1]。临床研究[2]发现,腹型肥胖或内脏脂肪量的增加和2型糖尿病的发病呈正相关。近年来,关于测量内脏脂肪的方法和指标的研究很多,其中有研究[3-4]显示双能X线骨密度(DXA)全身扫描模式可有效精确地检测各部分脂肪和肌肉量或面积,但大部分研究集中于如何提高检测精度与测量方法方面,而关于2型糖尿病患者不同部位脂肪和肌肉量随性别、年龄、体质量指数(BMI)的不同如何变化的研究不多。本研究拟对DXA测定的内脏脂肪面积和皮下脂肪面积资料进行分析,以探讨不同性别、不同年龄、不同BMI组患者的腹部、臀部脂肪和肌肉量的变化规律,为进一步研究2型糖尿病患者的内脏脂肪分布和变化特点提供思路。
1 对象和方法
1.1 研究对象
选取2013年3月13日—2017年3月13日在江苏省中西医结合医院内分泌科行全身骨密度检查的住院患者作为研究对象,剔除数据不完整者,排除皮质醇增多症、甲状腺、下丘脑及垂体疾病诊断患者,最终纳入共332例第一诊断为2型糖尿病患者的腹部及臀部脂肪、肌肉的相关数据,其中男185例,女147例。
1.2 方法
全身骨密度扫描由江苏省中西医结合医院内分泌分院经培训的同一医生进行检查。仪器型号: 直接数字化全身双能X线骨密度仪(美国GE公司,Prodigy Advance型号); 使用软件: Windows NT 5.1 Build 2600 sevice Pack 3; 扫描模式: lunar encore body composition reference data supplement; 质量控制: 每日进行。所有患者的身高、体质量、腰围的测量均由接诊护士执行,接受统一培训。患者入院时着轻薄服装,脱鞋,双脚平放,双眼平视,以头颅枕骨、臀部最高点和足后跟三点成一线的标准姿势站在身高体质量仪上,由接诊护士视线与测量尺刻度水平记录身高。体质量的数据在体质量仪读数稳定后记录。腰围(WC)的测量用1把无弹性的卷尺绕患者脐部1周测得[5]。所有数据精确到0.01。BMI由体质量除以身高的平方得到。按年龄与性别将患者分层为: 20~39岁男性和女性, 40~49岁男性和女性, 50~59岁男性和女性, 60~69岁男性和女性, ≥70岁男性和女性。将数据完整的个体按BMI分层,采用WHO关于亚洲人群的肥胖诊断标准[6], 将男性和女性按照BMI分为正常体质量组(BMI<25 kg/m2)、超重组(BMI≥25~<30 kg/m2)、肥胖组(BMI≥30 kg/m2)。
1.3 统计学处理
本研究采用SPSS 17.0软件进行处理,进行t检验、χ2检验,采用GraphPad Prism 5.0作图。
2 结 果
2.1 纳入人群基线数据
332例住院患者中,男185例,平均年龄为(55.75±12.11)岁,女147例,平均年龄为(58.02±13.22)岁,男女患者组间年龄差异无统计学意义(P>0.05)。332例患者的平均入院空腹血糖为(9.24±4.29) mmol/L, 糖化血红蛋白为(9.12±2.64)%, 血清总胆固醇为(4.61±1.14) mmol/L, 血清甘油三酯为(1.85±1.63) mmol/L, 高密度脂蛋白为(1.14±0.36) mmol/L, 低密度脂蛋白为(3.06±0.98) mmol/L, 雌二醇为(111.58±143.55) IU/L, 血清睾酮为(8.82±8.57) IU/L, 基础皮质醇为(469.00±164.65) nmol/L。男性患者的入院空腹血糖、血清甘油三酯、高密度脂蛋白、血清睾酮水平与女性患者相比,差异均有统计学意义(P<0.05或P<0.01), 见表1。

表1 患者基线资料分析
FBG: 空腹血糖; HbA1c: 糖化血红蛋白; TG: 血清甘油三酯;
TC: 血清总胆固醇; HDL: 高密度脂蛋白; LDL: 低密度脂蛋白;
E2: 雌二醇; T: 睾酮; F(8: 00): 基础皮质醇。
与男性组比较, *P<0.05, **P<0.01。
2.2 不同性别组的人体测量参数比较
男性、女性患者组的平均BMI比较,差异无统计学意义(P>0.05); 女性患者组的平均体质量、身高、WC、腹部肌肉组织质量(AM)、臀部肌肉组织质量(GM)显著低于男性患者组,差异均有统计学意义(P<0.05或P<0.01); 女性患者组的腹部脂肪组织质量(AF)、臀部脂肪组织质量(GF)显著高于男性患者组,差异均有统计学意义(P<0.01)。见表2。

表2 不同性别患者人体测量参数比较
WC: 腰围; BMI: 体质量指数; AF: 腹部脂肪组织质量;
AM: 腹部肌肉组织质量; GF: 臀部脂肪组织质量;
GM: 臀部肌肉组织质量。
与男性组比较, *P<0.05, **P<0.01。
2.3 不同年龄段女性腹部和臀部脂肪、肌肉变化趋势
女性糖尿病患者的AF在40~49岁时较20~39岁稍有下降,从50岁开始逐渐增加,但无显著差异,自70岁开始显著增长(P<0.05); GF在40~49岁时较20~39岁稍有下降,从50岁开始逐渐增加,但无显著差异,自60岁开始显著增长(P<0.05)。女性糖尿病患者的腹部、臀部肌肉量表现出不同的变化趋势, AM保持相对稳定,从60岁开始有所减少,但无显著差异,自70岁开始则显著减少(P<0.05); GM在40~49岁阶段较20~39岁阶段稍有增加,从50岁开始有所减少,但无显著差异,自60岁开始出现显著减少(P<0.05)。见表3。

表3 不同年龄段女性腹部和臀部脂肪、肌肉质量比较 g
AF: 腹部脂肪组织质量; AM: 腹部肌肉组织质量; GF: 臀部脂肪组织质量; GM: 臀部肌肉组织质量。
与≥70岁比较, *P<0.05; 与60~69岁比较, #P<0.05。
2.4 不同年龄段男性AF和GF变化趋势
男性糖尿病患者的GF、GM在各年龄段虽有轻度变化,但差异均无统计学意义,相对保持稳定。男性患者的AF在40~49岁时较20~39岁阶段稍有下降,并在50~59岁保持持平,从60岁开始增加,但无显著差异,到70岁开始出现显著增加(P<0.05); AM在各年龄阶段保持相对稳定,从70岁开始出现显著降低(P<0.05)。见表4。

表4 男性各年龄段腹部和臀部脂肪、肌肉质量 g
AF: 腹部脂肪组织质量; AM: 腹部肌肉组织质量; GF: 臀部脂肪组织质量; GM: 臀部肌肉组织质量。
与≥70岁比较, *P<0.05。
2.5 不同BMI分组中男女性腹部、臀部脂肪比较
本研究中, 88.65%男性和82.31%女性患者的BMI在30 kg/m2以下。无论是男性还是女性2型糖尿病患者,随着BMI的增大,其AF、GF均较正常体质量组显著增加(P<0.05)。相同BMI情况下,正常体质量组、超重组及肥胖组中,女性患者的AF、GF均显著高于男性患者(P<0.05)。女性患者组的AF随BMI增加而增加,但超重组和肥胖组间差异无统计学意义, GF则随BMI增大而分别显著增加(P<0.05)。男性患者组的AF、GF同样随BMI的增大而增加,但超重组和肥胖组之间差异均无统计学意义。见表5。

表5 不同BMI组男性、女性的AF、GF比较 g
BMI: 体质量指数; AF: 腹部脂肪组织质量; GF: 臀部脂肪组织质量。与BMI<25 kg/m2组比较, *P<0.05;
与BMI≥25~<30 kg/m2组比较, #P<0.05; 与男性比较, △P<0.05。
2.6 女性患者腹臀部脂肪、肌肉量与基线数据的Pearson相关分析
Pearson相关分析显示,女性患者的AF、GF与体质量、BMI、血清甘油三酯、血清总胆固醇、低密度脂蛋白、腰围呈显著正相关(P<0.05或P<0.01), 与高密度脂蛋白呈显著负相关(P<0.01); 女性患者的AM、GM与年龄、体质量、BMI、WC呈显著负相关(P<0.01)。见表6。
2.7 男性患者的腹臀部脂肪、肌肉量和基线数据的Pearson相关分析
Pearson相关分析显示,男性患者的AF与年龄、体质量、BMI、WC呈显著正相关(P<0.05或P<0.01), 与入院时空腹静脉血糖、高密度脂蛋白、血清睾酮水平呈显著负相关(P<0.05或P<0.01); 男性患者的GF与身高、体质量、BMI、血清总胆固醇、WC呈显著正相关(P<0.05或P<0.01), 与高密度脂蛋白、血清睾酮水平呈显著负相关(P<0.01); 男性患者的AM与空腹静脉血糖、高密度脂蛋白、血清睾酮水平呈显著正相关(P<0.05或P<0.01), 与年龄、体质量、BMI、

表6 女性患者腹臀部脂肪、肌肉量和基线数据的
AF: 腹部脂肪质量; GF: 臀部脂肪质量; AM: 腹部肌肉组织质量; GM: 臀部肌肉组织质量; BMI: 体质量指数;FBG: 空腹血糖; TC: 血清总胆固醇; TG: 血清甘油三酯;HDL: 高密度脂蛋白; LDL: 低密度脂蛋白; E2: 雌二醇;T: 睾酮; F(8: 00): 基础皮质醇; HbA1c: 糖化血红蛋白;WC: 腰围。表中所列数据为相关系数(r值); 因变量与自变量显著相关, *P<0.05, **P<0.01。
WC呈显著负相关(P<0.05或P<0.01); 男性患者的GM与空腹静脉血糖、高密度脂蛋白、血清睾酮水平、糖化血红蛋白呈显著正相关(P<0.05或P<0.01), 与身高、体质量、BMI、血清总胆固醇、WC呈显著负相关(P<0.05或P<0.01)。见表7。
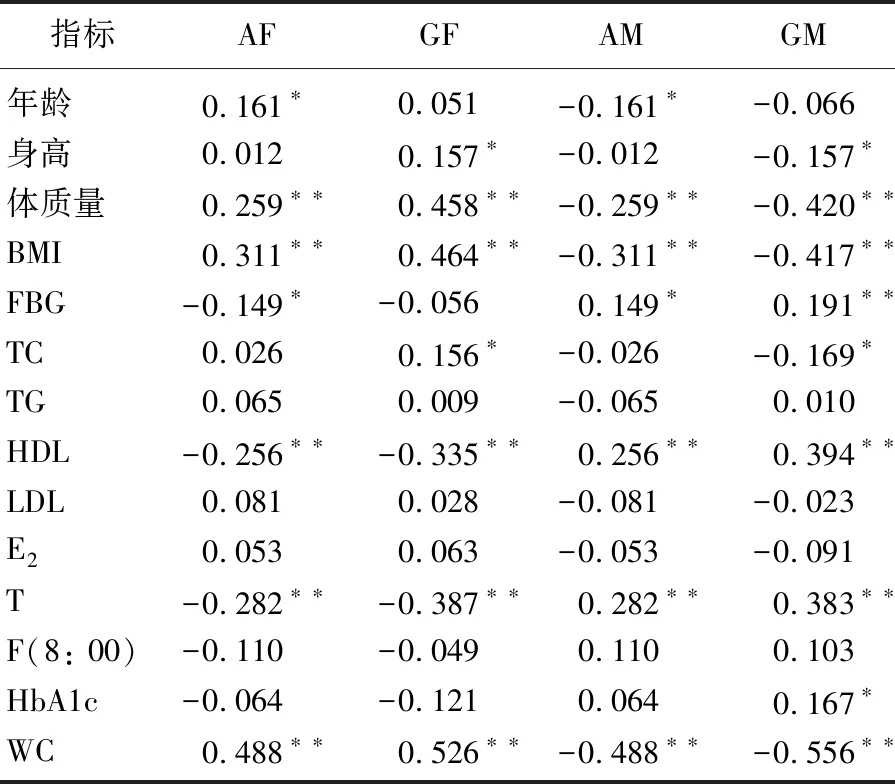
表7 男性患者腹臀部脂肪、肌肉量和基线数据的
AF: 腹部脂肪质量; GF: 臀部脂肪质量; AM: 腹部肌肉组织质量; GM: 臀部肌肉组织质量; BMI: 体质量指数;FBG: 空腹血糖; TC: 血清总胆固醇; TG: 血清甘油三酯;HDL: 高密度脂蛋白; LDL: 低密度脂蛋白; E2: 雌二醇;T: 睾酮; F(8: 00): 基础皮质醇; HbA1c: 糖化血红蛋白;WC: 腰围。表中所列数据为相关系数(r值); 因变量与
自变量显著相关, *P<0.05, **P<0.01。
3 讨 论
研究[7]发现,内脏脂肪的过度增加是诱发胰岛素抵抗,导致代谢性疾病和心血管疾病的重要因素。腹型肥胖和糖尿病、胰岛素抵抗的关系密切[8], 而肥胖和胰岛素抵抗可通过损伤心肌细胞的线粒体功能而导致左心功能下降[9]。因此,了解不同性别的糖尿病患者内脏脂肪变化规律,控制糖尿病患者合并的肥胖与严重的代谢紊乱,有利于寻找干预的精准靶点与措施,已越来越多地引起关注。
本研究纳入了行全身骨密度检查的332例2型糖尿病住院患者的内脏脂肪分布数据,分别从性别、年龄段、BMI分组这3个层面分析患者的腹部及臀部脂肪、肌肉的变化特点。本研究中,有88.65%男性和82.31%女性患者的BMI在30 kg/m2以下,其中女性个体的BMI大多集中在30 kg/m2以下,和国外相关DXA测量对象的BMI平均在30 kg/m2以上相比明显偏小[3,10], 但和国内研究入选人群的BMI相近,上海嘉定区10 375名40岁及以上常住居民的调查资料[11]显示,男女性BMI平均为(25.1±3.3) kg/m2。本研究虽然选取了非自然人群,但仍具有很好的本土代表性。另本研究纳入2型糖尿病患者的年龄偏大,大部分女性患者进入更年期后雌激素显著下降,可能导致了不同性别组间雌激素水平无统计学差异。
本研究显示,在这类特定老年人群中,无论是腹部脂肪还是臀部脂肪,女性均显著高于男性,而无论是腹部肌肉还是臀部肌肉,男性均显著高于女性,这和国内研究[12]的健康人群中内脏脂肪分布的特点是一致的。但可以看到糖尿病患者人群中的腹部脂肪量显著高于正常人群,这和既往研究[13-14]中发现2型糖尿病患者内脏脂肪量明显增加的结论是相一致的。本研究女性2型糖尿病患者中,从50岁后,腹部脂肪和臀部脂肪随年龄增长而呈现增加趋势,腹部肌肉和臀部肌肉随年龄增长而呈现减少趋势。这和其他人群的临床研究[15-17]显示的绝经过渡期及绝经后早期女性的腹部脂肪呈增加趋势的结论一致。有动物研究[18-19]显示,雌激素通过下调去卵巢大鼠内脏脂肪细胞的脂联素、抵抗素和肿瘤坏死因子-α的表达,进而影响去卵巢大鼠体脂再分布,这有助于解释2型糖尿病女性患者在围绝经期开始出现腹部脂肪和臀部脂肪增加的趋势。
不同年龄段的男性2型糖尿病患者的臀部脂肪和肌肉量都保持相对稳定[20]; 腹部脂肪量在40~49岁时较20~39岁阶段稍有下降,并在50~59岁保持持平,从60岁开始增加,但无统计学差异,到70岁以后开始显著增加; 而男性的腹部肌肉质量在各年龄阶段中保持相对稳定,在70岁以后才显著降低,和相应健康男性的肌肉变化趋势一致[21]。国内外研究[22-24]显示2型糖尿病男性患者中血睾酮水平和男性患者的胰岛素抵抗,BMI增大,血尿酸水平呈显著负相关。随着BMI增大出现的腹部脂肪量的明显增加,且有男、女性别的显著差异,这与国内外的临床研究[18, 25-28]结果相一致。因此,从不同性别的腹部、臀部脂肪变化特点而言,不同性别、不同年龄段的结论不能随便外延。
本研究尚存在一些局限性,首先本研究为单中心,研究对象是内分泌代谢院区就诊的代谢个体,而非自然人群,选择及结论上可能存在一定偏倚。
