水囊引产对足月妊娠分娩及产程的影响研究
2019-04-08章淑花
章淑花


[摘要] 目的 探讨水囊引产对足月妊娠分娩及产程的影响。 方法 选择2016年1月1日~2017年12月31日我院收治的680例足月妊娠孕妇,依据引产方式的不同将其分为对照组(n=340)与试验组(n=340),對照组施以催产素引产,试验组在对照组基础上施以水囊引产,观察两组孕妇的第一产程、第二产程、第三产程的时间、新生儿娩出1 min、5 min与10 min后的Apgar评分、会阴裂伤发生情况、母婴合并症情况。 结果 试验组的各产程时间均短于对照组,新生儿娩出后的Apgar评分明显高于对照组,会阴裂伤发生率与母婴合并症发生率明显降低,差异具有统计学意义(P<0.05)。 结论 水囊引产对足月妊娠分娩及产程具有积极影响。
[关键词] 水囊引产;足月妊娠;分娩;产程
[中图分类号] R719.3 [文献标识码] B [文章编号] 1673-9701(2019)03-0155-03
[Abstract] Objective To investigate the effect of water sac induction on childbirth and labor in full-term pregnancy. Methods A total of 680 pregnant women with full-term pregnancy admitted in our hospital from January 1, 2016 to December 31, 2017 were divided into control group (n=340) and experimental group (n=340) according to different methods of induction of labor. The control group was given oxytocin to induce labor, and the experimental group was given water cysts on the basis of the treatment of the control group. The time of the first stage, the second stage and the third stage of labor, the Apgar score at 1 min, 5 min and 10 min after newborn delivery, the occurrence of perineal laceration, maternal and child complications of two groups were observed. Results The labor times of the experimental group were shorter than those of the control group. The Apgar score after neonatal delivery of the experimental group was significantly higher than that of the control group. The incidence of perineal laceration and maternal complication in the experimental group were significantly lower, and the difference was statistically significant(P<0.05). Conclusion Water cyst induction has a positive effect on term pregnancy delivery and labor.
[Key words] Water sac induction; Full-term pregnancy; Delivery; Labor process
对足月妊娠孕妇而言,对其采取合理有效的引产方式能够使其顺利分娩,确保母婴平安。以往临床医生多使用常规的催产素进行引产,但经诸多临床实践后可知,该种方法无法获得良好的引产效果,因此,需要对引产方式进行不断的调整与完善。随着医学技术与引产技术的不断提升与发展,目前临床中主要采用水囊引产对足月妊娠孕妇进行分娩,能够获得显著的效果[1-2],确保母婴平安。本文将重点探讨水囊引产对足月妊娠分娩及产程的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2016年1月1日~2017年12月31日我院收治的680例足月妊娠孕妇,依据引产方式的不同将其分为对照组与试验组。对照组340例,年龄23~30岁,平均(26.5±4.9)岁,孕周42~44周,平均(43.1±0.1)周;试验组340例,年龄24~31岁,平均(27.8±5.1)岁,孕周43~45周,平均(44.2±0.1)周。两组患者年龄、孕周等一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者家属在了解相应的引产方式后签署知情同意书,同时由医院伦理委员会对本实验进行监督。
纳入标准:①孕期均≥40周;②宫颈评分均超过3分;③未患有妊娠期合并症。
排除标准:①胎盘功能异常;②软产道存在异常。
1.2 方法
对照组予以催产素(国药准字H51021983,成都市海通药业有限公司)引产,将500 mL 5%的葡萄糖溶液与2.5 U的催产素混合,对孕妇予以静脉滴注,当孕妇的宫口>3 cm时行人工破膜。
试验组在此基础上予以水囊引产,孕妇取膀胱截石位,用碘伏常规消毒外阴皮肤和阴道黏膜,用窥阴器暴露宫颈且消毒后,将扩张器缓慢插入宫颈管达10~15 cm。使整个球囊保证通过宫颈内口,然后向球囊内注入40 mL的生理鹽水,向外拉动扩张器直至球囊到达宫颈内口使其固定,然后再向球囊注入所需的生理盐水。头位分娩的产妇所需注入生理盐水量为150 mL。置入充球囊结束后,抽出预先置入管体腔道内的导丝,并将球囊末端贴着大腿内侧固定,使孕妇活动不受限制。对于使用水囊引产的孕妇,未自行分娩者12 h后取出。如形成有规律宫缩临产的产妇,可考虑取出水囊;如出现强直宫缩或黏膜自破的产妇,立即取出水囊;如产妇不能耐受者可随时取出本产品。
1.3 观察指标
①第一产程、第二产程、第三产程的时间。②新生儿娩出后1 min、5 min与10 min的Apgar评分,满分为10分,7分以下为轻度窒息,4分以下为重度窒息。③会阴裂伤发生情况。④母婴合并症情况。
1.4统计学方法
采用SPSS 13.0统计学软件处理本研究所得数据,计量资料用均数±标准差(x±s)表示,两组间比较,采用独立样本t检验,计数资料用百分率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
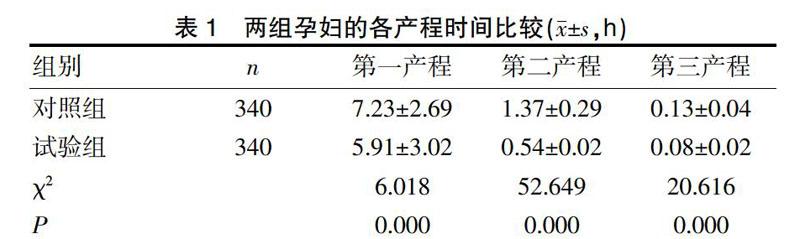
2.1 两组孕妇的第一产程、第二产程、第三产程时间比较
2.2两组新生儿娩出后的Apgar评分比较
2.3两组孕妇的会阴裂伤发生情况比较
2.4 两组母婴合并症情况比较
3讨论
足月妊娠者孕周达40周未发动宫缩,以往由于引产技术的不足,仅能使用缩宫素进行引产,虽然能够获得一定的引产效果,但将会对母婴造成较为严重的不良损伤,因而将会对足月妊娠孕妇的分娩与产程造成不良影响[3-5],为此需要对引产技术进行不断提升。
随着引产技术的不断发展,水囊引产逐渐成为目前临床医生主要使用的引产方式,该种引产方式的主要作用原理在于通过机械扩张宫颈,促进宫颈成熟,进而使有效宫颈扩张[6-8]。虽然使用水囊引产的方式能够获得良好的引产效果,然而若想有效的确保母婴平安,避免产后不良情况的发生,则需要对产妇进行良好的护理,主要包括如下护理内容:①加强对产程的观察[9-12]。使用水囊引产的方式能够有效缩短各产程时间,因此,护理人员需要严密观察孕妇的产程进展,重点观察其宫缩强度与频率,以便能够做好充分准备[13-16]。②加强临产后的产程观察。产妇临产后需对其进行吸氧,并采取左侧卧的体位,从而能够有效的增加胎盘血液灌注量;同时,护理人员需每30分钟对母婴的生命体征状况进行测量,并严格记录检测结果[17-18]。③加强人工破膜的管理。人工破膜是辅助水囊引产的重要方式,但护理人员需要严格掌握人工破膜的时机,即需要在无宫缩时行人工破膜,并且在破膜之后需对孕妇的外阴部进行严格的消毒,同时在破膜后尽量避免孕妇下床走动,以免发生脐带脱垂的不良后果[19-20]。④随时做好新生儿的抢救工作。由于该类孕妇在分娩后新生儿的死亡率较高,因此,护理人员需随时做好对新生儿的抢救工作,以此在较大程度上降低死亡的发生率。⑤需要对孕妇进行良好的健康宣教。护理人员需要加强对该类孕妇的健康宣教,从而能够使其明确相关的护理知识,能够积极配合护理[21]。通过上述护理措施的实施,能够有效的提升母婴安全,降低不良反应发生率。
本研究结果显示,通过对妊娠足月孕妇予以水囊引产,孕妇的各产程时间显著缩短,新生儿的Apgar评分明显提升,并且会阴裂伤发生率仅为0.88%,母婴合并症的总发生率仅为1.47%,主要原因在于在行水囊引产的过程中护理人员加强了对产妇的严密与全方位护理,同时,通过熟练的操作手法与严格的无菌操作,降低了并发症的发生率[22],且在水囊的辅助下,患者的宫腔受到均匀压力,能够有效地使孕妇进行合理的用力,有效的缩短产程时间;加之临床医生对患者的会阴部进行严密观察并进行及时有效的处理,因而,可有效降低会阴撕裂的发生率[23-26]。
综上所述,本文认为水囊引产对足月妊娠分娩及产程具有积极影响,能够有效地提升新生儿Apgar评分,缩短各产程时间,可作为未来一段时间内辅助足月妊娠分娩的首选方式。
[参考文献]
[1] 黄文华. 低位水囊在足月妊娠计划分娩引产中的应用分析[J]. 中外医学研究,2017,15(27):175-176.
[2] 吴艳. 低位水囊在足月妊娠分娩引产中的应用安全性与有效性研究[J]. 齐齐哈尔医学院学报,2016,37(23):2934-2935.
[3] Ten Eikelder ML,Mm VDM,Mast K,et al. Women's Experiences with and Preference for Induction of Labor with Oral Misoprostol or Foley Catheter at Term[J]. American Journal of Perinatology,2016,34(2):138-146.
[4] 朱红云,赵囡囡,周洪英,等. 宫颈扩张球囊用于足月妊娠促宫颈成熟及引产的临床研究[J]. 甘肃医药,2016,35(6):455-457.
[5] 王锦丽. 孕足月低位水囊引产联合静脉滴注缩宫素的临床分析[J].临床合理用药杂志,2017,10(34):93-94.
[6] 邵建芳,胡引. 低位水囊引产术在高危足月妊娠孕妇中引产效果的观察及护理[J]. 护理与康复,2016,15(10):958-961.
[7] 陈荣芳. 低宫颈Bishop评分产妇实施低位水囊引产联合安定静注对其引产成功率及胎儿状况的影响探究[J]. 中国妇幼保健,2015,30(36):6433-6435.
[8] 徐艳. 低位水囊在足月妊娠计划分娩引产中的应用[J]. 山东医药,2011,51(30):55-56.
[9] 彭凯欣,赵菲. 低位水囊用于延期妊娠计划分娩的临床效果观察[J].当代医学,2016,22(23):52-53.
[10] 轩凤霞. 低位水囊引产用于足月妊娠引产疗效观察[J]. 临床合理用药杂志,2012,5(5A):136-136.
[11] 周志云,彭李珍,贝国珠. 低位水囊引产联合安定静脉注射治疗低宫颈评分患者的临床观察[J]. 华夏医学,2016,29(2):94-97.
[12] 韦涛. 孕足月低位水囊引产联合静滴缩宫素的临床分析和总结[J].基层医学论坛,2013,17(34):4562-4563.
[13] 孙霞. 导乐配合PCEA在低位水囊引产初产妇分娩中的应用[J]. 齐鲁护理杂志,2012,18(11):72-73.
[14] 李雪莹. 静水囊在足月妊娠引产中的效果观查[J]. 齐齐哈尔医学院学报,2010,31(8):1255.
[15] 董妮娜. 低位水囊引产在孕晚期引产中的临床观察[J]. 中国社区医师,2017,33(33):25-26.
[16] 史莹. 低位水囊在晚期妊娠引产中的临床应用[J]. 中国社区医师(医学专业),2012,14(24):93-94.
[17] 张晓红,刘敏,杨杰莲,等. 水囊在妊娠合并肝功能异常孕妇中期引产中的临床应用[J]. 中国妇幼保健,2017, 32(15):3597-3599.
[18] 廖伟,武传中,荆信勇,等. 双腔水囊引产器在晚期妊娠引产中的应用[J]. 中国临床实用医学,2010,4(3):198-199.
[20] 周朝芬. COOK水囊应用于妊娠晚期引产的效果观察[J].浙江医学,2017,39(18):1586-1587.
[21] 梁素文,杨燕飞. 维生素B_1联合低位小水囊用于晚期妊娠引产的临床观察[J]. 海军医学杂志,2011,32(2):110-111.
[22] 張见平. 低位水囊与缩宫素引产对足月妊娠初产妇分娩方式及新生儿的影响[J]. 医学理论与实践,2017,30(16):2430-2432.
[23] 梁珍,程丽琴,黄慧,等. 子宫颈扩张球囊与地诺前列酮栓、米索前列醇、低位小水囊在引产中的临床应用研究[J]. 中国医药科学,2017,7(16):90-93.
[24] 江萍. 低位水囊联合缩宫素用于晚期引产的临床观察[J].中外医学研究,2017,15(14):8-9.
[25] 孙凤. 水囊联合缩宫素用于妊娠晚期引产的临床观察[J].西部中医药,2016,(6):100-101.
[26] 关秀莹,张源凤,林惠珍. 水囊联合缩宫素与单用缩宫素在足月妊娠引产中的效果比较[J]. 中国当代医药,2016,23(34):78-81.
(收稿日期:2018-11-02)
