围术期检测瞬目反射可以判断三叉神经射频热凝术预后
2019-03-25张东亚
关 圆 张东亚
(北京华信医院-清华大学第一附属医院麻醉科,北京100016)
三叉神经痛是最常见的脑神经疾病,以三叉神经分布区内反复发作的阵发性剧烈疼痛为主要表现。1913年,Rethi首次使用电凝三叉神经外周分支的方法治疗三叉神经痛。近年来,三叉神经的射频热凝术的术式被不断改进,主要方法为在影像引导下将穿刺针经皮穿刺至颅底卵圆孔内,先使用电生理方法定位,然后利用射频热凝来毁损三叉神经半月节,从而达到阻断痛觉传导的目的。三叉神经射频热凝术已经成为了疼痛科常用微创治疗手段,具有创伤小、可控性强、即时疼痛缓解率高的优点,但是就该手术的远期疗效而言,相关影响因素尚有争议[1~3]。目前判断该手术的疗效和预后的方法主要依赖问诊、查体和医师的经验,缺乏客观的评估指标。为了探讨电生理检测用于预判三叉神经射频热凝术的远期疗效的价值,本研究首次在三叉神经的射频热凝术的围术期对病人进行瞬目反射(Blink reflex, BR)检测,并在术后连续随访7年,分析了BR波形特征与手术疗效、复发率和术后并发症的关系,现探讨如下。
方 法
1.一般资料
选取原发性三叉神经痛病人25例,其中男性10例,女性15例,年龄46~81 岁, 平均63.6±1.8岁。所有病人均为初发,术前曾经接受过药物治疗且疗效不佳,但未接受过手术或神经阻滞治疗,且符合:①全身情况良好;②无多发性硬化等神经系统疾病;③无糖尿病史;④面部表情肌功能正常。病程1~18年,平均4.5± 0.8年,均为单侧发作,其中左侧12例,右侧13例,V1支3例,V2支13例,V3支3例,V1+V2支2例,V2+V3支4例。疼痛VAS评分7~10分,平均8.7±0.2分,发作次数18.7± 1.9次/日。持续时间3.34±0.80分钟,最长约15分钟。
在术后7年内连续随访,参考简式McGill[4]疼痛问卷,调查是否复发,视觉模拟评分法(visual analogue scale, VAS)评分及咀嚼肌力下降程度,并对面部麻木评分。复发判断标准为:术后疼痛再次发作,VAS评分4分以上,且需服用药物治疗或者再次手术者。术后面部麻木评分越高,说明麻木程度越重,评分标准为:0:病人自觉无麻木,查体未见浅触觉减退;1:病人自觉无麻木,但客观查体浅触觉减退;2:病人自觉麻木,查体浅触觉减退,但不影响病人心情或日常活动;3:病人自觉麻木,查体浅触觉减退,但较术前疼痛可忍受。影响病人心情或日常活动;4:病人自觉麻木,查体浅触觉减退,程度与术前疼痛相当;5:病人自觉麻木,查体浅触觉减退或消失,较术前疼痛难忍受。
2.手术方法
病人入室后取仰卧位,吸氧并监测血压、心电图及血氧饱和度。采用Hartel前入路穿刺法,于CT或C形臂影像引导下行卵圆孔穿刺,突破硬膜时感到落空感即通过卵圆孔。继续进针至半月神经节,然后使用方波电刺激进行分支定位。电生理定位准确后,静脉注射舒芬太尼0.2 μg/kg,丙泊酚2 mg/kg,待病人意识消失后热凝毁损靶点,温度70或75℃,每次热凝约60 s,每点重复热凝2~3次。靶点毁损后退出射频针,用无菌敷料覆盖穿刺点并加压止血。病人苏醒后观察15~20 min,生命体征平稳送回病房。
3.瞬目反射检测方法
分别于手术日之前1 d和之后3 d检测病人双侧BR。在暗光安静的电磁屏蔽室内,室温20~24℃,用意大利产达芬奇肌电记录仪(DAVINCI_EMG/EP)进行检测。分别检测V1、V2、V3分支,刺激电极位置为:眶上孔或者眶上切迹(V1)、眶下孔(V2)和颏孔(V3)。刺激电流采用200 ms 的正弦方波,频率为0.5~2.0 Hz,电流强度为阈值的3~5倍。将记录电极置于眼眶下缘中部,参考电极顺肌纤维方向,置于外眦一侧, 两电极中心距约20 mm,地极接至耳垂。同时检测术侧和对侧BR,均为一侧刺激双侧同时记录,每侧刺激3次,每次间隔约1 min,休息5 min后进行对侧刺激。记录条件为:皮肤阻抗小于5 kΩ,灵敏度100 μV/div (div为标志格),扫描速度100 ms/div,带宽20 Hz~2 kHz,延迟一档即10 ms。每次刺激均记录R1、R2、R2’的潜伏期、波宽、波幅及波形下面积,3次刺激后取均值。
4.统计方法
统计学分析采用Prism 4.0版软件,两组间比较用t检验;多组数据间差异用单因素方差分析(ANOVAs)并以Newman-Keuls作后检验;生存曲线分析用Gehan-Breslow-Wilcoxon test统计多条曲线间差异,组间未复发率比较采用卡方检验(Fisher精确检验)。结果用平均值 ± 标准误(±SEM)表示,以P< 0.05作为统计学差异的界限。
结 果
BR波形包括两个主要组分,分别是时相较早的R1和时相较晚的R2(对侧为R2’)。手术前一天,所有刺激V1分支所获得的BR波形均能够引出R1和R2(R2’)组分,与健侧相比,患侧R1潜伏期延长,R2潜伏期无显著差异(见表1)。而V2和V3分支刺激所获得的BR波形只有部分能够引出R1组分(引出率分别为24.0%和20.0%),但都具备稳定的R2(R2’)组分。在V1分支疼痛的病例中,热凝毁损3 d后,所有病人的R1组分均消失或波幅降低至近乎于消失,同时V1分支疼痛消失并伴随麻木感。在V2和V3分支毁损的病例中,如未在手术中对V1分支造成损伤,R1成分不消失,其潜伏期较术前无显著延长。
根据术后3 d测得的术侧与对侧R2波形下面积比值,将病人分为三组(见图1):A组13例(占52.0%),术侧/对侧 = 0(即术侧R2消失);B组8例(占32.0%),术侧/对侧 < 30%;C组4例(占16.0%),术侧/对侧 > 30%。使用生存曲线分析不同分组病人在术后7年内未复发的情况(见图2)。A组未复发率显著高于B组(P< 0.05)和C组(P<0.001),B组未复发率显著高于C组(P< 0.05)。术后3年未复发率为A组100%,B组75.0±15.3%,C组25.0±21.7%;术后4年未复发率为A组100%,B组62.5±17.1%,C组0%;术后7年未复发率为A组90.0±17.1%,B组62.5±17.1%,C组0%(见表2)。数据提示,术侧与对侧R2波形下面积比值越低,则神经分支毁损越彻底,复发率越低。
术后主要并发症为手术区域发生麻木和肌力下降。A组病人平均麻木评分2.92±0.42分,其中4分以上的重度麻木病人5例(38.5%),发生严重咀嚼肌力下降3例(23.1%);B组病人平均麻木评分1.75±0.49分,其中4分以上的重度麻木病人2例(25.0%),发生严重咀嚼肌力下降1例(12.5%);C组病人平均麻木评分1.75±0.90分,其中4分以上的重度麻木病人1例(25.0%),无发生严重咀嚼肌力下降者。此外,A组病人中有1例病人出现眼内异物感、流泪和轻微眼睑下垂,滴注氧氟沙星眼药水后略缓解。
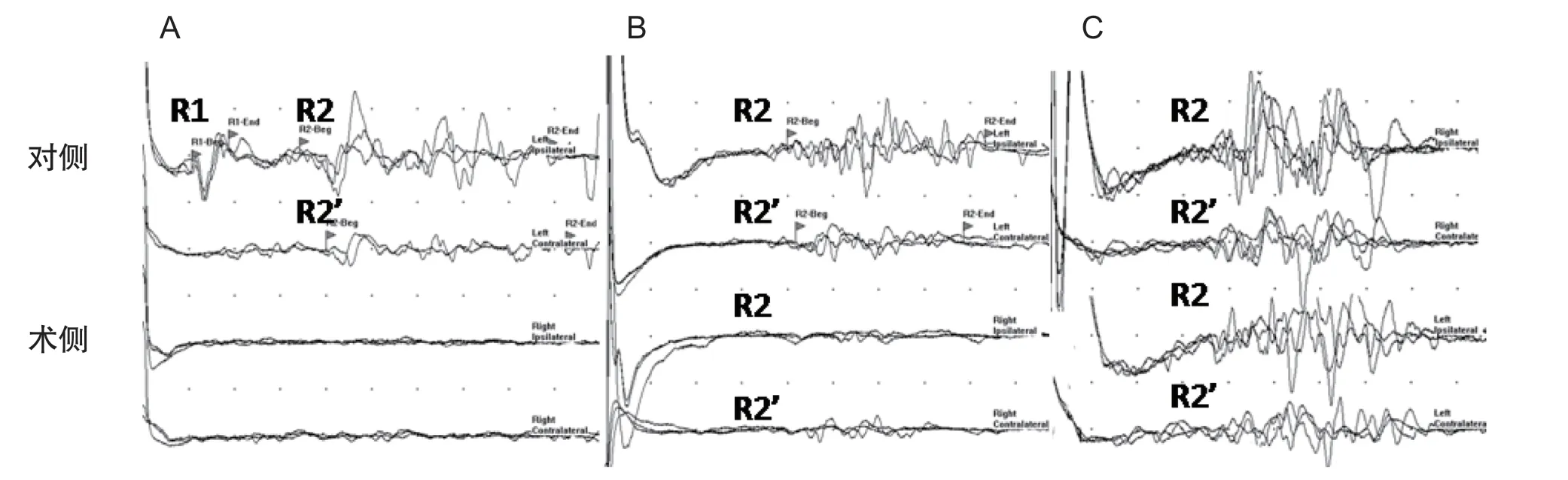
图1 手术后3 d测得的BR波形
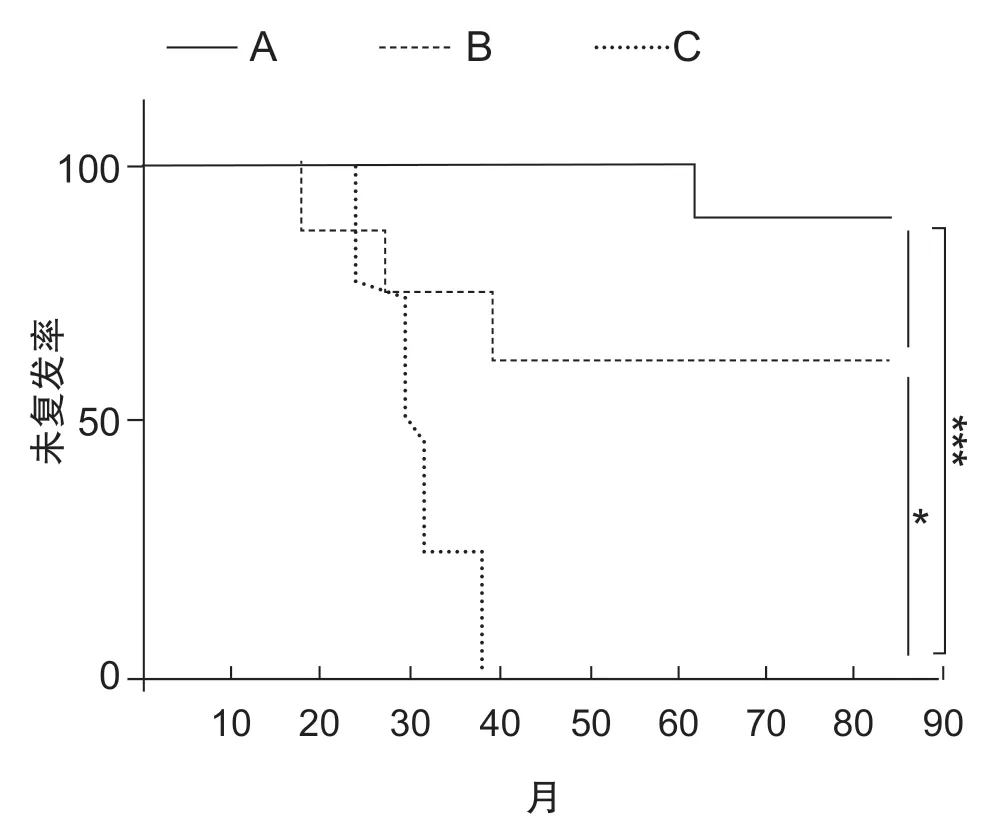
图2 不同BR波形特征的病人7年间生存曲线
讨 论
三叉神经射频热凝术是目前治疗三叉神经痛的有效手术方法,具有安全性高、疗效可靠、操作简单的优点。但是在临床实践中,缺乏能够客观有效地预判手术疗效和预后的方法。BR是临床上检测三叉神经-面神经通路的电生理检测方法,可以评估传入和传出通路的完整性。尤其是在反应三叉神经的有髓纤维功能障碍和三叉神经与脑干的联接方面,瞬目反射具有较高的灵敏性和可靠性[5]。
BR波形包括两个主要组分,分别是R1和R2(对侧为R2’)。R1时相较早,起源于脑桥,神经冲动经三叉神经分支传入达脑桥的三叉神经感觉主核后,经邻近的中间神经元与同侧面神经核连接,基本形成单突触联系。R1潜伏期延长往往与周围神经或中枢段通路受损、三叉神经或面神经受损有关。R2时相较晚,起源于延髓,神经冲动经三叉神经分支先进入同侧脑桥、延髓外侧的三叉神经脊髓束,由此下降达到颈髓并与三叉神经脊束核形成突触,再由后者发出纤维在延髓的外侧网状结构内经多突触通路上行,在邻近桥延交界处分支,达到双侧面神经核[6,7]。R2常在反射弧直接受损或病变间接影响多突触连接兴奋性时出现异常[8]。近年来还发现了时相更晚的R3组分,并且在三叉神经痛的诊断中存在重要的参考价值,但临床应用相对较少[5]。
在手术中可以利用BR的R1组分监测三叉神经、脑干连接部分和面神经功能[9]。在本研究中,所有V1分支热凝损毁的病人(共5例)均在术后发生R1组分消失。这表明R1组分的消失对V1分支损毁程度具有监测意义,以往文献中也报道了利用R1组分进行术中监测的方法[11,12]。但是在未热凝损毁V1分支的病人中术后R1组分不消失,表明单纯利用R1组分监测还存在着较大局限性,因此有必要进一步分析R2组分。Qruieshi等人对三叉神经痛病人进行利多卡因注射实验,发现与注射前相比,注射后的R1和R2组分均发生了潜伏期延长和波幅降低的现象,并且与注射剂量呈正相关[10]。Fidias等人认为R2组分的缺失原因与R1组分一致,主要是因为Aα和Aβ纤维受损导致的[13]。本研究发现热凝毁损三叉神经相应分支以后,术侧的R2组分波幅显著下降,潜伏期延长,波形稀疏甚至完全消失。这提示了R2组分同样可以用于三叉神经回路完整性的监测。
为了监测V2和V3分支神经通路的完整性本研究通过分别刺激眶下孔和颏孔改良了BR检测方法(见图3)。与V1分支相比,刺激V2和V3分支所获得的BR波形中R1组分的缺失率较高,但R2组分则表现出较高的稳定性。这可能与面神经的分布范围距离V1比较远,而距离V2和V3比较近有关[14]。在刺激V2和V3时容易直接或间接刺激面神经末梢,面神经的冲动干扰BR的脑内传递,从而抑制了时相较早的R1组分的出现,而对时相较晚的R2组分影响相对较小。此外我们还发现,用刺激颏孔(V3)的方法引出BR波形的概率仅有70%左右,而且获得的R2组分波形简单,振幅较低。主要原因是颏神经发出的神经纤维较少,分布区域局限,且颏孔附近的脂肪及皮下组织相对较厚[15],因此在进行皮肤表面刺激时,能够被激动的神经纤维数量较少。
计算术侧与对侧R2波形下面积的比值对判断手术预后具有很高的价值。由于BR各组分波幅变异较大,其波幅和潜伏期且经D检验为非正态分布,因而在不同病人之间难以建立统一的判断标准。本研究采用了术侧与对侧R2波形下面积的比值作为判断标准,可以综合地反应R2组分波幅和波宽下降水平。当术侧/对侧值为0~30%时,病人的复发率较低;而术侧/对侧值> 30%时,病人远期复发风险显著提高。在术后并发症的统计中,三组之间术后麻木指数并不具备统计学意义,这主要是由于每组的样本量偏小所导致的。但是在临床实践中发现,神经分支毁损程度高导致术后并发症呈增加趋势。因此在进行三叉神经射频热凝术时,术者不应当单纯追求低复发率,还应当注意对三叉神经损毁的范围不应过大,损毁程度不应过重。对于术后BR检测R2组分完全消失的病人,应在住院期间即开始有针对性的并发症防治和康复指导工作。
本研究存在一些局限性和不足。首先,本研究未能实现BR的术中监测。本课题组曾经尝试了使用BR和三叉神经体感诱发电位 (trigeminal somatosensory evoked potential, TSEP) 进行术中电生理监测,但由于在手术室内的环境干扰,导致BR和TSEP波形不够稳定。但BR的波形稳定性相对更好,有望在改进检测方法后实现术中监测,即改进刺激电极的设置,在无菌区内有效固定记录电极以及和避免手术室内电气设备和全麻药物对BR波形的干扰。其次,本研究的总体病例数量偏低,特别是针对三叉神经痛不同分支病变的研究明显不足,在以后的研究中应当增加病例数量并进行更加细致化的实验设计。此外,纳入研究的V3分支病变病例数量较少。V3分支病变在三叉神经痛病人中占有相当大的比例,虽然本研究中设计了V3刺激方法,但是所获得的BR波形质量较差,因此纳入研究的病例数量较少。在后续的研究中,将考虑使用电针经皮穿刺直接刺激颏神经的方法加以改进。
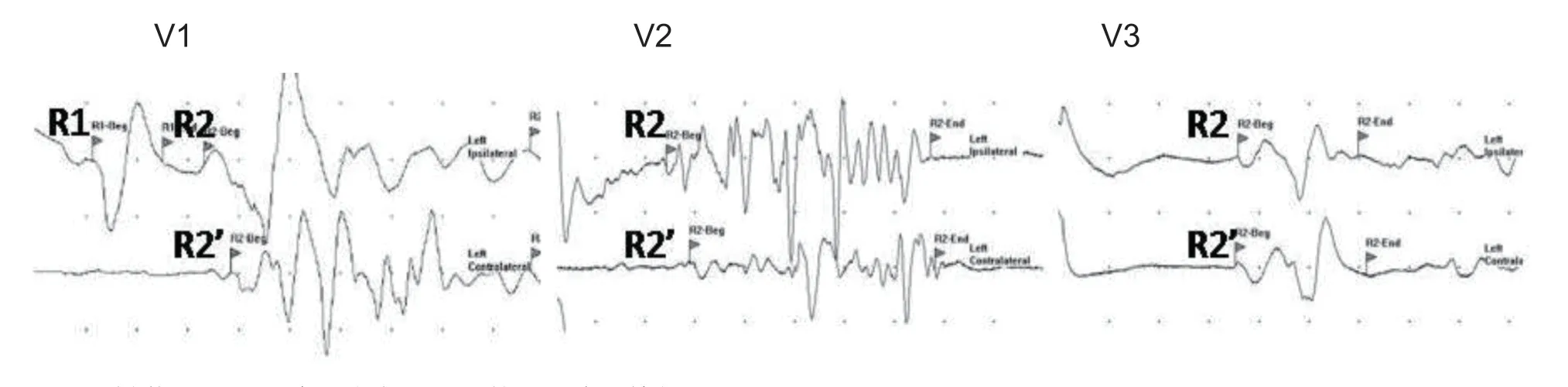
图3 刺激不同三叉神经分支后记录的BR波形特征
综上所述,在三叉神经射频热凝术的围术期进行BR检测可以有效地判断手术的疗效和预后。R1成分对近期手术效果评估敏感,但对V2和V3分支病变的病人有一定的应用局限性。R2成分适用于对远期手术效果的预判,术侧与对侧R2波形下面积比值越低,表明神经分支毁损越彻底,复发率越低,但发生严重麻木和咀嚼肌力下降的风险提高。
