子宫内膜癌淋巴结转移的危险因素及预后分析
2019-03-14刘丹萍曾友玲梅凡
刘丹萍,曾友玲,梅凡
1武汉市黄陂区人民医院妇产科,武汉 430300 2武汉市妇幼保健院妇产科,武汉 4300100
子宫内膜癌是发病率较高的生殖系统恶性肿瘤,是病死率极高的三大恶性肿瘤之一,其病死率仅次于乳腺癌和卵巢癌[1]。肿瘤细胞转移是导致子宫内膜癌患者病死的直接原因,但导致肿瘤细胞转移,以及影响子宫内膜癌患者预后的危险因素仍需进一步探讨[2]。本研究回顾性分析子宫内膜癌患者的临床资料,通过单因素分析和多元Logistic回归分析,探讨影响子宫内膜癌患者淋巴结转移的独立危险因素,为制定有针对性的预防措施提供参考,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2012年1月至2016年10月武汉市黄陂区人民医院收治的子宫内膜癌住院患者的临床资料。纳入标准:①经病理活检确诊为子宫内膜癌;②临床资料完整;③已接受子宫切除术和腹膜后淋巴结清扫术。排除标准:①肿瘤细胞已全身转移;②合并其他恶性肿瘤;③合并其他严重疾病或精神病。依据纳入和排除标准,共纳入107例子宫内膜癌患者,年龄31~75岁,平均年龄为(52.4±6.7)岁;病理类型:内膜样腺癌74例,腺癌伴鳞状上皮生化21例,浆液性乳头状癌7例,透明细胞癌5例;根据2014年国际妇产科联盟(FederationInternational of Gynecology and Obstetrics,FIGO)修订的关于子宫内膜癌的分级标准[3]:高分化22例,中分化61例,低分化24例。根据是否出现淋巴结转移,将107例子宫内膜癌患者分为转移组(n=32)和未转移组(n=75)。
1.2 方法
所有患者均依据《2016 NCCN子宫肿瘤临床实践指南(第二版)》[4]进行子宫切除术和腹膜后淋巴结清扫术,术后接受新辅助放化疗。收集子宫内膜癌患者的年龄、病灶范围、病理类型、病理分期、病理分级、肌层浸润深度、有无浆膜浸润、有无宫颈受累、有无脉管内癌栓、有无宫外转移、有无腹腔积液等资料,并进行比较分析。
1.3 观察指标和评价标准
参照世界卫生组织(WHO)制定的妇科恶性肿瘤控制评价标准,评估转移组和未转移组子宫内膜癌患者的肿瘤控制情况[5]:改善,肿瘤病灶消失或体积缩小,无新病灶出现;稳定,肿瘤体积无显著变化,无新病灶出现;恶化,肿瘤体积增大或出现新的病灶。肿瘤控制率=(改善+稳定)例数/总例数×100%。
1.4 随访方法
以门诊、电话等方式对107例子宫内膜癌患者进行为期1年的随访,随访截至2017年12月,比较转移组和未转移组子宫内膜癌患者的生存率。
1.5 统计学方法
采用SPSS 20.0软件对数据进行统计分析。计数资料以例数和率(%)表示,组间比较采用χ2检验;等级资料比较采用秩和检验;子宫内膜癌患者淋巴结转移影响因素的分析采用多元Logistic回归分析;以P<0.05为差异有统计学意义。
2 结果
2.1 子宫内膜癌患者淋巴结转移影响因素的单因素分析
转移组子宫内膜癌患者的病理类型、病理分期、病理分级、肌层浸润深度、浆膜浸润情况、脉管内癌栓情况和宫外转移情况与未转移组患者比较,差异均有统计学意义(P<0.01)。转移组与未转移组子宫内膜癌患者的年龄、病灶范围、宫颈受累和腹腔积液情况比较,差异均无统计学意义(P>0.05)。(表1)
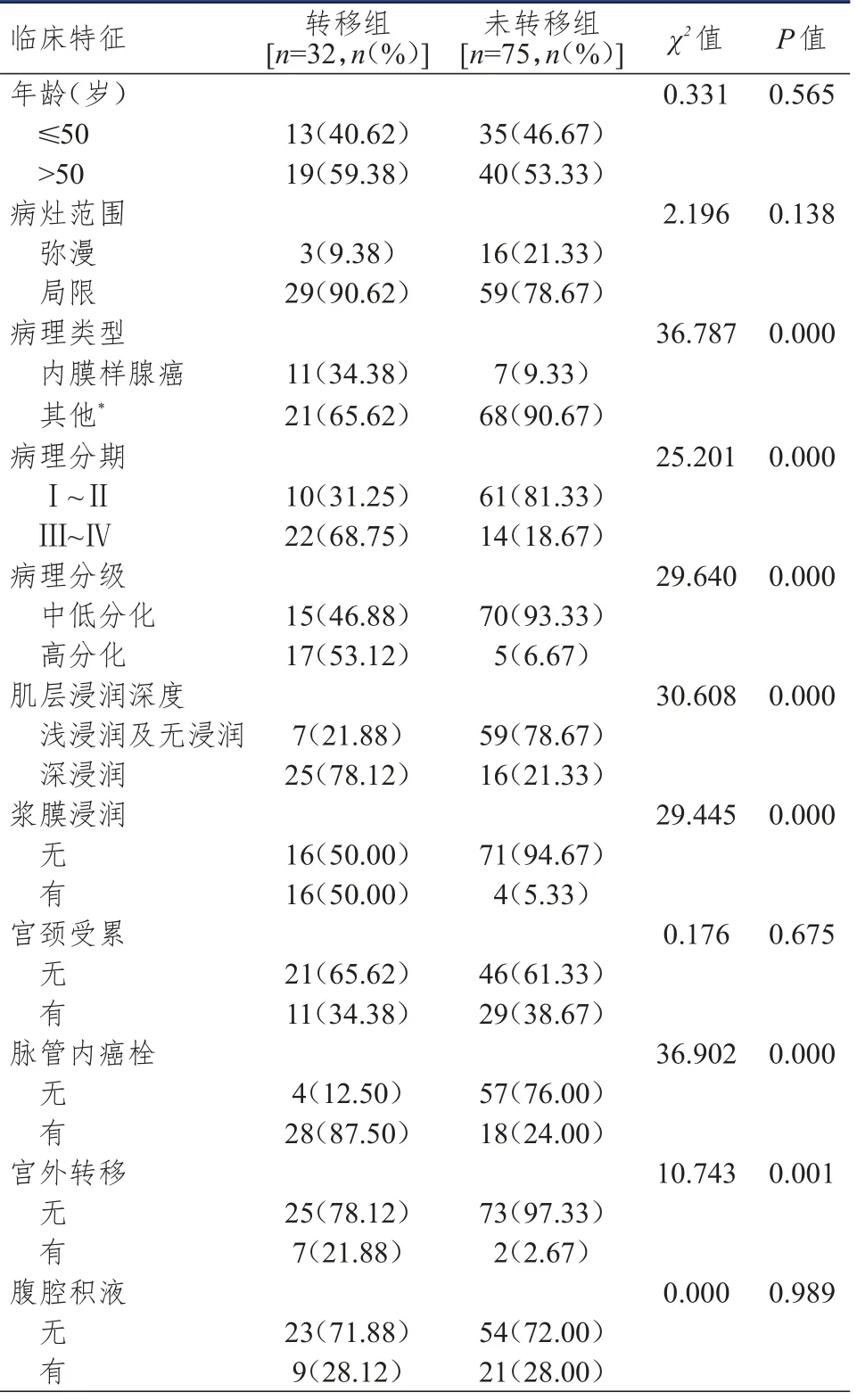
表1 107例子宫内膜癌患者淋巴结转移影响因素的单因素分析
2.2 子宫内膜癌患者淋巴结转移影响因素的多因素分析
将单因素分析中差异有统计学意义的病理类型、病理分期、病理分级、肌层浸润深度、浆膜浸润、脉管内癌栓、宫外转移为自变量,以淋巴结转移为因变量,纳入Logistic回归分析,结果显示,病理类型为内膜样腺癌、病理分期Ⅲ~Ⅳ期、病理分级高分化、深肌层浸润、有浆膜浸润、有脉管内癌栓、有宫外转移均是子宫内膜癌患者淋巴结转移的独立危险因素。(表2)

表2 107例子宫内膜癌患者淋巴结转移影响因素的多元Logistic回归分析
2.3 子宫内膜癌患者的预后分析
随访1年,转移组子宫内膜癌患者的生存率为59.4%(19/32),明显低于未转移组子宫内膜癌患者的97.3%(73/75),差异有统计学意义(χ2=26.812,P=0.001)。未转移组子宫内膜癌患者的肿瘤控制率为90.67%,明显高于转移组子宫内膜癌患者的53.12%,差异有统计学意义(χ2=19.354,P<0.01)(表3)。

表3 转移组和未转移组子宫内膜癌患者的肿瘤控制情况[n(%)]
3 讨论
子宫内膜癌是严重威胁女性生命健康的恶性肿瘤,预后较差。研究显示,子宫内膜癌容易发生远处转移,且以淋巴结转移为主[6]。虽然影响子宫内膜癌患者生活质量和心理健康状况等预后的因素较多,但淋巴结转移仍是最主要也是严重的因素[7]。本研究结果显示,淋巴结转移与子宫内膜癌患者的临床特征密切相关。预防淋巴结转移可提高子宫内膜癌患者的生存率,改善患者预后。
研究显示,多种因素可导致子宫内膜癌患者出现肌层浸润、浆膜浸润和淋巴结转移[8-9]。既往病史、生活和治疗环境、合并其他疾病、身体和心理状况等均可能导致淋巴结转移。本研究结果显示,病理类型为内膜样腺癌、病理分期为Ⅲ~Ⅳ期、病理分级高分化、深肌层浸润、有浆膜浸润、有脉管内癌栓、有宫外转移均是子宫内膜癌患者淋巴结转移的独立危险因素,与其他研究部分结果一致[10-11]。这可能是因为子宫内膜癌患者淋巴结转移与病理分期、病理分级密切相关,表明制定切除淋巴结的手术方案和放化疗方案时,应充分考虑病理类型为内膜样腺癌、病理分期Ⅲ~Ⅳ期和病理分级高分化等可能导致淋巴结转移的危险因素[12]。子宫内膜癌患者接受子宫和附件切除等手术时,需要考虑患者的年龄,并进行腹腔积液细胞学检查等,但高龄、出现腹腔积液和宫颈受累并不是子宫和附件切除的手术禁忌证[13]。
子宫内膜癌生物学特性的个体差异较大,本研究讨论的子宫内膜癌淋巴结转移及预后的影响因素均为独立的影响因素,且局限在病理表现与变化方面。研究显示,子宫内膜癌患者的血浆雌激素水平,合并糖尿病、高血压等心血管疾病,存在心理问题等均是影响子宫内膜癌患者淋巴结转移的独立危险因素[14]。此外,本研究纳入样本量较小,所得结果难免存在偏倚。子宫内膜癌患者淋巴结转移的影响因素除独立因素外,还存在复合因素[15],但本研究并未探讨子宫内膜癌患者淋巴结转移的复合影响因素。在今后的研究中,需加大样本量,对更全面、更复杂的因素进行分析。
综上所述,病理分期、病理类型、病理分级及脉管内癌栓等均是子宫内膜癌患者淋巴结转移的独立危险因素,临床应高度重视。淋巴结转移直接影响患者的肿瘤控制率及生存率,临床应早发现、早治疗,手术时考虑各种影响因素,尽可能进行全面的淋巴结清扫,以最大限度地改善患者预后,提高子宫内膜癌患者的生存率和生活质量。
