前庭功能检查专家共识(一)(2019)
2019-03-04中国医药教育协会眩晕专业委员会
中国医药教育协会眩晕专业委员会
中国康复医学会眩晕与康复专业委员会
中西医结合学会眩晕专业委员会
中国研究型医院学会听觉医学专业委员会
前庭功能检查是借助一定技术方法,通过特定的自发或诱发试验,对前庭系统生理功能进行的定性或定量评估,旨在明确病变侧别和部位,了解前庭神经系统功能受损程度,是临床上眩晕、平衡障碍等疾病诊治和特殊职业人群选拔的必要手段。国内各种前庭功能检查方法和技术正在普及,规范前庭功能检查方法和技术,对于其临床应用至关重要。中国医药教育协会眩晕专业委员会联合中国康复医学会眩晕与康复专业委员会、中西医结合学会眩晕专业委员会、中国研究型医院学会听觉医学专业委员会,组织国内有关专家,在综合国内外有关研究结果和资料基础上,结合国内应用实际,起草了本版前庭功能检查专家共识。
本文为第一部分------基本前庭功能检查。
1 总则
本共识规定了前庭功能系列检查的刺激条件,信号的记录采集,以及数据结果的分析与报告等,由于检查结果受检查设备、环境条件、受检者性别与年龄、检查者操作等诸多因素影响,本共识提供的正常参考值范围仅供参考,各实验室可根据情况建立自己正常参考值。
2 适应症与禁忌症[1-4]
2.1 适应症
眩晕、平衡障碍、振动幻视等前庭系统相关疾患,飞行员、航天员等特殊职业选拔等。下列情况可能会影响检查或无法进行检查:①年龄较小儿童或因其它各种原因不能有效配合者;
②双目失明及其它观察视标受限者;
③影响角膜视网膜电位差和眼部(瞳孔)清晰图像摄取的一些患者分别不能进行眼震电图(elec⁃tronystagmography,ENG)和眼震电图(video nystag⁃mography,VNG)检查;
④一些中枢兴奋或抑制性药物及酒精性饮料,睡眠不足等会影响前庭神经系统功能状况,可能会影响检查结果,情况允许可待其影响消失再进行检查。
2.2 禁忌症
有下列情况者不宜进行可对前庭神经系统构成刺激的前庭功能检查(温度试验、旋转试验等),但可通过静态条件下有关眼动等的观察来评估前庭神经系统功能状态。
①癫痫;
②颅内压升高;
③外耳道炎、外耳道畸形、中耳炎急性期等(不宜进行温度试验);
④眩晕急性发作期;
⑤严重精神病患者;
⑥严重心脑血管疾病;
⑦严重中枢神经系统疾病;
⑧颈部活动严重受限患者。
3 环境及设备要求
3.1 环 境[1]
检查一般要求在相对安静的暗室环境下进行,照度不大于0.25 candela/m2。(不具备条件者可采用半暗室,但要确保受检者佩戴眼罩勿产生漏光,以免视觉因素影响检查结果)。
3.2 设 备[1-6]
3.2.1 视标
静止视标点用于定标和扫视检查,位于被检查者前方不小于1米距离处,推荐黄、绿色,其次红色。视标呈圆形,视角(大小)不大于1度,位置误差不大于0.5度。
运动视标点用以平稳跟踪眼动检查,位于被检查者不小于1米距离,推荐黄、绿色,其次红色。视标呈圆形,视角(大小)不大于3度。
光栅用于视动性眼震检查,要求光栅投照的背景均匀一致,无可以引起凝视的各种参照点,选取黑白或其它颜色对比明显的双色显示,全视野。
3.2.2 ENG记录设备
电极要求:一般为氯化银电极,直径不超过12mm,于0.1~40 Hz范围内皮肤电阻不大于10 kΩ。接地电极置于额部正中,记录水平眼动的电极置于双眼外眦,记录垂直眼动的电极置于对正瞳孔的上下正中位置(眼球平视正前方时)。
记录通道:一般需要两个通道以分别记录水平和垂直眼动,如果双眼水平运动不共轭,则需要两个通道的放大器分别记录两眼水平运动,两眼内眦分别放置一个电极,内眦与外眦电极构成一个通道。
放大器:一般采用直流放大器,共模抑制比大于100 dB。放大器增益不小于60 dB,增益可调。
数据采集、记录和显示系统整体应当满足眼动分辨率和精度±1°要求。若分析扫视峰速度眼动采样率建议不低于100Hz。
3.2.3 VNG记录设备
摄像机“视轴”不应超出眼轴±10º范围。推荐尽可能使用CCD相机,也可使用CMOS相机。摄像机分辨率不低于0.2º,采样率不低于30帧/秒。如做扫视检查分析扫视峰速度等参数,建议采样率不低于100帧/秒。
水平方向眼动测量范围不小于±30º,垂直方向不小于±20º眼动,在此范围内眼动图像不应有遮挡。水平方向眼动分辨率不小于0.2度,垂直方向不小于0.4度。如采用瞳孔图像识别方法跟踪监测眼动,则瞳孔阈值调节应具备手动和自动两种调节模式。
视频眼罩设计应当涵盖95百分位成年人尺寸(2.5%到97.5%),不应漏光以避免对眼震的抑制。眼罩内置的红外照明光源不应产生可见光,强度单眼不超过2 mW/cm2。
4 检查项目及流程
4.1 准备
检查前应对受检者一般情况,包括外耳道等与检查相关的情况进行检查,确保适合进行该项检查。同时向受检者交待检查方法、注意事项等,使其消除紧张、积极配合。
给受检者贴好电极或戴好VNG眼罩,连接好眼动与记录设备连线。受检者在暗室环境下适应3~5 min后开始检查。为了让受检者保持一定觉醒水平,在检查中要求其做连续减法运算或连续数数等。进行定标、平稳跟踪和扫视眼动等检查的指导语是:“眼睛盯着你前方的光点看,光点走到哪视线跟到哪"。进行视动眼震和视前庭相互作用眼震检查时的指导语是:“您前方的光条顺/逆时针方向转动,请集中精力逐个数通过你眼前方的光条,尽量不要漏数”。
4.2 定标
定标的目的在于测量一定视角的眼球位移与所对应的记录信号(眼动曲线位移)之间关系,用于眼动幅度、速度等参数的计算。
定标时受检者头直端坐位并保持头位不动,分别交替注视前方与中央位置左右旁开20°视角和上下旁开10°视角的视标(定标灯)。一般做至少8次交替,最后视线(眼位)回到中心点。每个位置视标停留时间不小于1s。
定标值通过计算一定角度眼动时显示曲线的平均位移得到,一般分别计算水平和垂直方向每度眼动对应位移作为水平和垂直眼动的定标值。
需要注意的是,任何不共轭的眼动都需要在后续的扫视、平稳跟踪、位置试验和温度等试验时单眼分别记录。如果被检者有复视,需要单眼分别单独定标(另一只眼蒙盖)。
4.3 自发和凝视性眼震
检查在无前庭刺激、头体位固定情况下不同方向凝视时有无眼震及眼震情况,受检者头直端坐位。
自发眼震试验:无视觉目标刺激,受检者保持视觉平视前方,三种情况下眼动分别记录至少20-30秒:正常明室睁眼平视;闭眼;暗室睁眼平视。(注意,用VNG时闭眼检查省略)。
凝视试验:受检者视线依次注视四个偏心位置的视标,左30度,右30度,上25度,下25度,每个位置记录至少20秒,有眼震出现时观察记录60 s。(注意,用VNG时闭眼检查可省略)。
观察和记录有无眼震,若有眼震应当描述眼震的持续时间和慢相速度。此外,在某个偏心位置不能保持凝视和凝视方向的变化也须注明。
慢相速度:需要至少5个眼震才能计算平均慢相速度,如果眼震波太少(少于5个),需要注明眼震波的个数。
一般认为连续出现3-5个慢相速度大于5度/秒的连续眼震波为异常(阳性),前庭外周与中枢的损伤均可引起。
4.4 扫视[6]
用于检查和评价视眼动系统的快速眼动功能及视眼动系统对一定视觉目标的定位能力。
受检者取头直端坐位,双眼平视,注视并跟踪水平方向跳动的视标点,视标点跳动的频率为0.2~1.0Hz,在每个位置保持时间不小于1秒,幅度在左右各20度范围内,记录眼动波曲线。为避免预测等因素干扰,建议尽量采用伪随机信号(即位置20度范围内、停留时间和跳动频率以伪随机形式呈现)。
正常扫视波形为与目标曲线基本一致的方形波,偶有个别波形在初始段存在扫视不足或超过视标现象(分别称为欠冲或过冲)。如存在多个比较一致的欠冲或过冲扫视波,则为病理现象。
目前常用下列定量参数评价检查结果[6]:
①延迟时间:视标出现至受检者产生眼动之间的时间,在伪随机模式下一般不大于250ms。
②峰(最大)速度:是扫视即注视点由一个位置转向另外一个位置时的最大眼动速度。峰速度与扫视幅度相关,扫视幅度越大,峰速度越大。一般10度、20度、30度扫视时分别不低于200度/秒、350度/秒、430度/秒。
③精确度:为扫视眼动初始段幅度与视标幅度之比。正常不低于70%,不大于120%。
一般扫视峰速度减小可见于扫视核团到眼外肌任何位置的损伤,扫视精确度降低(欠冲或过冲)、反应时间延迟可见于扫视核团以上部位的受损[4,5]。
4.5 平稳跟踪
检查受检者自主慢速平稳眼动功能(跟踪连续慢速运动视觉目标的能力)。
受检者取头直端坐位,双眼向前平视,注视并跟随水平方向呈正弦波摆动的视标点,频率0.1~0.5Hz,峰速度40°/s,可采用固定正弦波模式或伪随机(频率和幅度)正弦波模式。受检者跟踪视觉目标时记录眼动。
一般分析主要观察跟踪眼动曲线,正常跟踪曲线为与视标曲线基本一致的平滑正弦曲线,可有个别叠加在踪曲线上的扫视波,若出现较多连续扫视波一般为病理情况(扫视样跟踪)。可分为以下四型:
I型:正常型,光滑正弦曲线;
II型:正常型,光滑正弦曲线上附加个别阶梯状扫视波;
III型:异常型,曲线不光滑,成阶梯状,多个扫视波叠加于跟踪曲线之上;
IV型:异常型,曲线波形紊乱。
目前常用下列定量参数评价检查结果(当存在扫视波时需要予以剔除后再进行参数计算)[4-8]:
①增益:眼动速度与目标速度之比(眼动速度曲线与目标速度曲线之斜率),正常成年人在0.1~0.5Hz,峰速度40°/s跟踪时一般不小于0.6,随年龄增大,增益可降低。
②相位:眼位曲线与视标位置曲线之间时间差(相位关系)(以眼速曲线峰值与视标速度曲线峰值之间时间差计算),目前尚缺乏标准参考值;
③不对称性(左右相眼动增益之差与之和的百分比):目前尚缺乏标准参考值。
由于以上参数由于受年龄、觉醒状态等影响较大,结果分析一般需要结合跟踪曲线与定量参数综合判断:扫视样跟踪曲线定量分析去除掉扫视波后一般表现为增益降低,可以发生在中枢及与视眼动系统相关的各个部位受损时,如视网膜病变、皮层疾病、基底节疾病和小脑疾病都会损伤双侧的平稳跟踪,一侧顶叶、小脑、脑干和小脑桥脑角损伤常产生同侧平稳跟踪异常,镇静剂、酒精、疲劳可以影响平稳跟踪眼动,外周前庭损伤,会一过性影响损伤对侧的平稳跟踪,可在数周内恢复[8]。
4.6 位置与变位性眼震[1-6]
检查受检者头体位相对于重力发生变化时或处于特定位置时是否发生眼震。
动态(变位)试验:受检者暗室睁眼,避免视觉固视。观察受检者在完成变位动作后的眼震。在坐位时受检者的初始头位处于表1所示状态,要求受检者保持头直目视前方。快速将受检者头位从初始头位置于表1所示最终头位。尽可能在1秒内完成,变位后眼动记录不小于40秒,恢复到初始位置,开始下一个动作。
静态(位置)试验:受检者仰卧位,保持表1所示位置并目视前方,每个位置记录不小于40秒,检查中受检者进行心算等以保持警觉。如出现眼震,需给与视标观察固视抑制情况。
观察和记录下列情况:有无眼震及眼震(强度、方向等)变化情况;眼动轴向:水平,垂直,斜向或旋转;潜伏期和持续时间;疲劳性;慢相速度;与眼震有关的眩晕等。
如变位不标准,须注明变位的速度。
一般认为连续出现3-5个慢相速度大于5-6度/秒的连续眼震波为异常(阳性),可发生于位置性眩晕等。
4.7 温度试验[1-9]
观察双侧前庭(水平半规管)对温度刺激反应,评估比较双侧水平半规管功能。
检查前须仔细检查受检者外耳道情况,观察有无耵聍、炎症、损伤及鼓膜穿孔等,确保温度试验能有效进行。检查在暗室环境下进行,受检者取仰卧位,头抬高(前倾)30°,使外半规管呈垂直位。令受试者做心算以保持警觉直至眼动记录检查结束。按照右热水(气)、左热水(气)、右冷水(气)、左冷水(气)顺序依次进行。灌水前20s开始记录眼动,在眼震出现后的第60-70s(眼震极盛期)打开固视灯令受试者注视光点10s,进行固视抑制检查;记录眼动直至眼震消失或至少从刺激开始记录2到3min。
温度刺激根据检查条件推荐下列模式:
④优先推荐使用冷热水(开环模式),流量200±20 ml/min,持续时间40±1.0s,冷热温度分别为44±0.5℃,30±0.5℃(注水管头出水口温度);无自动注水设备时,也可自主配备30℃±0.5℃和44℃±0.5℃的冷、热水各50±1ml,每次在20 s±1.0s内均匀注射完备。一般在鼓膜穿孔等不宜进行冷热水注水情况下,推荐使用冷热水(闭环模式)或冷热气法。其中冷热水(闭环模式)参数为:流量350±35 ml/min,持续时间40±1.0s,冷热温度分别为44±0.5℃,27±0.5℃(注水管头温度);冷热气法参数为:流量8 L/min,温度分别为24℃±0.5℃和50℃±0.5℃(注气管头温度),每次持续60 s±1.0s。
结果分析一般需要在分析慢相速度散点图(蝶形图)基础上结合下列参数综合判断:
①半规管轻瘫canal paresis(CP)或 unilateralweakness(UW)单侧减弱指数:分别刺激两侧迷路引起的两侧眼震慢相速度之差与之和的百分比。正常不大于25%。
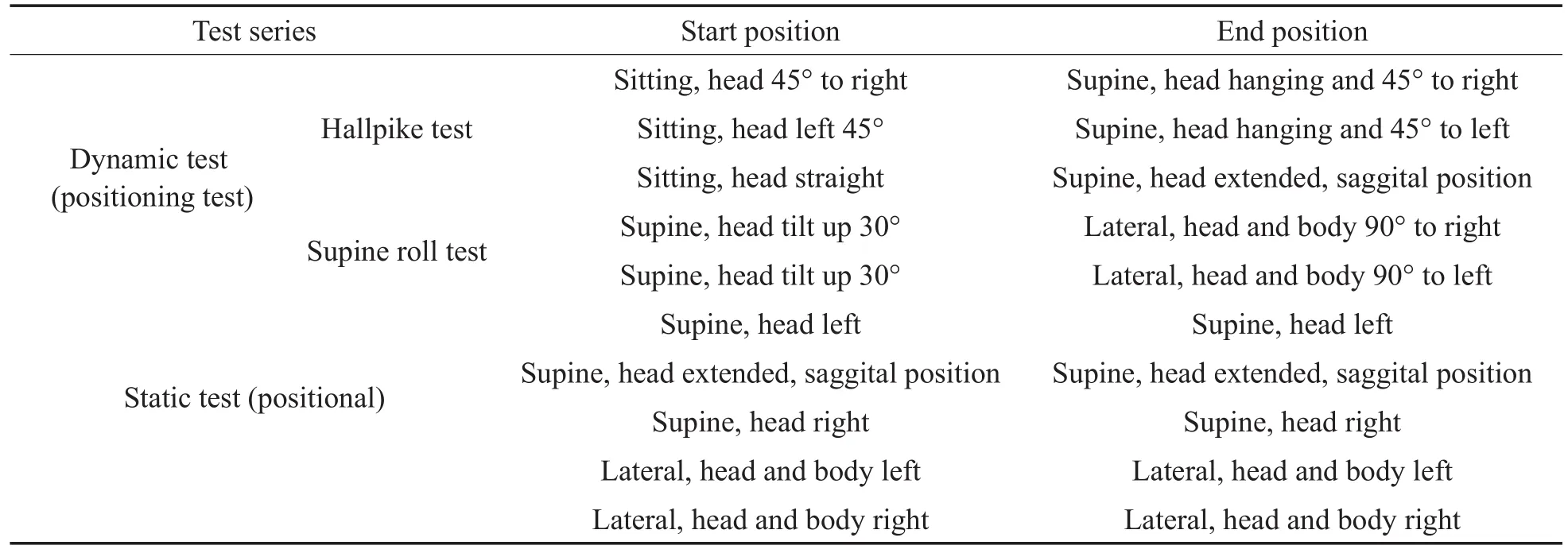
表1 位置与变位性眼震检查Table 1 Test maneuvers of positional and positioning nystagmus
((RW+RC)-(LW+LC))/((RW+RC)+(LW+LC))×100%,其中RW、RC、LW、LC分别为右耳44℃、右耳30℃、左耳44℃和左耳30℃温度刺激时最强反应期的眼震慢相速度均值(下同),一般取灌水后60-90秒期间10秒的平均慢相速度或最大5个眼震波的平均慢相速度。CP或UW增大常见于双侧前庭功能不对称,可见于一侧外周受损或双侧外周不对称性受损。
②优势偏向directional preponderance(DP):左、右方向眼震慢相速度之差与之和的百分比。正常不大于30%,增大常提示前庭双向反应不对称,一般多伴有自发眼震存在,可见于外周或中枢病变。
③固视抑制指数:以眼震最强期固视时的慢相速度(一般取10秒)与无固视时眼震慢相速度之比计算,正常不大于70%。抑制失败(不足)常见于中枢受损。
④最大慢相速度之和:双耳冷热温度刺激最强反应期的眼震慢相速度均值之和,一般不小于20-24度/秒,不大于280度/秒,减弱常见于前庭功能减退,增强可见于小脑等中枢功能异常。由于温度试验慢相速度个体之间差异较大且代表的频率较低,通过温度试验慢相速度判断前庭功能减退仅作参考,建议进一步通过旋转试验来明确。
温度试验时需注意:
①眩晕发作急性期,病人一般对温度试验检查耐受性差,可出现严重自主神经反应,不主张此时进行该检查,可根据病人情况选择合适时间进行。
②受检者头位方向一般以眼外眦与外耳道孔中心点的连线为准,头抬高30度时其基本与床面垂直。
③受检者在检查时保持睁眼平时正前方(正上方),为保持警觉,可让受检者做连续数数或减法运算(如300连续减7)(视病人情况确定计算难度)。
④灌水(气)时灌水(气)的管头置于外耳道内,斜口对着外耳道后上壁,禁止直接对鼓膜注水。双耳每次注水(气)的方向、速度等操作尽量保持一致,注水(气)应均匀、轻柔。
⑤每次注水前应当等上一次注水(气)诱发的眼震消失后5分钟再进行。
⑥注水前应观察记录20秒,观察有无自发眼震,当有自发眼震时应在计算DPCP时注明是否取掉自发眼震影响。
⑦一般温度反应慢相速度散点图呈连续逐渐变化趋势,对于突然明显偏离散点图分布的点需要特别注意,多为程序计算识别偏差,需要予以手工剔除。
⑧温度试验反向眼震可见于:存在较强的自发眼震对冲掉温度所诱发眼震,此时需要去除自发眼震计算CP和DP;在有些鼓膜穿孔者进行气体温度试验热刺激时,热气体在耳内冷凝也可导致反向眼震,此时建议以冷刺激计算CP。
⑨一般温度试验很少出现垂直眼震,当出现垂直眼震时,需要核查眼罩或电极是否佩戴正确(当佩戴偏斜时容易出现垂直成分)。
⑩若上述温度检查无眼震反应,可采用冰水(0-4℃)进行进一步检查。
4.8 旋转试验[3-11]
通过检查前庭系统对一定(加)速度刺激反应情况,定量评价前庭系统功能。一般采用正弦谐波模式和/或阶跃(梯)模式。
4.8.1 正弦谐波模式
在暗室睁眼条件下进行,受检者端坐于转椅上,头前倾30°,转椅分别以0.01,0.02,0.04,0.08,0.16,0.32和0.64Hz频率,40-60°/s峰速度的正弦摆动模式运行各2~5个周期,观察并连续记录眼震。
结果分析需在观察对比分析眼震慢相散点图与转椅速度曲线关系基础上,计算增益、相位和不对成性等参数。
增益为眼动慢相速度与转椅速度之比,(可用眼动慢相速度曲线与转椅运动速度曲线之斜率表示,或眼动最大慢相速度与转椅最大速度之比表示),增益随旋转频率增大而增大,一般0.01,0.02Hz频率时分别不小于0.3,0.4,0.04Hz以上频率不小于0.5。连续两个邻近频率的增益低于常值有临床意义,常提示一侧或双侧前庭功能下降,增益异常增大(大于1)可见于中枢病变。
相位为眼动慢相速度与对应的转椅速度之(时间)相位差,常用眼动最大慢相速度与转椅最大速度之(时间)相位差表示,一般眼动速度常提前于转椅速度,即所谓相位提前0.01Hz,0.02Hz,0.04Hz,0.08 Hz时相位提前分别不大于60度,40度,20度和10度,0.16Hz以上时相位提前不大于0-5度,相位提前的增加常见于一侧或双侧前庭功能下降,相位提前的减小可见于中枢病变。
不对称性为左右向眼动最大慢相速度之差与之和的比值,一般不大于15%,不对称性增大常见于双侧不对称受损情况下。
4.8.2 阶跃(梯)模式
在暗室睁眼条件下进行,受检者端坐于转椅上,头前倾30°,转椅速度呈阶梯(梯形)模式,加速(1s内)到恒速(100 deg/s~),持续一段时间(120秒以上)后,减速(1s内)至停止(急停),记录加速和急停后眼震。
结果分析一般在观察对比分析眼震慢相散点图与转椅速度曲线关系基础上,计算增益、时间常数和不对成性等参数。
增益为最大慢相速度与转椅最大速度之比,一般不小于0.6,增益降低常提示一侧或双侧前庭功能下降。
时间常数为最大慢相速度衰减至37%所经时间,一般不小于10-12s,降低常提示一侧或双侧前庭功能下降。
不对称性为左右向旋转时眼动最大慢相速度(或增益)之差与之和的比值,一般不大于15%,增大提示双侧反应的不对称。
4.9 视动性眼震
评价视眼动系统对一定运动视标的反应,可认为是平稳跟踪与扫视眼动系统的综合反应。
诱发设备一般采用暗室视动笼光条投影,全视野。诱发方法选取下列模式之一。
①正弦摆动模式:光条以0.05 Hz频率和60°/s的峰速度按正弦模式运转5个周期,观察并连续记录眼震。
②恒角速度方向交替模式:光条运动方向左右交替进行,采用光条左向20°/s→右向20°/s→右向40°/s→左向 40°/s→左向 60°/s→右向 60°/s→右向80°/s→左向80°/s进行,每种速度持续20 s,观察并连续记录眼震。
结果分析需在观察对比分析眼震慢相速度散点图与视标速度曲线关系基础上,计算增益、相位和不对成性等参数,异常常见于中枢性病变。
增益为眼动慢相速度与光标速度之比(可用眼动慢相速度曲线对应光标运动速度曲线之斜率计算,或最大眼动慢相速度与最大光标运动速度之比计算得到),一般不小于0.6。
相位为眼动慢相速度与对应的光标速度之(时间)相位差,常用眼动最大慢相速度与光标最大速度之(时间)相位差表示。
不对称性为左右向眼动最大慢相速度之差与之和的比值,一般不大于15%。
4.10 视前庭相互作用
评价视觉系统对前庭眼动反应的调节和影响。
4.10.1 视觉对前庭眼动反应的强化
受检者取自然头直端坐位坐于转椅上,头前倾30°,转椅以频率0.05 Hz和60°/s的峰速度正弦摆动模式运行5个周期,受检者同时睁眼看其前方相对于地面静止不动的光条,观察并连续记录眼震。
结果分析需在观察对比分析眼震慢相速度散点图与转椅旋转速度曲线关系基础上,计算增益、相位和不对成性等参数,一般反应要强于单纯旋转时的反应,异常常见于中枢性病变。
4.10.2 视觉对前庭眼动反应的抑制(固视抑制)
从正弦摆动的第三个周期起,令受检者注视固定在转椅正前方、相对于受检者固定不动的光点一个摆动周期,观察固视抑制作用。(温度试验时固视抑制与此意义相似)。
结果分析主要计算固视抑制指数,即以有固视周期的眼震慢相速度与无固视周期的眼震慢相速度之比,一般不大于0.1,异常常提示中枢性病变。
一般4.3-4.7为最基本的检查,有条件时在其基础上进行 4.8-4.10[1-3,7,9,12]。
