达芬奇机器人手术系统袖状胃切除术治疗肥胖症合并2型糖尿病的临床疗效
2019-02-26张杨马丹丹孙康胡帆傅涛蔡逊
张杨,马丹丹,孙康,胡帆,傅涛,蔡逊
(中国人民解放军中部战区总医院普通外科,湖北 武汉 430070)
据报道,中国的肥胖人口已位居世界首位,拥有4 320万肥胖男性和4 640万肥胖女性,分别占全球的16.3%和12.4%[1]。糖尿病通常与肥胖并存,中国成人中患糖尿病的人群比例为11.6%,约为1.39亿人。而在肥胖病人中患有糖尿病的人数占41.5%[2]。近年来,袖状胃切除术迅速发展成为国内外减重术式之一,在治疗肥胖症的同时,也能治疗2型糖尿病(type 2 diabetes mellitus, T2DM)[3-6]。达芬奇机器人手术系统的优势在于高清晰三维立体的成像系统使手术医师能够完成复杂、高难度的精细操作,从而达到对手术的良好控制[7-8]。本研究回顾性分析2016年1月至2017年6月我科收治的24例肥胖症合并T2DM病人的临床资料,探讨达芬奇机器人手术系统袖状胃切除术治疗肥胖症及T2DM的可行性、安全性及临床疗效。
资料与方法
一、一般资料
采用回顾性横断面研究方法。收集24例行达芬奇机器人手术系统袖状胃切除术的肥胖症合并T2DM病人的临床资料。其中男性11例,女性13例,年龄(33.46±11.36)岁(18~56岁)。术前合并脂肪肝17例、高血压8例、高脂血症5例、睡眠呼吸暂停综合征14例、闭经4例、骨关节炎7例,同1例病人可合并多种疾病。病人及家属术前均签署知情同意书。
二、纳入标准和排除标准
纳入标准和排除标准参照《中国肥胖和2型糖尿病外科治疗指南(2014)》制定的手术指征和手术禁忌证[2]。纳入标准:①T2DM病程≤15年,胰岛尚存有一定的胰岛素分泌功能,空腹血清C肽≥正常值下限的1/2;②体质量指数(body mass index,BMI)≥37 kg/m2或37 kg/m2>BMI≥30 kg/m2但存在退行性关节病、高血压、高脂血症、睡眠呼吸暂停综合征等肥胖相关合并症;③经内科治疗1年以上疗效不佳或不能耐受保守治疗;④年龄16~65岁;⑤无酒精或药物依赖性;⑥了解手术风险和术后生活习惯的改变并有承受能力。排除标准:①内分泌失调的单纯肥胖症;②伴有严重胃食管反流病;③临床资料缺失者。
三、手术方法
24例病人均由同一手术团队施行达芬奇机器人手术系统袖状胃切除术。
1.达芬奇机器人手术系统Trocar数量和位置 Trocar 一般采用W 形5 孔法布局。脐孔下缘穿刺放置12 mm Trocar作为观察孔,建立气腹。左腋前线肋缘下置8 mm Trocar作为第1机械臂主操作孔。左锁骨中线平脐下2 cm置12 mm Trocar 作为助手操作孔,主要用于助手辅助操作。右腋前线肋缘下置8 mm Trocar作为第3机械臂操作孔,左锁骨中线平脐下2 cm置8 mm Trocar作为第 2 机械臂操作孔。相邻Trocar间距> 8 cm,避免机械臂相互干扰(图1A)。
2.达芬奇机器人手术系统的连接及术者位置 机械臂系统置于病人头侧,正对病人身体中心线,各臂采取“环抱”姿态:镜头臂居中,双侧器械臂关节适当外展,以避免相互磕碰。1号臂连接超声刀系统,2号臂连接马里兰分离钳或单孔无损伤抓钳,3号臂连接双孔无损伤抓钳。术者坐于手术控制台,通过仿真手腕操控机械臂,右手操控1号臂,左手操控2、3号臂,助手位于病人两腿之间(图1B)。
3.袖状胃切除术 探查腹腔后,缝合悬吊肝左外叶暴露胃底,距幽门近端4 cm处于胃大弯侧血管弓内离断胃结肠韧带,游离胃大弯直至完全打开His角,同时游离胃后壁。置入36F支撑胃管作为导引,从胃大弯侧距幽门5 cm处,以直线切割吻合器适当靠近导引胃管连续切割闭合,离断胃大弯直至His角,以3-0倒刺线连续缝合加固胃残端,移除标本并检查吻合口确切止血,清理术野并放置腹腔引流管,缝合各戳孔。
四、观察指标及随访
记录手术时间、术中出血量、术后胃肠功能恢复时间、下床活动时间、腹腔引流管拔除时间、住院时间。采用微信、电话、门诊及住院等方式进行随访,随访时间为术后1个月、3个月、6个月、1年,1年后每年随访1次直至终身。随访内容包括体重、BMI、腰围、臀围、腰臀比、空腹血糖、空腹胰岛素、空腹C肽、糖化血红蛋白。
五、统计学分析

结 果
一、肥胖症合并T2DM病人术后恢复情况
24例病人均成功施行达芬奇机器人手术,无中转开腹。手术时间为(2.25±0.44) h,术中出血量为(61.88±18.23) ml。术后胃肠功能恢复时间为(1.83±0.71) d,下床活动时间为(2.00±0.69) d(病人术后常规在监护室观察1~2 d,此期间客观上不让病人下床活动,进入普通病房后在家属陪同下方可下床),腹腔引流管拔除时间为(4.04±0.81) d。全组病人术后无胃漏、胃腔出血及胃腔狭窄等严重并发症发生,无围手术期死亡。术后住院时间为(7.92±1.14) d。
二、肥胖症合并T2DM病人术后减重效果
与术前比较,本组24例病人术后1个月体重、BMI、腰围、臀围、腰臀比均未见明显变化,差异无统计学意义(t值分别为1.525、1.492、1.761、1.290、0.785,P值分别为0.134、0.142、0.085、0.204、0.436)。但与术前比较,所有病人术后3个月、6个月、12个月体重均显著降低(t值分别为3.480、6.236、9.005,P值分别为0.001、0、0);BMI均显著降低(t值分别为3.436、6.216、9.310,P值分别为0.001、0、0);腰围均显著降低(t值分别为4.931、8.030、12.037,P值分别为0、0、0);臀围均显著降低(t值分别为2.649、5.575、9.175,P值分别为0.011、0、0);腰臀比均显著降低(t值分别为3.566、4.996、6.682,P值分别为0.001、0、0),且随时间延长继续呈下降趋势,减重效果显著,见表1。
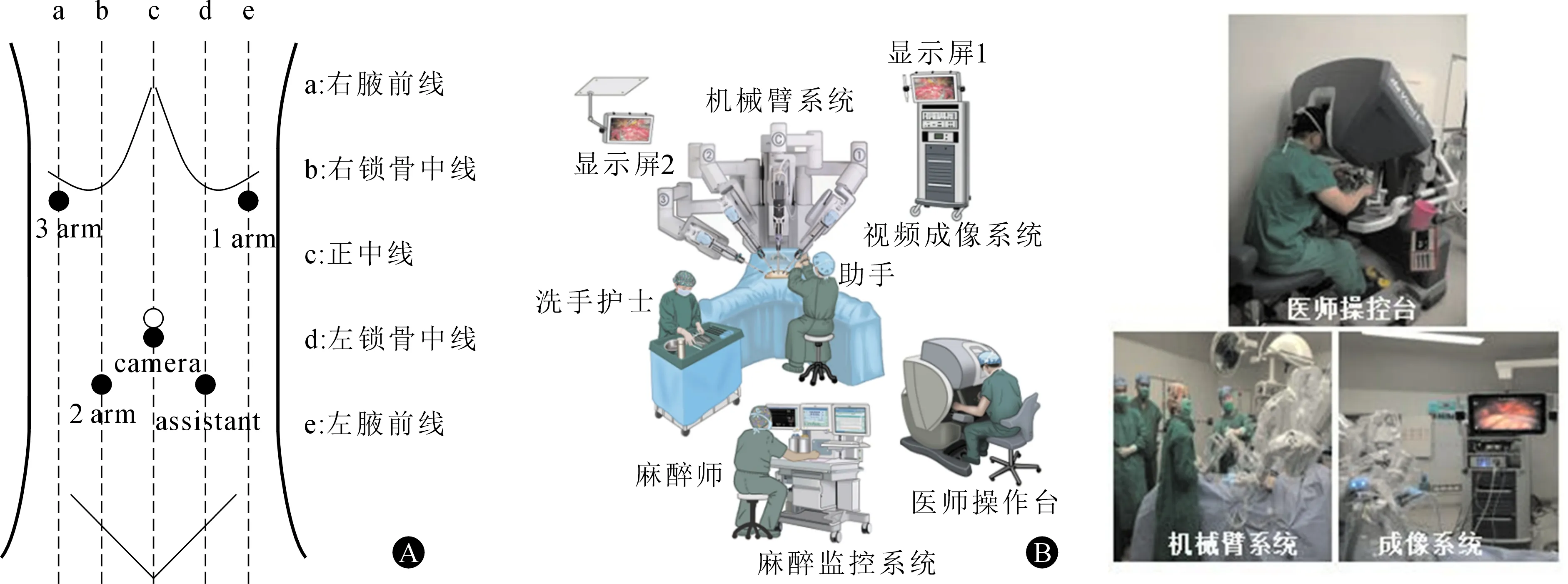
图1 达芬奇机器人手术系统 A.Trocar数量和位置; B.系统的连接及术者位置
三、肥胖症合并T2DM病人术后血糖代谢变化
与术前比较,本组24例病人术后1个月、3个月、6个月、12个月空腹血糖均明显降低(t值分别为6.750、9.248、13.546、18.813,P值分别为0、0、0、0)、空腹胰岛素均明显降低(t值分别为3.054、6.223、7.153、9.098,P值分别为0.004、0、0、0),差异均具有统计学意义。24例病人术后1个月空腹C肽和糖化血红蛋白与术前比较,差异均无统计学意义(t值分别为1.108、1.619,P值分别为0.273、0.112)。但与术前比较,所有病人术后3个月、6个月、12个月空腹C肽均显著降低(t值分别为2.788、3.951、6.319,P值分别为0.008、0、0),糖化血红蛋白(t值分别为4.523、8.143、11.378,P值分别为0、0、0),降糖效果显著,见表2。
四、T2DM的转归
术后糖尿病转归参照《中国肥胖和2型糖尿病外科治疗指南(2014)》的评判标准[2]将缓解定义为:术后仅通过改变生活方式即可控制血糖,糖化血红蛋白<7.0%,空腹血糖≤6.9 mmol/L。24例病人术后12个月不用降糖药物即可维持血糖在正常范围内,达到临床完全缓解22例。术前需用胰岛素,术后睡前口服二甲双胍0.5 g即可控制血糖,且糖化血红蛋白均<7.0%,达到临床部分缓解2例,
讨 论
袖状胃切除术凭借其手术操作简便、减重效果显著、术后并发症少等优势成为目前国内外应用较为广泛的减重代谢手术方式之一,得到广大减重代谢外科医师的认可和肥胖症合并T2DM病人的青睐[3-6]。本研究中24例肥胖症合并T2DM病人均成功施行达芬奇机器人手术,无中转开腹。全组病人手术时间短、术中出血量少、下床活动时间早、术后胃肠功能恢复快、腹腔引流管拔除时间早、术后住院时间短。术后无胃漏、胃腔出血及胃腔狭窄等严重并发症发生和围手术期死亡。笔者认为这得益于达芬奇机器人手术系统及精准的袖状胃手术操作。首先,达芬奇机器人手术系统有着其他腔镜系统不可媲美的绝对优势[9-10]。①可突破人眼的局限:全新增强的高清晰三维立体的成像系统,大大增加手术精确度;②灵活超自然的仿人手操作系统:机器人“内腕”较腹腔镜更为灵活,能以不同角度在靶器官周围操作,完成复杂、高难度的精细解剖、缝合等。其次,精准的袖状胃手术操作可显著降低手术并发症的发生。但达芬奇机器人手术系统也有其不足及缺点:①触觉反馈缺失,术者只有视觉反馈;②设备成本昂贵,维修费用高,不能惠及普通百姓。笔者在手术技巧方面有以下几点体会:①术中使用内径1 cm的支撑管支撑,保障手术安全及疗效,同时避免术后狭窄;②使用的钉仓应根据胃壁厚度选择,基本要求选择不应<1.5 mm,一般采用爱惜龙蓝钉,必要时可以使用金钉;③贲门左侧、胃食管交接处需格外小心,此处位置高、易出血,切割位置不当易造成术后贲门口狭窄,出现顽固性呕吐;④胃大弯切缘妥善止血,建议行连续浆肌层缝合包埋。与国内外减重代谢外科专家报道的手术技巧基本一致[11-13]。
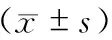
表1 24例肥胖症合并T2DM病人术后减重情况
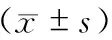
表2 24例肥胖症合并T2DM病人术后血糖代谢变化情况
2007年,美国代谢与减重外科学会发表声明:袖状胃切除术可作为独立的减重术式[14]。2014年,Boza等[15]报道肥胖症合并T2DM病人行袖状胃切除术后5年的多余体重减少百分比(EWL%)达到62.9%,同时胰岛素抵抗缓解率为84.7%,结果表明袖状胃切除术对于肥胖和T2DM均有明显的缓解。Schauer等[16]将150例肥胖合并T2DM病人随机分为单纯药物治疗组、胃转流术组和袖状胃切除术组,结果显示:三组病人1年后糖化血红蛋白低于6%的比例分别为12%、42%和37%;胃转流术组和袖状胃切除术组在体重明显下降的同时,T2DM也得到缓解甚至治愈。郑成竹带领的减重外科团队报道肥胖症合并T2DM病人行袖状胃切除术后体重得到很好的控制、血糖和血脂水平获得理想的改善[17]。周庆等[18]报道28例肥胖症合并T2DM病人术后1年T2DM缓解率为100%,EWL%为63%。本研究结果表明,与术前相比,24例肥胖症合并T2DM病人术后3个月、6个月、12个月病人体重、BMI、腰围、臀围及腰臀比均降低,减重效果显著,术后1个月,24例病人的空腹血糖和胰岛素即开始下降,且随时间延长继续呈下降趋势。空腹C肽和糖化血红蛋白在术后3个月、6个月、12个月均较术前显著下降。降糖效果显著。与国内外文献[15-18]报道基本相符。Lee等[19]分别将腹腔镜袖状胃切除术(LSG)组与腹腔镜Roux-en-Y胃旁路术(LRYGB)组肥胖症合并T2DM病人的临床资料进行对比分析,LSG组术后第5年的平均EWL%为28%,与LRYGB组比差异无统计学意义,但LRYGB组术后的血糖水平降低更明显。Sczepaniak等[20]研究结果指出,肥胖症合并T2DM病人分别行LSG和LRYGB治疗后的减重降糖效果差异无统计学意义。笔者将在后续工作中进一步将袖状胃切除术与胃转流术治疗肥胖症合并T2DM的临床疗效进行综合对比评价。
综上所述,袖状胃切除术治疗肥胖症合并T2DM安全有效、减重降糖效果显著,大大提高了病人的生活质量和幸福指数,具有很好的应用前景。未来随着袖状胃切除术术式操作规范化、围手术期管理规范化、多中心大样本的长期随访结果公示以及多学科综合治疗模式的广泛应用,我国减重代谢外科事业将得到蓬勃发展。
