正常人群下胫腓联合的超声测量
2019-02-11黄金亮刘霖杨勇
黄金亮,刘霖,杨勇
(新余市人民医院,江西新余 338000)
着影像技术的发展,超声已经开始应用于下胫腓联合损伤的诊断。国外有研究表明,踝关节超声检查与MRI一样精确,可用于检测踝关节韧带和跟腱损伤[1]。刘艾[2]等曾对正常人群下胫腓间隙进行测量,得出参考值范围。但是他们的测量指标单一,测量方法仍有缺陷,没有从多个测量点进行测量以便得出多个超声二维图像。本研究筛选了5个下胫腓联合测量指标,改良前者测量方法,找到了两个适合测量的测量点,并分析可能的影响因素,现报道如下。
1 对象与方法
1.1 研究对象
征集健康志愿者100人,共200踝,其中男47人,女53人,年龄18~65岁。男性身高160~180 cm,体重55~82 kg;女性身高154~169 cm,体重46~65 kg。排除标准:踝关节外伤史、慢性踝关节疼痛病史、严重的器质性疾病、严重精神疾病。
1.2 仪器与方法
仪器使用迈瑞DC-6彩超仪,7~11 MHz宽频线阵探头,浅表器官检查条件,采用直接检查法。
1.3 检查方法
归 纳 刘 霖[3]、Durkee[4]、Hermans[5]等 报 道 的 检 查 方法检查。
(1)受检者坐位,面向检查者,自然屈曲膝关节,双足平放于检查床上,稍分开,充分暴露踝关节。
(2)内外踝连线(斜线)外三分之一处(见图1、图2),按压此处可及一自然凹陷,做好标记并固定。
(3)将探头横放于该标记点,与水平面平行,横切胫骨外侧至腓骨内侧断面,显示胫、腓骨前缘骨皮质呈致密光滑的弧形强回声带,后方回声衰减,呈低至无回声,两强回声带中间出现回声相对增强的回声带,形状为狭长的倒三角形(见图3),此相对增强回声带即为下胫腓间隙,回声带的宽度即为下胫腓间距,其中TB为胫骨、FB为腓骨。
(4)测量指标t1:前方测量点两骨皮质强回声带间距;t3:前后方测量点相对增强的回声带最末端;t2:t1与t3中点;t5:后方测量点两骨皮质强回声带间距;t4:t5与t3中点;两个t3取其平均值(见图3)。
(5)为减少误差,检查者均由2名具有丰富工作经验的高年资超声诊断医师承担,每位受检者每个测量指标重复测量3次取平均值,然后再计算两位医师平均值。
图1前方测量点

图2后方测量点
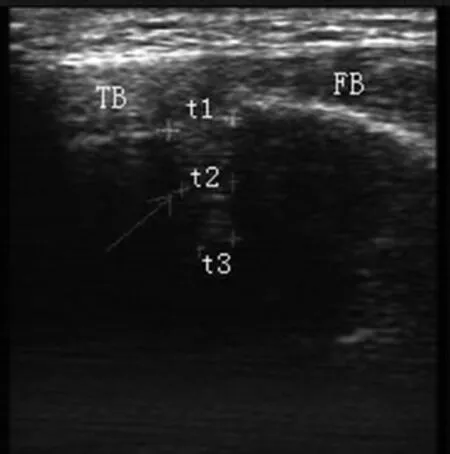
图3箭头所示为倒三角形下胫腓间隙及测量示意图
1.4 分组方法
(1)根据性别分为2组,男47人,女53人。
(2)根据年龄分组,18~40岁组68例,41~65岁32例。
(3)根据性别及身高可分为4组,其中男性160~170 cm组31人。171~180 cm组16人;女性154~161 cm组36人,162~169 cm组17人。
(4)根据性别及体重可分为4组,其中男性55~68 kg组31人,69~82 kg组16人;女性46~55 kg组
25人,56~65 kg组28人。
1.5 统计方法
采用SPSS 12.0统计学软件进行统计分析,所有参数均以均数±标准差(±s),组间差异采用t检验,以P<0.05差异有统计学意义。
2 结果
(2)按年龄分组,所有指标各年龄组之间差异无统计学意义(P>0.05)。
(3)男女组间比较,5个测量指标,差异有统计学意义(P<0.05),男性测量值均大于女性,见表1。
(4)男性:每个指标按身高分为160~170 cm和171~180 cm两组,各测量指标,身高分组差异无统计学意义(P>0.05)。
女性:每个指标按身高分为154~161和162~169两组,所有指标各身高组组之间差异无统计学意义(P>0.05)。
(5)男性:每个指标按体重分为55~68 kg和69~82 kg两组,5个测量指标,体重分组差异无统计学意义(P>0.05)。
女性:每个指标按体重分为46~55 kg和56~65 kg两组,5个测量指标体重分组差异无统计学意义(P>0.05)。
3 结论
内外踝连线外1/3处有一自然凹陷,刚好避开胫腓骨,无骨质阻挡,手法可触及,容易定位,是超声测量下胫腓联合间隙的理想部位。t1、t2、t3、t4、t5这五个测量指标测量结果稳定,提供多个超声二维图像,可以反映下胫腓联合间隙的整体情况。其中男性测量值一般大于女性,测量结果与年龄、身高、体重无关。
4 讨论
踝关节骨折通常涉及下胫腓联合损伤[6],约有13%踝关节骨折患者合并下胫腓联合损伤[7]。及时诊断和合理治疗对改善关节功能和降低早期关节退行性改变的风险很重要。下胫腓联合损伤主要诊断方法为x线检查。但是,有些学者已经注意到了胫腓骨解剖学的变异性使X线片的诊断有时极为困难[8],尤其是在那些不包含腓骨骨折的下胫腓联合损伤的患者中容易漏诊[9]。下胫腓联合是位于腓骨内侧与胫骨腓切迹之间的纤维连接,当下胫腓联合韧带损伤时,胫、腓骨间距可增大,亦可变小,这即为测量下胫腓间隙的宽度来判断下胫腓损伤的依据。
有文献表明,在踝关节骨折切开复位内固定手术后仍有52%患者下胫腓联合复位不良,常导致踝关节不稳,慢性疼痛和功能不良[10]。这可能是由于传统X线检查对下胫腓联合损伤的诊断仍不可靠。传统X线参数包括1 mm的下胫腓清晰间隙、10 mm的下胫腓重叠宽度、2 mm的踝关节内侧清晰间隙。研究表明,X线检查只有在下胫腓重叠影消失和踝关节内侧清晰间隙大于4 mm时提示下胫腓联合损伤[11],同时X线片检查也被证明对于识别胫骨腓切迹内腓骨的旋转是不敏感的[12]。超声测量是对下胫腓间距的直接测量,在该研究中对同一横断面多点位测量有望识别胫骨腓切迹内腓骨的旋转移位。
刘艾[2]等人提出以胫骨骨嵴为起始标志点,分别依次横切距离起始标志点1、2、3 cm3个平面的胫骨外侧至腓骨内侧断面,以此来测量下胫腓联合距离。但是我们发现胫骨骨嵴对于初学者来说寻找困难,并不好掌握,经常会定位错误。另外,超声探头厚度大于1 cm,以1 cm为间距的3个平面在实际操作中并不好确定。同时测量指标较为单一,与传统x线检查同为二维图像,有时难以准确反映下胫腓联合损伤情况。因此,首先要确定测量的部位,理想的测量部位应该有明确的解剖标志,简单容易辨认,手法可以触及,这样才容易被大家接受并掌握。我们发现在内外踝连线偏外三分之一处,刚好为胫腓骨连接处,按压该点恰好为一自然陷凹,且避开胫腓骨,无骨质阻挡,我们认为该处为测量下胫腓联合的理想部位。
表1 5个测量指标[(±s),cm]

表1 5个测量指标[(±s),cm]
性别t1 t2 t3 t4 t5男(n=47)女(n=53)(0.56±0.31)(0.55±0.27)(0.51±0.41)(0.48±0.37)(0.46±0.34)(0.45±0.33)(0.52±0.30)(0.50±0.35)(0.61±0.42)(0.59±0.42)
该研究中5个测量指标可以看作为同一断面内5个测量点,其中t1、t5较为接近真实值,t2、t4到t3测量值与真实值之间偏差逐渐增大。这是由超声波传导特性决定的。但是5个测量指标相当于在同一断面内对下胫腓间隙进行5次重复测量,理论上测量结果更为准确,同时做了下胫腓联合的关节内测量,以往CT检查才能做到,这对诊断胫骨腓切迹内腓骨的旋转极为重要。5个测量指标t5>t1>t4>t>t3,即后方测量点测量值大于前方,且男性显著大于女性,这个结果与Tonogai I等人的研究结果一致。Tonogai I[13]等人通过CT扫描日本正常成人的下胫腓联合发现同一断面,胫腓后间隙大于胫腓前间隙。这可能是因为胫骨前结节比后结节更为突出,直接导致胫腓前间隙小于胫腓后间隙。
另外,不论是在男性组还是在女性组中,我们发现下胫腓间隙测量值在不同年龄组、身高组、体重组中无统计学差异。这些发现告诉我们在实际检查中需要注意先区分患者性别,年龄、身高、体重不影响实际检查结果,并不需要额外关注。在测量过程中足底紧贴床面,禁止踝关节活动,踝关节不同体位对测量结果有影响[14]。
