磁共振成像对急性脑梗死和脑转移瘤的鉴别诊断
2019-02-08陈万中
陈万中
淮滨县人民医院CT室,河南 淮滨 464400
随着年龄的增加,脑血管病和恶性肿瘤的发病率都随之增加。当中老年患者的首发临床表现为中枢神经系统症状体征时,而MRI影像特点又不具有典型性时,临床诊断会优先考虑为急性脑血管病,而往往忽略脑转移瘤,继而出现误诊误治,延误患者病情,造成不良预后[1-3]。虽然患者可能有早期的癌症史,亦能联想到脑转移瘤,但却常因MRI表现不特异,较难区分出急性脑梗死以及脑转移瘤,最终延误治疗[4]。本文通过比较分析以往收治的急性脑梗死以及转移瘤患者的MRI特征,并总结二者的MRI影像特点,旨在为临床早期诊断、合理治疗以及预后评估提供依据。
1 资料与方法
1.1一般资料收集2011-05—2013-12在淮滨县人民医院神经内科收治的以中枢神经症状为主要临床表现的急性脑梗死(ACI)患者46例为观察对象。选取同期因中枢神经系统相关症状住院治疗的脑转移瘤(BM)患者30例为对照组。2组性别、年龄比较无显著性差异(P>0.05),具有可比性。见表1。
1.2磁共振扫描所有患者均给予PHILIPS 1.5T型MRI行头部平扫及DWI,以及增强性扫描,由2名经验丰富的诊断医师采用双盲法实施独立阅片。统计病灶数目及大小,以及部位、出血情况,观察血管源型水肿及DWI表现,同时监测病灶演变。
1.3观察指标(1)数目:颅内病灶的数目以增强扫描的结果为准,包括单、多发的情况。(2)病灶周围的血管源性水肿有关范围:衡量标准以T2FLAIR显示的水肿范围为准,测定水肿的短径和病灶短径等数据,水肿程度划分为四级[5-6]:无水肿:病灶周未发现明显水肿;轻度:水肿短径<1/2病灶短径;明显水肿:水肿短径>1/2病灶短径。(3)部位:主要包含幕上和幕下,或二者兼有。(4)强化类型:主要分为实质型强化(均匀强化且呈现出结节状)和环型强化,以及二者均不是。

2 结果
2.1预后ACI组均急性起病。除1例死亡外,其余患者整体病情处于平稳或好转状态。BM组急性和亚急性起病各7例,慢性起病16例,2个月后实施随访,死亡21例。
2.2病灶数目ACI组的急性梗死性单发病灶计32例,多发计14例;而BM组单发13例,多发17例。BM组较ACI组的多发病灶比例明显增多(P<0.05)。见表1。

表1 2组性别、年龄比较

表2 2组新发病灶数目比较 [n(%)]
2.32组病灶发生部位比较2组新发病灶部位分布比较,无显著性差异(P>0.05)。见表3。
2.42组病灶周围血管源性水肿比较ACI组无水肿率显著高于BM组,有显著性差异(P<0.05)。见表4。
2.52组病灶在DWI成像上的弥散情况比较ACI组2例符合ACI诊断标准,但在DWI上未显示,其余44例患者均在DWI上呈现出高信号影。BM组排除2个出血病灶和2个DWI显示不清病灶,其余26个病灶中弥散受限11个。2组的弥散情况相比,无显著性差异(P<0.05)。
2.6误诊病例ACI组1例初期未能明确诊断,后经科室会诊后确诊为多发急性脑梗死(见图1);BM组误诊为ACI 4例,误诊率13.33%。误诊时间2周~1个月。患者近1周出现性格改变、反应迟钝、淡漠嗜睡及反复发作性左侧肢体活动不灵,每次持续约10 min。头MR示右顶叶、双额叶及左侧基底节区多发长T1、长T2信号(图2A、B),相应DWI为高信号(图2C),增强表现为环形强化(图2D)。MRA显示双侧大脑前动脉及左侧大脑中动脉纤细,多发狭窄,分支减少。考虑为急性多发脑梗死(图2E)。
患者既往肺癌,入院行头MRI检查,可见左侧脑室后角旁长T1、长T2信号(图3A、C),DWI呈高信号(图3B);增强MRI显示为点状强化(轴位、矢状位、冠状位)。当时考虑急性脑梗死可能性大。后患者症状加重,21 d后再次复查头MR显示原病灶部位病灶明显增大,边界清楚,病灶周围出现明显水肿,左侧脑室轻度受压(图2G、H、I)。结合患者既往肺癌病史,确诊为肺癌脑转移。
3 讨论
BM在颅内发生的恶性肿瘤中非常常见,在整体脑肿瘤发病中占3.5%~10%[7-10],而肺癌出现脑转移的几率更高。对于存在明确脑血管病有关危险因素者,若起病急,且有一定的症状及体征,头MRI发现长T1、T2责任灶,诊断医师常会误诊ACI。而BM的分布区域常经血行转移,与颅内血管的分布联系紧密[11-15],与ACI类似,病灶一般存在于脑血管常规分布区域。无癌症史患者BM漏诊率相对更高。MRI是多序列型成像技术,对颅内转移瘤的检出率较CT高[16-18]。3.0T MRI存在更高的分辨力及信噪比,更有助于BM检出[12]。本研究通过MR常规序列成像探讨ACI和BM的不同MR影像特征,从而可提供对二者的临床鉴别能力。

表3 2组新发病灶部位分布情况比较 [n(%)]

表4 2组病灶周围血管源性水肿情况比较 [n(%)]
注:与BM组比较,△P<0.05

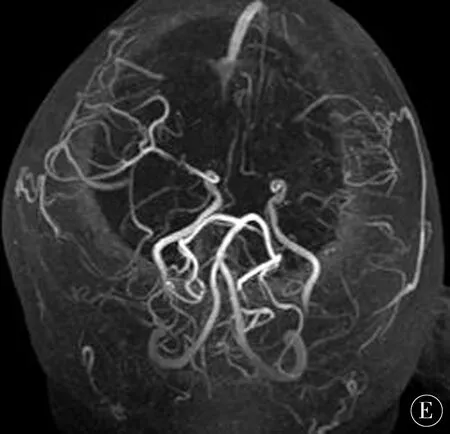
图1 典型的ACI影像学表现
Figure1Typical ACI imaging performance
本文结果显示:(1)ACI患者在发病初期会加重,而逐渐恢复。而BM患者则往往是慢性起病,而后进展迅速,最终出现较高的病死率。(2)ACI单发病灶也更常见,同侧的动脉斑块脱落导致栓塞会引发多发性梗死。心源型栓塞亦或是发生于主动脉弓内的斑块脱落,又或是脑灌注不足往往也能引起双侧的多发梗死。但BM多发比例相对较高。(3)本文结果还显示,2组的幕上和幕下有关分布部位均无明显差异,幕上比例较高,此规律通常源于患者脑部的血供分布。脑供血动脉可于脑皮及髓质交界处突然变细,且瘤细胞栓子较易停留在此区域,这就导致了BM多发于患者的皮、髓质之间的交界区[19-22]。(4)ACI的超早期及急性期易出现细胞毒性水肿,而亚急性的晚期则易发生细胞毒性水肿亦或是血管源型水肿,出现的慢性期则主要是血管源性水肿[23-25]。亦有BM患者可存在水肿较轻及无明显水肿状态[26-29]。当前,“小病灶及大水肿”往往被认作是BM的一个典型征象(见图3)。且BM水肿程度则与病灶的大小和部位,以及肿瘤类型相关。(5)ACI由于血脑屏障被破坏,通常在梗死的2~3 d时即可出现脑回样强化,并能持续约2周左右。有报道指出,脑梗死出现的早期强化现象常常会提示存在预后不良及出血倾向[30-33]。事实上,增强扫描能够显示单纯平扫较难监测的脑转移灶,并能显示出病灶自身的大小及形态(见图2)。且BM强化类型可能与肿瘤自身的组织学类型联系紧密。(6)实验表明,发生完全缺血后的2.5 min能够观察发现表观弥散系数已降低,所以DWI能非常敏感地监测早期梗死灶,并可在临床症状之前呈现小灶梗死[34-37]。事实上,小细胞肺癌BM发生弥散受限较其他类型通常更为多见[38-40]。因此,并非全部BM的DWI均表现出高信号,在不干预的条件下,BM病灶及水肿范围均会进行性地加重。

图2 典型的BM影像学表现Figure 2 Typical BM imaging findings

图3 1例肺癌脑转移患者的MR影像,图中显示左侧额顶叶出现大片状的长T1和长T2信号,且周围的水肿十分明显,主要病灶为结节状强化
Figure3MR imaging of a patient of brain metastasis of lung cancer,which showed a large long T1and long T2signal in the left frontal lobe,and the surrounding edema was obvious,the main lesion showed nodular enhancement
对于较难区分的ACI及BM,不仅需考虑患者的实际发病年龄和既往病史,以及起病形式和疾病的发展过程等资料信息,还应从MR仔细观察病变的部位情况,以及形态和灶周水肿,是否存在强化及强化形式,同时还需观察DWI表现,如有必要还应动态观察MR改变情况[41-42]。
本研究也有一定的局限性,如样本量不大,可能无法非常准确地反应出ACI与BM的总体MRI特征。同时,BM的MRI与原发灶的病理类型具有一定关联。今后可进一步按照肿瘤的组织学类型分析不同的MRI特点。
