胃巨大类癌伴消化道出血1例病理分析*
2019-01-30高福平
高福平
江苏省南京市高淳人民医院病理科 211300
1 病例报告
患者女,73岁,因“解黑便4d”于2017年3月31日收入院。患者4d前无明显诱因下开始出现间断解黑便,大便较稀,伴上腹部隐痛不适,无嗳气反酸,无恶心呕吐,无胸骨后烧心不适,无畏寒发热,无头晕乏力,无肩背胀痛不适,无胸闷气促,无心慌心悸,无腹泻或便秘,遂来门诊就诊,血常规:WBC 5.1×109/L,N% 63.6%,Hb 86g/L;大便隐血弱阳性。为进一步诊治,门诊拟“上消化道出血”收入病房。胃镜示:幽门管腺瘤样息肉(图1),在内镜下行幽门管息肉切除术,术后标本送病理学检查。

图1 胃镜白光观察,胃幽门管处一巨大腺瘤样新生物
2 病理结果
2.1 眼观 灰红结节状肿块1枚,大小3cm×2cm×1.5cm,切面灰白色、灰红色,质地中等。
2.2 镜检 肿瘤位于黏膜下,以梁索状、岛屿状、巢状、筛孔状、网格状排列(图2),细胞小且一致,核呈卵圆形、圆形,部分有小核仁,胞浆淡嗜酸,核分裂象0~1个/10HPF,肿瘤细胞巢之间有细纤维间隔,瘤巢与纤维间隔间形成裂隙。肿瘤边缘可见灶性淋巴细胞反应。
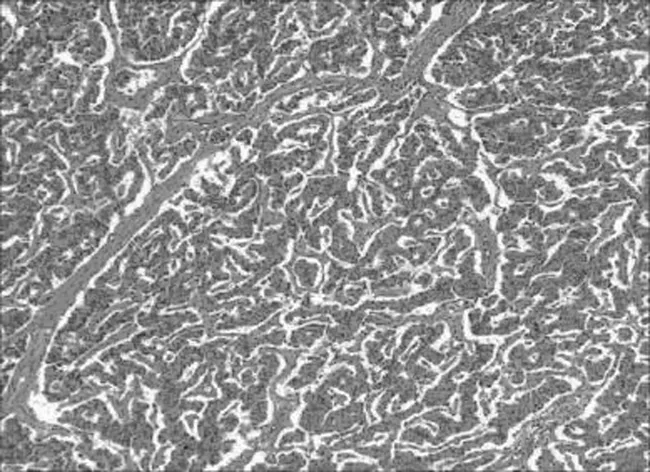
图2 HE×100 瘤细胞排列呈梁索状、岛屿状、网格状
2.3 免疫表型 CgA(+),Syn(+),CD56(+),Ki-67(1%+),P53(-),D2-40(-),CD31(-),CKpan(-)。
2.4 病理诊断 (胃窦息肉)胃窦黏膜下类癌, 大小3cm×2cm×1.5cm。侧切缘及基底切缘未见肿瘤残留。
3 讨论
类癌是起源于神经内分泌细胞和肽能神经元的一组异质性肿瘤,患病率约1/105,以直肠类癌多见,胃类癌仅占胃肠类癌的8.7%[1]。胃类癌的病变细胞位于胃黏膜固有层深部,外表面被覆正常胃黏膜,常规胃镜活检难以取到深部肿瘤组织,所以内镜下见黏膜下隆起型病变时不能忽略类癌的可能,应在隆起病变的顶端或基底部取材,也可采用热活检及挖洞活检的途径,方有可能取到深部肿瘤组织。本例胃镜下考虑幽门管腺瘤样息肉,活检病理诊断增生性息肉,笔者复习原活检切片,镜下为正常胃黏膜组织,未见肿瘤成分,活检误诊的原因可能是未活检时操作医师未想到类癌可能,活检的是表浅正常黏膜,没能取到深部肿瘤组织。本例行ESD肿瘤切除后伴消化道出血,原因为局部见一动脉破裂,类癌下是否有营养动脉的增多,有待于更多的病例来进一步的研究。
确诊依赖于病理学检查。典型类癌病理确诊无困难。镜下由一致的细胞排列呈巢状、小梁状、腺样及绸缎状,核位于细胞中心,核分裂少见,多发生于黏膜深层,被覆完整黏膜上皮。免疫组化表达神经内分泌标记,嗜铬蛋白CgA阳性表达是诊断类癌的可靠标记物[2]。
外科及内镜下手术是治疗胃类癌的主要手段。近年来随着内镜下黏膜剥离术(ESD)的广泛开展,ESD有着创伤小、恢复快等优势,对于最大径≥1cm且<2cm的未突破黏膜下层的Ⅰ型类癌, ESD治疗优势明显。本例患者行ESD肿瘤切除,术后出血行外科开腹止血,未行胃切除术,需长期密切随访以观察预后。
