二仙汤联合西药治疗甲状腺功能减退患者的临床疗效及对TNF-α、IL-6、hs-CRP的影响
2019-01-15张梅香柳正清王娟刘珍珍
张梅香,柳正清,王娟,刘珍珍
(吴江区第一人民医院内分泌风湿免疫科,江苏 苏州 215200)
甲状腺功能减退是临床常见内分泌疾病,与甲状腺激素合成及分泌减少或生理效应不足有关,表现为面色苍白及心血管、内分泌、神经精神系统、消化系统、运动系统异常,病情严重甚至出现昏迷、休克、心肾功能衰竭[1]。左甲状腺素是治疗甲状腺激素减少相关多种疾病的常用药物,在改善甲状腺激素水平,减轻临床症状中具有重要作用,但单独使用具有明显局限性,易出现血压升高、心律失常、药源性甲亢甚至心梗,无法长期维持。研究发现,中药在甲减治疗中有较高的应用价值,利于改善临床症状。本研究以吴江区第一人民医院收治的甲状腺功能减退患者为研究对象,旨在探讨在常规西药治疗基础上联合中药二仙汤治疗甲状腺功能减退的疗效及安全性,以为临床提供指导。现将结果报告如下。
1 资料与方法
1.1 一般资料 选择2017年1月-2018年6月期间吴江区第一人民医院收治的甲状腺功能减退患者80例,采用随机数表法分为两组,每组40例。研究组中女28例,男12例;年龄52岁-74岁,平均年龄(62.01±3.90)岁;病程1年-6年,平均病程(3.35±0.44)年。对照组中女30例,男10例;年龄51岁-74岁,平均年龄(62.13±3.78)岁;病程1年-6年,平均病程(3.31±0.47)年。两组患者基本资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 中医诊断标准 症状见便秘,畏冷、心悸不宁,倦怠乏力,食欲减退,视物模糊,腰膝酸软,面色蜡黄或苍白,月经紊乱(女),面部水肿,舌淡,苔薄白,脉沉细[2]。
1.3 入选标准 纳入标准:①研究经伦理委员会批准;②所有患者均经联合检测确诊为原发性甲状腺功能减退,符合《中医病症诊断疗效标准》诊断标准;③意识清楚,可独立思考;④对研究所用药物耐受;⑤参与研究前1个月内未接受补碘治疗或食用高碘饮食。排除标准:①为亚临床甲减或相似相关症状的疾病者,其他原因或疾病引起的甲状腺功能减退;②合并严重脏腑器官功能障碍或肿瘤疾病者;③存在精神疾病或神经功能减退者;④对本研究所用药物不耐受者。
1.4 方法 对照组患者口服左甲状腺素片(德国默克集团,进口药注册证号:H20140052)治疗,初始剂量为25 µg-50 µg,1次/d,持续治疗1 wk,之后每周上调12.5µg-25.0 µg,持续治疗4 wk后进行甲状腺功能检查,若基本恢复正常则维持剂量50 µg-125 µg持续治疗。研究组在此基础上联合二仙汤治疗,药方:15 g仙茅,10 g仙灵脾,15 g党参,15 g黄芪,6 g知母,6 g黄柏,6 g茯苓,6 g当归,6 g陈皮,每日1剂,以水煎煮,得400 mL药液,2次/d,早晚温服。持续8 wk为1个疗程,两组均治疗2个疗程。
1.5 评价标准 评价临床疗效,并观察两组炎症因子指标变化情况及治疗安全性。(1)临床疗效[3]:无效:甲状腺激素指标游离甲状腺素(FT4)、总甲状腺素、促甲状腺素(TSH)水平改善≤10%,中医症状积分改善≤30%;有效:甲状腺激素指标FT4、T4、TSH改善11%-30%,中医症状积分改善31%-70%;显效:甲状腺激素指标FT4、T4、TSH改善30%以上,中医症状积分改善70%以上。(2)取空腹静脉血(空腹时间最少8 h),置于抗凝管中,采用4,000 r/min常规离心10 min,取上层血清保存至冰箱中待检,采用酶联免疫分析试剂盒及配套试剂检测TNF-α、IL-6、hs-CRP水平。(3)不良反应:统计治疗期间两组患者发生头痛、呕吐、心律不齐、发热、失眠、腹部不适等药物相关不良反应情况。
1.6 统计学分析 采用SPSS 20.0统计学软件进行数据分析,计数资料采用率(%)表示,组间比较采用χ2检验;计量资料采用均数±标准差(Mean±SD)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 研究组治疗总有效率95.00%高于对照组80.00%,差异有统计学意义(P<0.05)。
2.2 炎症因子水平 两组治疗前炎症因子TNF-α、IL-6、hs-CRP水平对比,差异无统计学意义(P>0.05);研究组治疗后炎症因子水平均低于对照组,差异有统计学意义(P<0.05)。见表1。
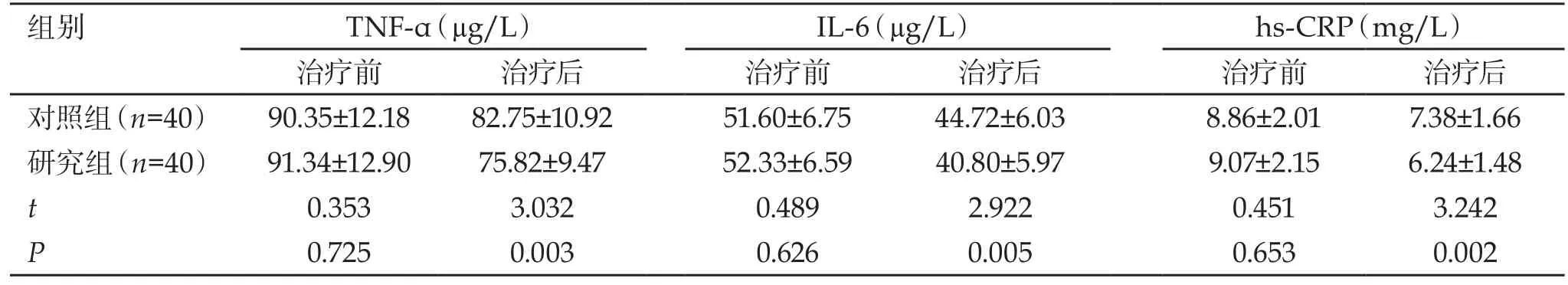
表1 两组患者炎症因子指标水平对比(Mean±SD)
2.3 不良反应 治疗期间,研究组患者出现例头痛1例(2.50%)、呕吐1例(2.50%)、腹部不适1例(2.50%),总计7.50%(3/40);对照组患者出现头痛1例(2.50%)、失眠1例(2.50%)、腹部不适1例(2.50%),总计7.50%(3/40)。两组不良反应率对比,差异无统计学意义(χ2=0.180,P=1.000)。
3 讨论
左甲状腺素是用于甲状腺激素缺乏替代治疗药物,可有效补充甲状腺激素,减轻甲状腺激素缺乏导致的相关临床症状。药动学研究发现,该药见效较慢,但停药后仍可持续作用数周。药物试验发现,该药安全性与药物剂量相关,在患者耐受范围内安全性高,孕妇可用,但药物过量会引起多种不良反应临床需严格控制给药剂量[4]。甲状腺功能减退是一种与自身免疫功能密切相关的代谢性疾病,甲状腺激素的缺乏会促使炎性因子释放,并向病灶聚集,进而加重炎症反应,促使疾病恶性发展。故临床针对炎症因子进行干预治疗,对改善机体免疫、增强临床疗效具有重要意义。
中医认为肾为水火之脏,藏元阴元阳,为人体生殖、生长,发育之源,为先天之本;脾主运化,与胃协同进行水谷吸收、输布,是气血生化之源,属后天之本;脾健运赖于肾阳温煦,肾气充沛靠脾胃运化气血之初养,两者互相影响,相互为用。根据甲状腺功能减退病因、病机及临床症状,中医将其归于“水肿”、“五迟”、“虚劳”等病症范畴。该病与先天不足、后天失养、情志刺激、外邪侵袭等相关,先天不足致脾肾虚弱,或药物、手术等损伤致机体阳气受损;精神刺激则会引起肝气郁结,肝郁引起脾虚,脾虚则运化失常;饮食不当会致脾胃损伤,饮食水谷不得运化,内生痰饮,阻碍气机,终致脾阳亏损;风热毒邪入侵,毒邪结聚于颈前,致颈部、咽部症状,同时内伤阳气,即使祛除颈部内毒,仍不可完全祛除症状[5]。故治疗甲状腺功能减退需以温肾阳、补脾脏、调理冲任为主。本研究结果显示,研究组治疗总有效率高于对照组,炎症因子TNF-α、IL-6、hs-CRP水平低于对照组,两组不良反应率相当。说明二仙汤联合西药治疗甲状腺功能减退疗效更好,安全性高,且其作用机制与改善免疫功能有关。二仙汤是温肾阳、补肾精、调理冲任的常用经典方,经多年经验累积及现代医药技术检验对症加减,药物配比更加科学,方中仙茅和仙灵脾为君药,其中仙茅归肾经,仙灵脾归肝、肾经,二者可起到补肾壮阳、祛风除湿之效,不先天之本;党参、黄芪入肺、脾经,有补益中气、益卫固表、生津养血之效,二者共为辅药,调补冲任之功;黄柏、知母清热泻火,滋阴润燥,可缓和二仙药性的猛烈辛热,又可补肾阴不足;当归活血止痛、补血调经、润肠通便,陈皮、茯苓、半仙理气和中、燥湿化痰、利水渗湿,可减轻便秘、月经紊乱、水肿等临床症状。该方精血兼顾,配伍严谨,主次分明,共奏补肾温阳,滋阴降火,调理冲任之效。且经现代药学试验发现,仙茅、知母、当归具有抗炎效果,可抑制炎症因子释放,黄芪可改善机体代谢,且二仙汤中诸药均有免疫调节作用。多药联合作用,不仅可作用于甲状腺功能减退病理病机,减轻临床症状,还可有效抑制机体过度免疫反应,避免炎性因子大量释放,联合西药治疗,进一步增强临床疗效[6]。同时,本研究使用左甲状腺素时初始剂量低,根据患者病情变化严格调整给药剂量,且中药治疗注重内外平衡,而二仙汤药方配伍严谨,二者联合持续治疗不会导致严重不良反应,安全性高。
综上所述,甲状腺功能减退患者中应用二仙汤联合西药治疗,可通过降低TNF-α、IL-6、hs-CRP水平,利于改善机体免疫力,且安全性高。
