11例头颈部Rosai-Dorfman病的临床分析
2019-01-07江玲燕陈晓红李平栋
江玲燕 陈晓红 李平栋
Rosai-Dorfman病(RDD),也被称为窦组织细胞增生症伴巨大淋巴结病(sinus histiocytosis with massive lymphadenopathy,SHML),是一种罕见的,良性特发性组织细胞增生性疾病,主要侵犯淋巴结[1,3]。该病最早是由Destombes在1965年描述的[2],并在1969年首次被Rosai和Dorfman确立为一种独特的疾病实体[3]。该病多发于儿童或青年人[4,5],病变主要发生于淋巴结内,以颈部淋巴结多见,也可累及结外部位,包括皮肤、上呼吸道系统、眼眶、骨骼、睾丸、软组织和唾液腺等[6-8],约43%的病例有结外受累[7]。结外病变可单独发生,也可与淋巴结的病变同时存在,根据病变累及范围,RDD通常可分为3型:淋巴结型(病变仅发生于淋巴结),结外型(病变发生于结外而不伴有淋巴结受累)和混合型(淋巴结和结外组织同时受累)。在近期的研究中,结外RDD病例报告比淋巴结的病例更常见(分别为77%和8%)[9]。头颈部也是常见的淋巴结和结外病变侵犯部位。Duan HG等[10]通过对病变部位的集中研究,证实中国的结外鼻部罗道病(Sinonasal Rosai-Dorfman,S-RDD)与西方相比具有不同的临床特征。因此,我们认为,在中国,包括S-RDD在内的所有RDD,都可能有不同的临床特征。Wenig等[11]报告了14例RDD病例,涉及头颈部的多个部位,研究主要集中于病理学、免疫组化、治疗方法以及随访观察等方面。然而,到目前为止,在亚洲人口最多的中国大陆,关于头颈部RDD还没有一个系统的详细报道。我们收集11例RDD患者的临床病历资料,采用回顾性分析的方法,从临床表现、组织病理学特征、免疫组化表现及治疗预后等情况进行详细的分析,这将是亚洲最大宗的头颈部RDD病例研究。
资料与方法
1 临床资料
1.1一般资料
我们收集在2004年11月~2014年11月期间,在首都医科大学附属北京同仁医院诊治的11例RDD病人的临床病历资料。患者全部为中国籍,其中男性4例,女性7例,男性/女性比例1:1.75,年龄从18~80岁不等,平均53.9岁。除1例不明确外,其余病例诊断时症状持续时间从2~48个月不等,平均13个月(见表1)。所有病例RDD诊断均得到病理确诊。
1.2临床表现
11例患者,表现为鼻腔鼻窦受累者7例(63.6%),其次为喉部受累者3例(27.3%),其中2例兼有鼻腔鼻窦和喉部受累,另有甲状腺、眼眶、鼻背皮肤受累各1例。我们将单一解剖部位受累称为单发,两个或以上解剖部位受累称为多发,病变可为单发或多发,其中单发者7例(63.6%)、多发者4例(36.4%)。单发者,发生于鼻腔鼻窦3例,发生于鼻背皮肤、喉部(声门下)、甲状腺、眼眶各1例。多发者,均有鼻腔受累,1例鼻腔和颈部淋巴结受累,1例鼻腔、喉共同受累,1例除鼻腔病变外,还有声门下和气管的侵犯。11例患者共计有21处病灶,依次为鼻腔鼻窦12处(下鼻甲、鼻中隔各3处、中鼻甲、钩突、鼻咽部、后鼻孔、鼻前庭、上颌窦各1处)、喉部3处、颈淋巴结2处、气管、眼眶、甲状腺、鼻背皮肤各1处。除1例为淋巴结受侵,其余10例均为结外受侵,占90.9%。患者的症状表现与受累部位相关,累及鼻腔者多表现为鼻阻塞、鼻出血,鼻窦受累可有头痛,喉、气管受累表现为呼吸困难和声嘶,眼眶者表现为眶内肿块,甲状腺受累可见颈部增粗、疼痛,颈部淋巴结受累可有颈部包块,皮肤受累表现为皮肤肿块。全血细胞计数显示,11例患者白细胞计数均正常,4例中性粒细胞计数升高、淋巴细胞计数降低,2例中性粒细胞计数降低、淋巴细胞计数升高或正常。1例患者还伴有发热症状。11例患者的临床表现,见表1。
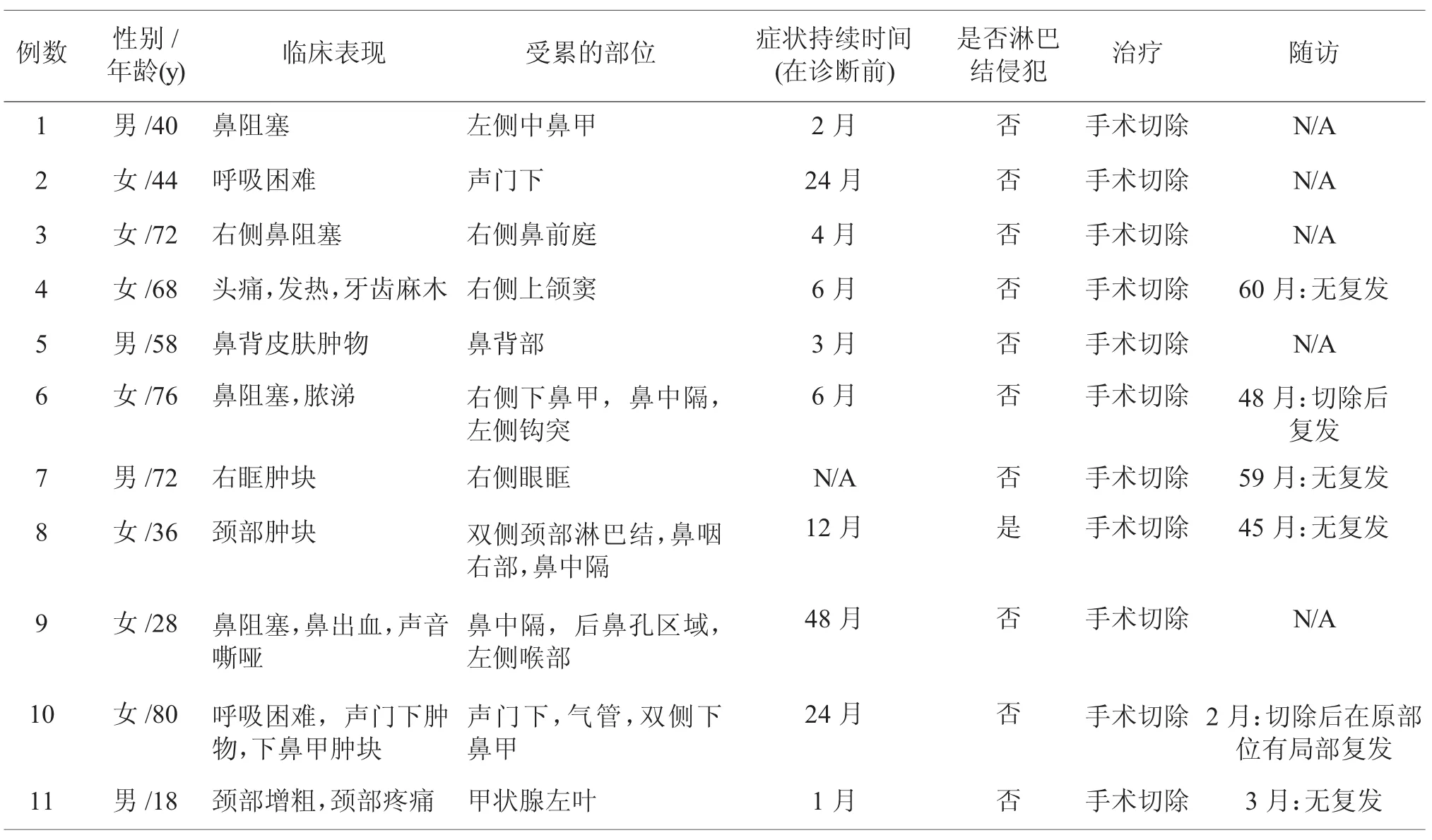
表111 例头颈部RDD患者的临床表现
1.3组织病理学特征
从组织学上看,8例显示黏膜病变,2例在HE染色下可见明显的伸入运动(图1A,B)现象,即组织细胞吞噬淋巴细胞、浆细胞或中性粒细胞的现象。高倍镜下可见,淡染区的组织细胞弥漫性增生,体积较大,胞浆丰富、淡染嗜酸性,其内可见淋巴细胞,浆细胞等(图1C)。低倍镜下,病变表现为明显的淡染区和深染区明暗交替相间(图1D),两种成分比例在不同病例上略有不同。
在淋巴结病变中常见大的多边形的典型组织细胞,这在结外病变中不常见且不典型。深染区富含慢性炎细胞,主要由淋巴细胞、少量中性粒细胞和嗜酸性粒细胞组成。2例呈纤维结缔组织病变,镜下表现为纤维增生、组织细胞、淋巴细胞和浆细胞浸润的纤维组织慢性炎症的改变。1例源于鼻背的皮肤病变,表现为皮肤组织的慢性炎症,波及皮下横纹肌组织,可见淋巴浆细胞、组织细胞混合间杂浸润,伸入运动现象。此外,8例黏膜病变中,有1例淋巴结病变,在就诊时,已在外院经病理证实为淋巴结病变,随后我们的病理科对该切片进行了会诊,得到一致的病理诊断。所有病例中,4例可见纤维增生或纤维化(2例病变明显,2例病变较局限),经病理证实有3例横纹肌受累、1例牙槽骨受累。
免疫组化上,组织细胞表达S-100强阳性10例(90.91%)(图 1E),CD68强阳性 10例(90.91%)(图1F),而CD1a阴性11例(100%)。CD20和CD3染色呈现B、T淋巴细胞混杂的背景。

图1 A、B组织细胞可见伸入运动、与淋巴细胞交替相间浸润(HE×200);C组织细胞体积大,胞浆丰富,其内可见淋巴细胞,浆细胞(HE×400);D深染区和淡染区明暗相间的特征性表现(HE×100);E组织细胞S100染色阳性(En Vision×200);F组织细胞CD68染色阳性(En Vision×400)
1.4
11例患者均在首都医科大学附属北京同仁医院行手术切除术。6例获得随访资料,其随访时间从3~60个月不等,平均约为37.8个月,4例完全治愈、无复发,即病例4、病例7、病例8和病例11。2例复发,1例喉部病变在原先的声门下部复发,因之前进行了气管切开术,复发后尚未出现呼吸困难的症状,该病人也在密切观察中。1例鼻部病变的患者多次复发,在外院也接受了多次手术治疗、糖皮质激素治疗和放化疗等,但病变仍顽固存在。有些遗憾的是,有5例病例在出院后失访(即病例1、病例2、病例3、病例5和病例9),详见表1。
2 讨论与分析
RDD是一种罕见的非恶性增生性疾病,在1969年由 Rosai和 Dorfman首次正式命名[3]。1990年,Foucar等[7]对RDD进行了系统的文献回顾,详细描述了淋巴结的和结外RDD的临床病理特征,并认为43%的患者至少有一个结外受侵的部位。RDD的原因目前尚不清楚,可能与病毒或某种微生物感染有关[12,13],也可能是一种不确定的自身免疫性疾病[14]。在淋巴结和结外的受侵部位中,头颈部区域较常见。
该病可发病于任何年龄段,但经典的RDD更常发生于儿童和青年人中,且男性多见[3,7]。本研究中,年龄和性别等表现与文献中所描述的不尽相同,本组患者的平均年龄53.9岁,这比早前由Bruce M等[11]报告的关于美国头颈部的RDD(平均年龄43.0岁)大10岁左右。然而,在我们的患者中,男性/女性比例(1:1.75)与Bruce M等[11]报告的美国的比例大致相当(男性/女性比例:1:8),与Duan HG等[10]报告的10例中国的S-RDD明显不同(男性/女性比例:1:1)。这可能与受侵的解剖学结构和种族的差异有关。当然,这也可能是由于所有关于RDD的研究只包含了一小部分患者。文献报道认为,头颈部最常见受侵的部位为鼻腔和鼻窦,其次为咽喉部,在我们的病例中也证实这点,发生于鼻腔和鼻窦7例(63.6%);喉部3例(27.3%),RDD病灶可局限于一个解剖区域表现为单发,也可浸润两个或两个以上的解剖区域表现为多发,本组病例中单发者75%有鼻腔或鼻窦受累,多发者均有鼻腔或鼻窦的受累,毋庸置疑,无论是单发还是多发,鼻腔或鼻窦成为最常累及的靶器官,从全部21处病灶来看,位于鼻腔或鼻窦的就有12处,且鼻甲和鼻中隔占了7处(53.8%),不难发现鼻甲和鼻中隔是鼻部最常受累的具体部位。另外,腺体或眼眶也是较常见的受侵的部位,本组病例中,眼眶和甲状腺受累各1例(9.1%),低于Bruce M等[11]发现眶部受累和腺体受累各3例(21.4%),其中腺体包括甲状腺,颌下腺和泪腺。此外还有1例鼻背皮肤的RDD病变(病例5),事实上,这是一种皮肤Rosai-Dorfman病,国内外文献报道皮肤是最常见的结外受累部位,约占全部RDD的11%[7,15,16]。Kong YY 等[17]曾对中国 25 例皮肤RDD 进行研究,指出单纯皮肤RDD罕见,最常发生于四肢皮肤,其次是躯干和面部的皮肤。虽然RDD多发生于淋巴结,但本组头颈RDD中90.9%(10例)病变为单纯结外型,9.1%(1例)为混合型(颈部淋巴结和鼻腔共同受累),无孤立淋巴结型病变,低于Bruce M等[11]研究组3例(21.4%)淋巴结受累的发生率。这可能表明以结外病变为主是头颈部RDD的一个特点,当然这也符合与文献报道的所有累及头颈部区域的RDD可与淋巴结病变并存或独立存在[7]。
11例患者的病变均未超出头颈部区域范围,即使1例累及了淋巴结,也局限于颈部的淋巴结。患者的症状主要取决于病变发生的部位,发生于鼻腔者,以鼻阻塞(4例,36.4%)最常见,其次为鼻出血,累及鼻窦时可有头痛。发生于眶内RDD病的常见症状表现眶内局部肿块或眼球突出。呼吸困难则是喉部受累典型的也是最严重的表现,特别是声门下受累时,常需要行气管切开术来缓解症状。此外全身症状如发热、白细胞计数增加、红细胞沉降率升高等在系统性的RDD中多见报道,本组中除1例发热外,其余体温均在正常范围内。此外,全血细胞计数显示,11例患者白细胞计数均正常,4例中性粒细胞计数升高、淋巴细胞计数降低,2例中性粒细胞计数降低、淋巴细胞计数升高或正常,其余血象均正常。通过对异常血象特征的分析,我们推测细菌或病毒感染可能与病因有关,这与一些文献也一致。
头颈部RDD的确诊主要依赖于组织病理学检查,尽管一些文献有过报道过组织病理学诊断特征,但该病的诊断和治疗仍然困难[11,18]。通常伸入运动或淋巴细胞增生等特征性病理表现在淋巴结病变中常见,但结外病变中则表现不明显,这使得在没有相关淋巴结病变的情况下更难获得头颈部RDD的病理诊断。此外,其他一些较常见的疾病可能有相似的表现,这也增加了诊断的困难。临床上RDD需与传染性肉芽肿病、韦格纳肉芽肿、朗格汉斯细胞增生症、霍奇金淋巴瘤等鉴别。呼吸道硬结病也易与RDD混淆,其具有典型的Russell小体和Mikulicz细胞的组织学特征,但无伸入运动现象。韦格纳肉芽肿通常伴有骨或软组织的破坏,而RDD通常没有这种特征,另外,韦格纳肉芽肿病的鉴别诊断除了S-l00阴性外,关键还存在抗中性粒细胞胞浆抗体滴度的增加[19]。朗格汉斯细胞组织细胞增生症虽然S-100呈阳性,但以有核沟的组织细胞增生与明显的嗜酸性细胞浸润为特征[20],且Langerhans细胞有CD-1a阳性,而RDD的组织细胞通常为CD-1a阴性[21]。霍奇金病的特征表现为恶性的非典型淋巴细胞,而无伸入运动,可见诊断性R-S细胞[22]。总之,免疫组化S-100和CD68阳性,有助于正确诊断。
目前还没有针对RDD治疗的大规模临床研究,因此对于头颈部RDD或一般RDD尚无理想的治疗方法。由于该病本身可能具有自限性的,且在某些情况下呈良性临床病程,因而治疗可能并不一定是必须的,文献报道过的常见治疗方法有手术,糖皮质激素,无环鸟苷,化疗或放疗,可单独或联合使用[11,23,24]。如果有肿块增大造成压迫而危及生命或功能障碍时,建议手术切除[25]。本组11例患者均接受了根治性手术,但术后情况则因人而异。最后,我们获得的6例患者随访资料,其中4例术后无复发(单发者3例,多发者1例),其余2例为顽固性复发病例(单发者和多发者各1例)。尽管病人术后存在复发可能,但手术治疗在术后短期仍能有效缓解症状,恢复功能[10,26]。
综上所述,我们总结分析了11例头颈部RDD病例的临床诊疗特征,这大概是目前国内最大宗的头颈部RDD病例的研究。我们的研究显示头颈部的RDD病变,不论有无淋巴结受累,最常侵犯鼻腔或鼻窦,其次是喉部。该病的诊断需建立在典型的组织学病理学特征和免疫组化学基础上,免疫组化S-100和CD68阳性有助于正确诊断。目前尚无治疗头颈部或一般RDD的理想方案,尽管已有报道手术、糖皮质激素和放化疗在内的多种治疗方式,由于手术可在短期内控制症状并且恢复功能,因此手术切除可能是头颈部RDD最佳的治疗方式。由于该病罕见,病例数量少,使得我们的研究还存在局限性,我们的结论还需要在今后通过总结更多的RDD患者的资料来进一步完善。
