吞咽功能训练对老年脑卒中吞咽障碍患者的影响
2018-12-24魏媛李红
魏媛,李红
(1.福建医科大学 护理学院,福建 福州 350108;2.福建省立医院 护理部,福建 福州 350001)
吞咽障碍是脑卒中常见的并发症,可引起吸入性肺炎、营养不良、心理和社交障碍的发生,严重影响患者的生活质量[1]。据文献[2]报道,脑卒中后吞咽障碍的发生率高达42%~67%。在老年人中,随着年龄的增长,其口、咽、食管部位的组织结构发生退行性改变、疾病及药物等因素更加容易导致吞咽障碍的发生[3]。目前针对吞咽障碍仍以康复治疗的方法为主,其中吞咽功能训练的临床实践效果好,已有研究[4-6]证实,吞咽功能训练可改善吞咽的运动功能,促进其感知正常化,帮助患者逐步建立正常的口部运动模式,且训练方法简便易行,安全性高,是促进吞咽障碍患者康复的一种有效方法。本文旨在将吞咽功能训练应用于老年脑卒中吞咽障碍患者中,以探讨其对老年脑卒中吞咽障碍患者康复治疗的应用效果,报告如下。
1 资料与方法
1.1 研究对象 2017年7-12月,便利抽样法选择于福建省某康复医院言语治疗部就诊的老年脑卒中患者为研究对象。纳入标准:(1)均符合第四届全国脑血管病会议通过的脑卒中的诊断标准[7],并经CT或MRI检查确诊;(2)年龄≥60周岁;(3)首次发病,病程≥2周;(4)经洼田饮水试验评估达到3级及以上的吞咽障碍者;(5)无认知障碍,能理解运动指令,可以配合运动治疗;(6)知情并同意参加本研究。排除标准:(1)有严重心、肺、肝、肾等功能受损不能耐受康复训练;(2)行气管切开、有心脏起搏器或其他植入电极史者;(3)经诊断为真性延髓麻痹吞咽障碍;(4)其他原因引起的吞咽障碍。剔除标准:(1)同时接受除本研究外的其他吞咽障碍治疗方法;(2)因病情恶化不能继续耐受训练与治疗;(3)中途自行退出、失访或死亡者。本研究通过本院伦理委员会批准,共纳入研究对象64例,所有患者知情并签署知情同意书。采用随机数字表法将研究对象分为观察组与对照组,每组各32例。在研究过程中,观察组有1例因同时接受针灸治疗予以剔除,对照组有2例分别因家属拒绝参与研究和患者死亡予以剔除,本研究最终共纳入患者61例,观察组31例,对照组30例。两组一般资料具有可比性,差异无统计学意义(P>0.05),见表1。

表1 两组研究对象一般资料比较(n)
1.2 干预方法 两组患者在接受常规药物治疗的基础上,对照组在第1~4周接受吞咽电刺激治疗,在第5~8周接受常规随访两次。观察组在第1~4周接受吞咽功能训练与吞咽电刺激治疗,在第5~8周接受吞咽功能训练。具体如下。
1.2.1 前期准备 研究者与4名康复治疗医师组成研究小组,康复治疗医师负责吞咽电刺激治疗的实施与干预前后对吞咽功能的评价。研究者在查阅相关文献书籍的基础上[8],参考国内外吞咽功能训练的干预方法[4-6],并经临床经验丰富的五官科、神经内科、康复科专家评议审定后,最终确定了吞咽功能训练的内容。为确保训练得以准确实施,研究者在干预前经临床实践接受专业的指导培训。在干预正式开展前,研究者向观察组患者及其家属发放吞咽功能训练指导手册,内容主要以图文并茂的形式简述各项训练内容。
1.2.2 吞咽电刺激治疗的实施 (1)仪器:采用美国Chattanooga公司生产的低频电Vitalstim吞咽治疗仪,治疗参数为双向方波,波宽为700 ms,固定频率范围在30~80 Hz,波幅为0~25 mA(±10%)。(2)方法:将通道1电极A沿正中线置于患者舌骨上方,B电极紧挨A电极下放置于甲状软骨上切迹上方,通道2电极C、D按前两个电极等距垂直排列,电极D位于或紧位于甲状上切迹上方水平。放置好电极后打开电源,同时缓慢增加两通道振幅,刺激强度以患者能忍受的最大刺激为标准。(3)干预时间: 1次/d,30 min/次,每周5次,共治疗1疗程(4周)。(4)干预人员:2名康复治疗医师负责吞咽电刺激治疗的实施。
1.2.3 吞咽功能训练的实施 (1)形式:采用一对一个性化指导的方式,前4周由研究者针对训练内容进行讲解、示范,并逐渐指导患者自我训练;后4周由研究对象进行自我训练,住院患者由研究小组成员每日监督并记录训练情况,出院患者由研究者以每周定期上门指导及电话随访的方式进行指导和监督,保证患者延续院内训练计划。(2)方法:包括唇部、下颌、面部、颊部、舌及软腭的运动训练。唇部运动训练:抿起嘴唇,说“嗯”;拢起嘴唇,说“乌”;说“衣”随即说“乌”;双唇紧压压舌板维持5 s后放松;双唇紧压压舌板,随即拉出压舌板;压舌板分别放嘴唇左右两边用力夹紧,随即拉出;将压舌板横放于两唇之间用力夹紧,在压舌板的两侧加阻力,维持25 s后放松;闭紧嘴唇后,发辅音“p、b”。下颌、面部及颊部运动训练:口张开至最大,维持5 s后放松;将下颌分别向左右两边移动,各维持5 s后放松;张开口说“呀”,动作要夸张,然后迅速合上;紧闭嘴唇鼓腮,维持5 s后放松,再将空气犹如漱口快捷地在左右面颊转移。舌及软腭的运动训练:舌尽量伸出口外,维持5 s后缩回放松;用舌尖舔唇一周;舌尽量贴近硬腭向后回缩口腔内,维持5 s后放松;张开口,舌尖抬起到门牙背面,维持5 s后放松;舌尖伸向左唇角,再转向右唇角,各维持5 s后放松;伸出舌用压舌板压向舌尖,让舌尖抗阻力维持5 s后放松;舌尖分别伸向左右唇角,抵抗压舌板阻力,各维持5秒后放松;发“t、d、ch、s、sh、k、g”音。以上动作每次训练各重复5~10次。(3)干预时间:在查阅相关文献和了解研究对象自身状况的基础上确定干预时间和频率,1次/d,每30 min/次,每周5次,共训练8周。第1~4周训练在吞咽电刺激治疗结束20 min后进行,第5~8周训练在饭后2 h后进行。(4)干预人员:研究者本人负责统筹安排整个干预方案的计划和实施,1名康复治疗医生负责研究对象的筛选和整个过程的操作指导监督。
1.3 评价方法
1.3.1 标准吞咽功能评价量表(standardized swallowing assessment,SSA)[9]该量表分为三个部分,第一部分是初步对患者的整体评价,包括意识水平、头与躯干的控制、唇闭合的控制、软腭运动、呼吸方式、喉功能以及是否存在咽反射及自主咳嗽,总分为8~23分;第二部分是通过让患者饮水约5 ml并重复3次,观察患者饮水后是否有口角流水、吞咽时是否有喉部的运动、是否重复吞咽,吞咽时有无喘鸣以及吞咽后喉功能情况,总分为5~11分;如果第二部分重复3次后≥2次吞咽正常,则开始进行第三部分评估。让患者饮水约60 ml,观察患者是否能全部完成,吞咽时有无咳嗽、喘鸣,吞咽后喉功能情况以及是否存在误吸,总分为5~12分。该量表的最低分为18分,最高分为46分,分数越高,表明吞咽功能越差。
1.3.2 洼田氏饮水试验[10]要求患者取坐位后,给予30 ml温开水,观察其饮水所需要时间和呛咳情况。该试验将吞咽功能分为5个等级:Ⅰ级表示在5 s内顺利地1次将水咽下且无呛咳;Ⅱ级表示能分2次以上无呛咳咽下或饮水时间超过5 s;Ⅲ级表示能1次咽下但有呛咳;Ⅳ级表示需分2次以上咽下且有呛咳;Ⅴ级表示频繁呛咳,不能全部咽下。疗效判断标准:痊愈,吞咽障碍症状消失,饮水试验评定为Ⅰ级;显效,吞咽障碍明显改善,饮水试验评定提高2级;有效,吞咽障碍改善,饮水试验评定提高1级;无效,吞咽障碍无改善。
由不直接参与干预实验的康复治疗医师于干预前、干预4周、干预8周后采用SSA量表、洼田氏饮水试验分别对研究对象的吞咽功能及治疗疗效进行评价。

2 结果
2.1 干预前后两组SSA评分比较 本研究结果显示,干预4周后,观察组与对照组SSA得分均低于干预前水平,且观察组SSA得分低于对照组,差异有统计学意义(P<0.05)。干预8周后,观察组与对照组SSA得分均低于干预4周后的得分,且观察组得分低于对照组,观察组疗效优于对照组,差异有统计学意义(P<0.05)。见表2。
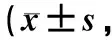
表2 干预前后两组SSA评分比较分)
注:F时间=762.290,P<0.01;F干预=5.478,P<0.05;F交互=16.267,P<0.01
2.2 干预前后两组洼田氏饮水试验分级比较 本研究结果显示,干预4周及8周后,观察组洼田氏饮水试验分级改善程度均优于对照组,差异有统计学意义(均P<0.05)。见表3。
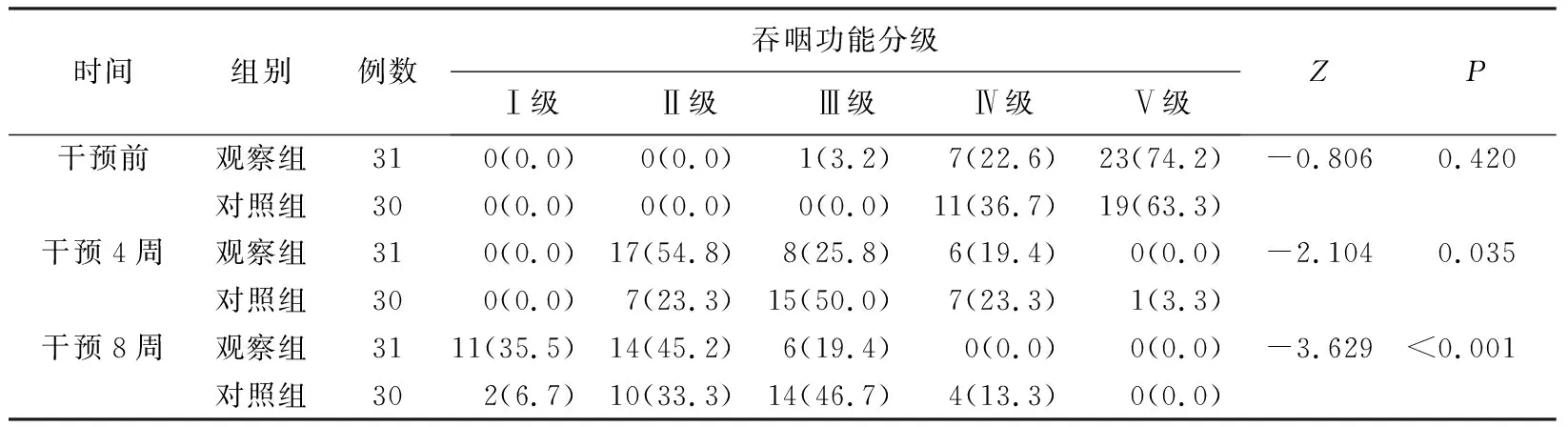
表3 干预前后两组洼田氏饮水试验分级比较[n(%)]
2.3 干预后两组吞咽功能改善总体疗效比较 干预8周后,观察组吞咽功能改善总体疗效优于对照组,差异有统计学意义(P<0.05)。见表4。
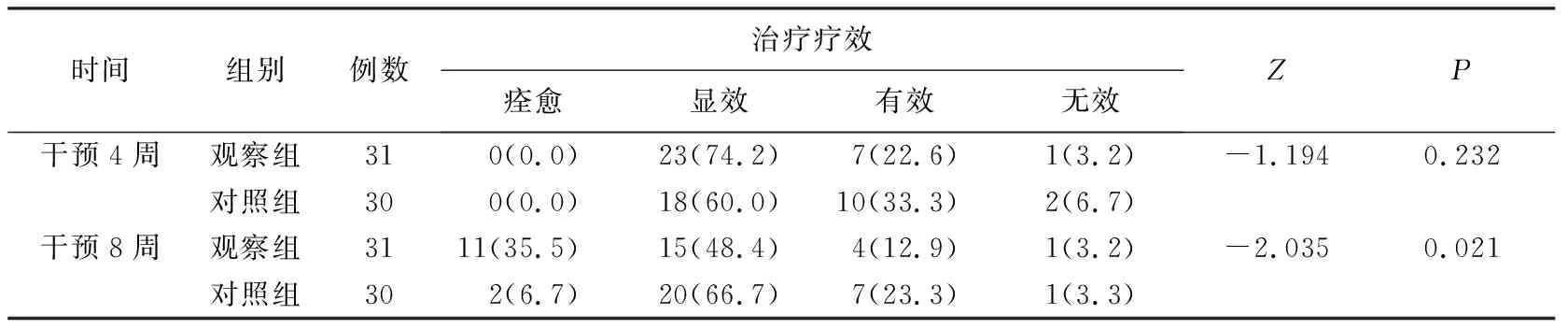
表4 干预后两组吞咽功能改善总体疗效比较[n(%)]
3 讨论
3.1 吞咽功能训练是改善老年脑卒中患者吞咽功能的有效方法 中枢神经系统具有一定的可塑性与修复能力,其主要机制为突触的调整与功能重组[11]。吞咽功能训练可提高中枢神经系统的兴奋性,通过向大脑不断输入刺激信号,促使相关的运动神经元和病变神经末梢形成新的传导通路,重新建立起运动反射弧,以促进患者吞咽功能的恢复[12]。本研究结果显示,干预4周后,观察组与对照组SSA得分均低于干预前水平,且观察组SSA得分显著低于对照组,观察组洼田氏饮水试验分级改善程度明显优于对照组(P<0.05)。这与郑婵娟等[13]和Gallas等[14]的研究结果一致,说明两种干预方法对改善吞咽功能均有效,但吞咽功能训练与电刺激治疗相结合的效果更好,其效果增加的机制可能为:吞咽电刺激治疗主要强化Ⅱ型吞咽肌纤维的募集,而吞咽功能训练可强化Ⅰ型吞咽肌纤维的募集,两种方法结合提高了吞咽肌肉运动的协调性[8];吞咽功能训练重复并加强了对运动神经元的刺激,使中枢神经最大程度的进行自身重组与修复[11]。此外,在干预8周后观察组与对照组SSA得分均低于干预4周后的得分,且观察组SSA得分低于对照组,观察组洼田氏饮水试验分级改善程度优于对照组(P<0.05)。这与Kang等[15]研究结果一致,提示在吞咽电刺激治疗疗程结束后,继续行吞咽功能训练可维持并进一步提高吞咽功能;而对照组未接受任何吞咽治疗,其SSA得分也有所下降,说明对照组患者吞咽功能为自然恢复的过程,但恢复过程缓慢,如果未积极进行功能训练,错过最佳恢复期,可能会影响最终的康复效果。
3.2 干预时间是影响吞咽功能训练效果的重要因素 目前针对吞咽功能训练的最佳持续时间和训练频率方面尚无统一标准,大多数研究干预周期为3~6周不等,干预频率为每周5~7次,每次20~30 min,均有效改善了患者的吞咽功能[16-18]。但在干预起始时间方面,多数学者认为吞咽障碍患者在生命体征平稳、意识清楚及病情稳定后应尽早进行科学和合理的康复训练。有研究[19]指出脑卒中患者在发病后3个月内为康复训练的最佳时机,吞咽功能训练开始时间越早,康复效果越好[20]。本研究结果显示,在干预4周后,尽管观察组洼田氏饮水试验分级改善程度优于对照组(P<0.05),但两组间疗效比较差异无统计学意义(P>0.05)。分析原因可能为4周干预时间较短,吞咽肌协调性恢复过程缓慢所致,说明与单纯的吞咽电刺激治疗相比,在较短干预周期内,吞咽功能训练与其相结合的干预方法可在一定程度上改善老年患者吞咽的功能,但不足以体现对吞咽障碍的康复治疗效果,吞咽功能训练可能需要足够的干预周期才能有效促进吞咽功能的康复。因此,今后研究可延长疗程、增加样本量后重新评定。在干预8周后,观察组疗效优于对照组(P<0.05),说明在吞咽电刺激疗程结束后,继续行吞咽功能训练可提高吞咽障碍的总体疗效。
4 小结
吞咽功能训练是改善吞咽功能的一种有效的康复方法,本研究通过对老年脑卒中吞咽障碍患者进行为期8周的吞咽功能训练发现,吞咽功能训练可有效改善老年脑卒中吞咽障碍患者的吞咽功能,且与吞咽电刺激治疗相结合的效果更好,在临床中值得普及应用。在吞咽电刺激治疗疗程结束后,继续行吞咽功能训练可巩固并提高吞咽障碍的治疗疗效。因此,未来可将其作为老年吞咽障碍患者出院后的延续性护理组成部分,对减少吞咽障碍患者并发症的发生,降低再入院率,提高其生活质量有重要意义。建议今后的研究可扩大样本量,加强随访工作,进一步明确干预时间与干预效果的关系,观察吞咽功能训练的长期效果。
