手术切除与TACE治疗肝细胞癌伴Ⅰ/Ⅱ型门静脉癌栓病人疗效比较
2018-12-21张学文戴朝六卜献民苏洋赵闯彭松林贾昌俊徐锋
张学文 戴朝六 卜献民 苏洋 赵闯 彭松林 贾昌俊 徐锋
肝细胞癌(以下简称肝癌)是世界上第六大恶性肿瘤,每年约有70万新发病例,其中一半以上在中国,在我国肝癌死亡率高居恶性肿瘤第三位[1]。肝癌容易侵犯门静脉并形成门静脉癌栓(portal vein tumor thrombus,PVTT),文献报道[2-3]其发生率为44%~62.2%。同时PVTT也被证实是影响肝癌预后的重要因素,若不进行干预,其中位生存期仅为2.7~4.0个月[3-5]。目前,国际上对于肝癌合并PVTT的治疗争议较大。欧美国家的肝癌指南以巴塞罗那肝癌分期(Barceloma Clinic Liver Cancer Staging,BCLC)为标准,将肝癌合并PVTT归为BCLC C期,推荐索拉菲尼药物治疗为此期病人唯一的治疗方式。而包括我国在内的东南亚国家对此存在不同意见,认为手术切除、经导管动脉化疗栓塞术(TACE)治疗、放疗以及多学科联合治疗可以获得更为满意的疗效[5]。但是由于循证医学证据的欠缺,现有的专家共识推荐意见循证级别还较低,并未能形成治疗指南。本文回顾性比较了手术切除与TACE治疗肝癌合并PVTT病人的预后差异,希望能为肝癌合并PVTT的治疗提供循证医学证据。
资料与方法
一、临床资料
选取我院肝胆脾外科和介入科2012年6月至2017年12月收治的58例肝癌合并 Ⅰ/Ⅱ型PVTT病人为研究对象,其中男性52例,女性6例,年龄范围为33~75岁,中位年龄55岁。PVTT Ⅰ型25例,PVTT Ⅱ型33例。根据病人治疗方式的不同将其分为两组,其中外科切除治疗组28例,TACE治疗组30例。两组术前的一般情况对比,两组在年龄、性别、肝功能状态、肿瘤大小等方面差异均无统计学意义(P>0.05),具有可比性(表1)。
纳入标准:①年龄在18~75岁之间;②肝脏增强CT、增强MRI及超声造影中至少有2种影像学检查诊断为肝癌伴PVTT;③PVTT分型(程式分型)为Ⅰ型或者Ⅱ型(图1~图2);④首次治疗的肝癌病人;⑤Child-Pugh评分A级或B级;⑥一般状态良好,无其他重要脏器功能不全。排除标准:①有肝癌手术治疗病史;②Child-Pugh评分C级;③有其他肿瘤病史或有肝癌远处转移者;④其他主要脏器严重损伤,不能耐受手术者;⑤肝静脉癌栓或胆管癌栓。
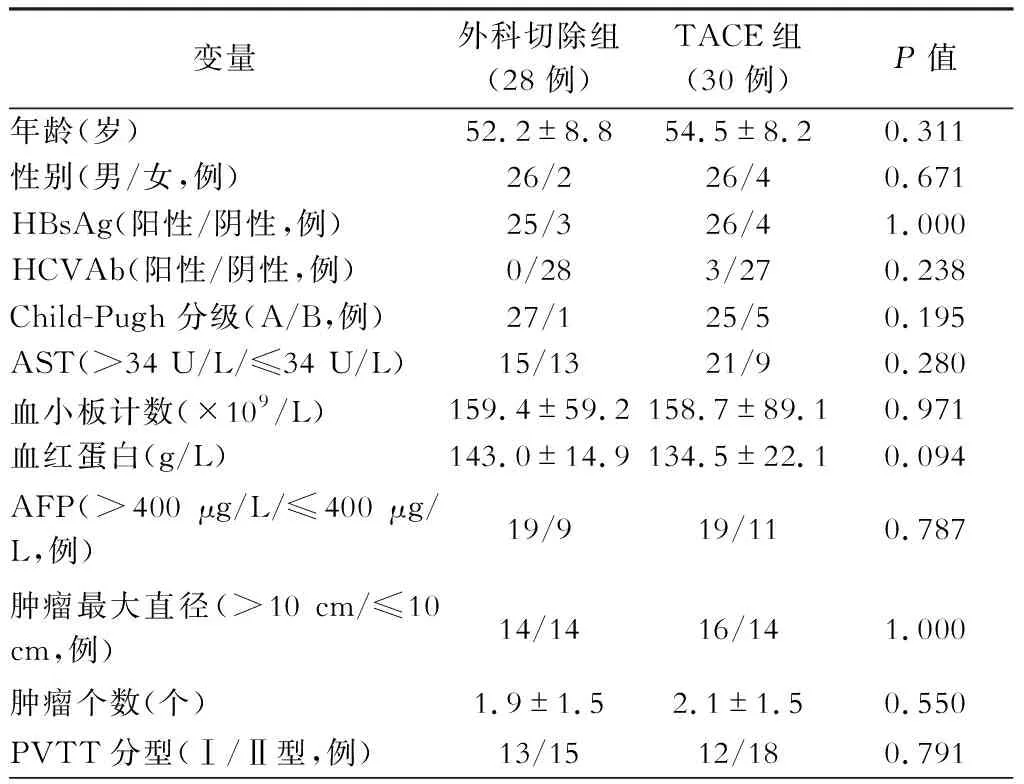
表1 术前的一般情况对比
注:AST.天冬氨酸转氨酶;AFP.甲胎蛋白
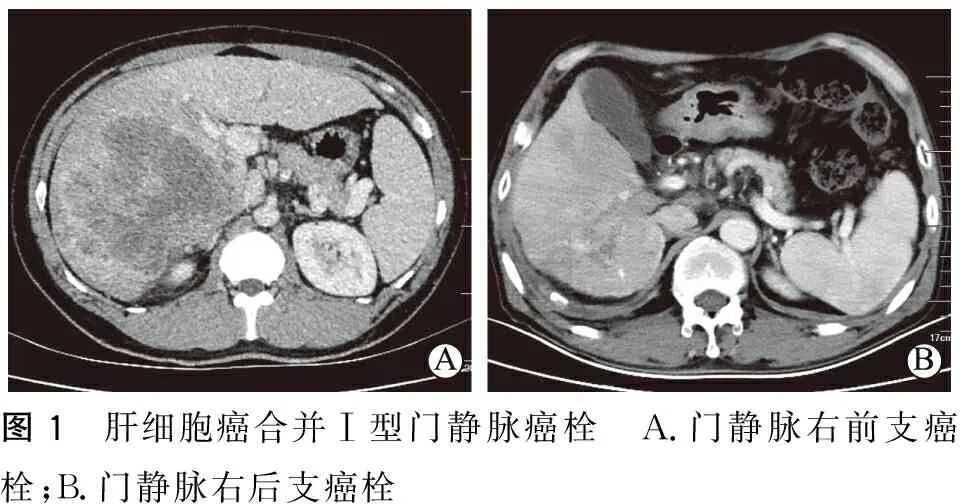
图1 肝细胞癌合并Ⅰ型门静脉癌栓 A.门静脉右前支癌栓;B.门静脉右后支癌栓
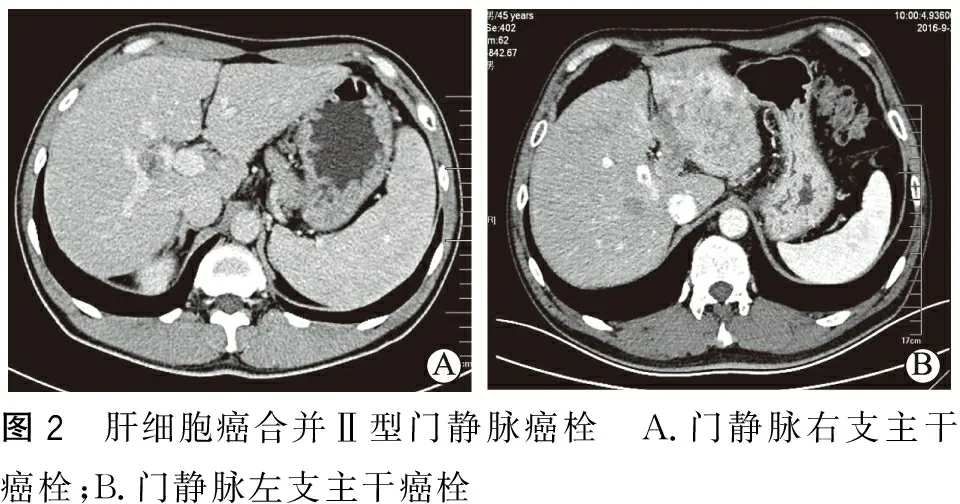
图2 肝细胞癌合并Ⅱ型门静脉癌栓 A.门静脉右支主干癌栓;B.门静脉左支主干癌栓
二、手术切除方法
病人常规进行术前充分评估,包括病人的一般身体状况,肝功能评估(Child-Pugh评分),吲哚菁绿15 min滞留试验(ICGR15),肝脏三维构建及体积测算等。术中取仰卧位,采用右侧肋缘下切口,逐层进入腹腔。首先,进行入腹探查,除外盆腔、腹膜转移。充分游离肝脏,借助术中超声或荧光现象技术,确定肿瘤的范围、位置、大小以及是否有血管侵犯情况,做出预切线,预先结扎或阻断荷瘤侧门静脉,行肝切除及门静脉切开取栓术或整块切除术。
三、TACE治疗方法
病人取仰卧位,右股动脉处皮下局部麻醉,应用seldinger技术穿刺右股动脉,成功后置入5F动脉短鞘。沿鞘送入5F cobra导管,将导管插入肠系膜上动脉间接门脉造影。将RH导管插入肝总动脉造影,再根据肿瘤的部位、大小及个数在肝动脉的不同位置注入化疗药。本院TACE使用的药物主要有洛铂、表柔比星、碘油和微球等。
四、术后随访
所有病人采用门诊、住院和电话随访的方式,术后1个月开始随访,此后每3个月随访一次。随访内容主要包括:肝脏增强CT和MRI、AFP、肝肾功能、凝血功能和血常规等。若发现肿瘤出现肝内转移或复发,会再次根据肿瘤大小、范围、肝功能状况和病人一般情况等,采取TACE治疗、手术切除、保守治疗等方式积极处理。外科手术切除组中:再次外科手术病人1例,术后行TACE病人8例。TACE治疗组中:病人行TACE次数1~12次不等,平均2.53次,TACE治疗后行外科手术治疗病人2例。本研究共58例病人,均完成随访,未出现失访。本项研究随访截止日期为2018年5月31日。
五、统计学处理
结 果
一、术后生存率
外科切除治疗组和TACE治疗组的中位生存期分别为13.0个月、6.4个月。切除治疗组的0.5、1、2、3年生存率分别为74.7%、54.1%、29.2%、14.6%,TACE治疗组0.5、1、2、3年生存率分别为53.3%、23.3%、13.3%、8.9%。外科切除治疗组的生存曲线明显好于TACE治疗组(图3)。 两组生存率差异有统计学意义(P=0.036)。
二、预后因素分析
单因素结果显示:天冬氨酸转氨酶(AST)>34 U/L、肿瘤直径>10 cm和肿瘤个数对长期生存有不利影响。经过多因素分析,AST>34 U/L和多个肿瘤是肝癌合并PVTT(Ⅰ或Ⅱ型)的独立影响因素(表2)。

图3 外科切除治疗与TACE治疗的生存率

表2 单因素及多因素回归分析结果(58例)
讨 论
PVTT是影响肝癌病人术后生存的一个重要因素[6]。PVTT可以导致肿瘤的内播散和加重门静脉高压,从而出现肝衰竭和致死性上消化道出血[7-8]。肝癌合并PVTT的治疗方式目前仍未达成一致,我国2016年版肝癌合并PVTT专家共识中指出:肝功能Child-Pugh A级、原发病灶可切除、PVTT Ⅰ及Ⅱ型、ECOG 评分0~1分病人首选手术治疗[5]。张修平等[9]报道了手术切除治疗PVTT的优点有:①降低病人肿瘤负荷;②降低门静脉压力,从而降低上消化道大出血的风险;③恢复门静脉血流,改善病人的肝功能状况;④延长部分PVTT病人的生存期;⑤提高生活质量。Xu等[6]回顾性研究了56例肝癌合并PVTT均行手术切除的病人,其中门静脉主干或门静脉左右支均有癌栓的病人16例,其1年生存率为31.5%;癌栓位于门静脉左支或右支的病人40例,其1、3、5年生存率分别为62.3%、16.1%、5.2%。Zheng等[10]回顾性研究了230例肝癌合并PVTT的病人,其中手术切除组96例,TACE治疗组134例,手术切除组1、3、5年生存率分别为86.5%、60.4%、33.3%,明显好于TACE治疗组的77.6%、47.8%和20.9%(P=0.021)。张东源等[11]回顾性报道了63例肝癌合并PVTT病人,其中单纯做手术切除的有12例,其中位生存期为10个月,其0.5、1、3、5年生存率分别为74%、37%、9%、0%;单纯行TACE治疗的病人19例,其中位生存期为6个月,其0.5、1、3、5年生存率分别为56%、12%、0%、0%(P<0.05)。Peng等[12]报道603例肝癌合并PVTT的病人,其中手术病人为201例,其1、3、5年生存率分别为42.0%、14.1%、11.1%;TACE治疗组病人共402例,其1、3、5年生存率分别为37.8%、7.3%和0.5%。以上文献表明,手术切除治疗肝癌合并PVTT的疗效明显好于TACE治疗。本研究切除治疗组的中位生存期为13.0个月,0.5、1、2、3年生存率分别为74.7%、54.1%、29.2%、14.6%;TACE治疗组的中位生存期为6.4个月,0.5、1、2、3年生存率分别为53.3%、23.3%、13.3%、8.9%,手术切除治疗效果优于TACE治疗(P=0.036)。结论与上述研究相符合。
多个肿瘤和AST>34 U/L是病人术后总体生存的独立影响因素。在术前影像学上提示两个及两个以上的肝脏肿瘤,即使局限于同一个叶上,也更可能出现微血管侵犯,是肝癌预后的独立危险因素[13]。在BCLC分期中,肝癌的个数也作为划分肝癌分期的标准之一。肝细胞中的AST主要存在于线粒体中,只有少量存在于细胞质中。当AST明显升高时,常标志着出现了严重肝细胞损伤,肝细胞线粒体受损,导致线粒体内的AST被释放入血。既往也有文献报道[14],AST>40 U/L是影响肝癌合并PVTT长期生存的不利因素。
索拉菲尼是一种口服的小分子多激酶抑制剂,既可通过抑制血管内皮生长因子受体和血小板源性生长因子受体阻断肿瘤血管生成,又可通过阻断Ralf/MEK/ERK信号转导通路直接抑制肿瘤细胞增殖,从而发挥双重抑制、多靶点阻断的抗肿瘤作用,口服索拉菲尼是BCLC推荐用于PVTT病人的唯一治疗方式[15-17]。SHARP采用随机、双盲的方式研究分析了602例欧美晚期肝癌病人,结果显示:索拉菲尼组(299例)的中位生存期为10.7个月,明显好于安慰剂组(303例)的中位生存期(7.9个月,P<0.001)[18]。Cheng等[19]报道了226例亚太晚期肝癌病人,结果显示:索拉菲尼组(150例)的中位生存期为6.5个月,明显好于安慰剂组(76例)的中位生存期(4.2个月,P=0.014)。Lee等[3]回顾性研究了172例肝癌合并PVTT的病人,其中手术切除组40例,TACE治疗组80例,索拉菲尼组52例,结果显示:手术切除的中位生存期为19.9个月,明显好于TACE治疗组的6.6个月和索拉菲尼组的6.2个月。由于目前对索拉菲尼的循证医学证据有限,而且该药物价格昂贵,临床推广比较困难,具体治疗效果还有待进一步研究。
我国90%以上肝癌病人存在乙型肝炎病毒(HBV)感染,肝癌的发生、发展与HBV密切相关,降低HBV载量对于防治肝癌尤为重要。肝细胞癌抗病毒治疗专家共识指出:HBV/丙型肝炎病毒(HCV)相关性HCC病人应用抗病毒治疗的总体目标是:在针对HCC的综合治疗基础上,通过抗病毒治疗将HBV/HCV的复制抑制至最低水平,旨在减少HCC的复发,减少HBV/HCV的再激活,控制疾病进展,改善生命质量,延长生存期[20]。骆乐等[21]报道了107例乙型肝炎相关性肝癌且术后发生肝内复发病人,其中抗病毒组(36例)中位生存期为24个月,1、2年生存率分别为79.21%、39.12%;而对照组(39例)中位生存时间仅为14个月,1、2年生存率分别为58.41%、15.71%(P<0.05)。有文献显示[22],肝细胞癌病人术前血清HBV-DNA的高水平载量将显著延长病人术后肝功能恢复时间,同时增加病人术后并发症发生风险。综上所述,抗病毒治疗对于乙型肝炎相关性肝癌的治疗尤为重要,本研究中心手术治疗病人也进行常规抗病毒治疗并进行监测HBV-DNA载量,但是由于本院介入科未监测HBV-DNA载量,所以本文未能对HBV-DNA载量进行研究。
本研究存在以下几点局限性:①这是回顾性研究,存在信息偏移;②由于TACE治疗组无法进行病理诊断,为了严格保证纳入标准的一致性,未纳入病理诊断为肝癌合并PVTT的病人,导致样本量较少;③本研究为单中心研究,结论可能不适用于个别医疗中心。
综上所述,对于肝癌合并PVTT(Ⅰ/Ⅱ型)的病人,手术治疗明显好于TACE治疗。多个肿瘤和AST>34 U/L是病人术后总体生存的独立影响因素,因此早期发现、早期诊断和早期治疗显得尤为重要,同时术前应该注意防治肝细胞损伤和改善肝功能。
