甲状腺旁入路气管食管瘘的外科治疗经验
2018-12-18李志刚李斌孙益峰华荣郭旭峰杨煜叶波
李志刚 李斌 孙益峰 华荣 郭旭峰 杨煜 叶波
气管食管瘘(tracheoesophageal fistula)是存在于气管和食管间的异常通道,可先天存在,也可后天形成。在后天获得性气管食管瘘中,经口气管插管或气管切开套管套囊诱发的气管食管瘘是最常见的病理类型,占比可高达59%[1]。疾病多因气管套管套囊压迫气管膜部缺血所致,如果同时有鼻饲管位于食管内,则会形成“三明治”样压迫,加重病变。
在插管相关气管食管瘘中,有59%~78%的患者合并气道狭窄[1],术中需同时进行气管节段切除重建或者需要气管造口或支架介入治疗;无气道狭窄的患者则仅需处理瘘管。在既往的手术推荐中,多笼统采用气管中线进路,将甲状腺和喉返神经向气管两侧分离,显露气管食管沟和气管食管瘘瘘管,并做对应处理[2]。由于气管食管瘘多伴有慢性炎症,周围组织界限不清,用传统正中进路处理起来出血较多,视野难于控制,神经损伤概率也高。近期作者团队借鉴颈段食管吻合进路,从甲状腺和左侧喉返神经外侧显露瘘管,可以有效避开既往气管食管瘘形成的炎症区域,快速直接地接近瘘管,手术快速便捷。
本文回顾了上海市胸科医院近期的3例此类手术,分享手术技术和早期结果。
患者资料
病例1男性,65岁,车祸颅脑外伤,气管切开后3个月发现气管食管瘘。上消化道内镜检查可见距门齿18 cm处前壁瘘口,直径约5 cm,无法经此瘘口窥见气管腔内。患者无气道狭窄。手术治疗经过:全身麻醉下单腔气管插管,患者取平卧位,肩背部垫高头后仰,头略偏向右侧。左侧胸锁乳突肌内侧缘切口,切开皮肤、皮下、颈阔肌,经胸锁乳突肌内侧缘显露肩胛舌骨肌并离断,经颈动脉鞘内侧、甲状腺左叶外侧显露颈段食管。小心离断左侧带状肌,显露甲状腺下极和胸腺上极,经此向下沿气管外侧定位左侧喉返神经,并套线标记、牵向内侧。首先,全程显露颈段食管后壁,向下游离至上纵膈,并将部分胸段食管牵引至颈部,然后在此处环周游离食管,并套带牵拉向外侧。此时,因为左喉返神经已经标记,右喉返神经走形在外侧,因此几乎没有损伤神经可能。套带完成后,沿套带处向上游离食管,可清晰显露并定位瘘管,随后直角钳环绕瘘管分离,并另外套带。此时颈段食管位于左颈外侧,瘘管被牵引至左侧离开气管后方,左侧喉返神经位于气管侧。此时食管、瘘管、气管的位置关系由“后-中-前”的垂直关系变为“左最外-左-中”的水平关系,操作便利性大大提高。选用钉高4.5的stapler直接缝合切断瘘管。食管侧间断肌层加固,气管侧则不需要。另外,再取左侧胸锁乳突肌胸骨部,以胸骨端为蒂,对食管修复面做环周包围加固;至此修补完成,颈部放置皮片引流。患者6天后造影确认修复完好后进流质饮食。患者术后无声嘶,恢复顺利(图1)。
病例2女性,55岁,先天性脑血管意外破裂,气管切开后气管食管瘘形成,患者有抑郁症和激素使用史。支气管镜和胃镜均证实距气管上段1 cm大小气管食管瘘。患者因一般情况差,先行胃造瘘引流,空肠造口营养支持3个月后,再回我院手术治疗。具体手术方式与病例1相同。患者术后恢复顺利,无残余瘘和声嘶。术后10天恢复经口进食并出院。
病例3男性,50岁,因突发脑血管意外急诊入当地医院抢救,并气管切开,3个月后出现气管狭窄,经多次介入消融治疗病情反复并加重,1个月前出现进食呛咳,外院诊断气管食管瘘并转入我院。患者经口呼吸,可平卧,但喘鸣音明显,鼻肠管营养。气管镜可见声门下气管狭窄,最窄处5 mm,并向上延伸至环状软骨下缘(Ⅱ型),经气管侧瘘口窥测不清。胃镜检查可见距门齿18 cm处瘘口,直径约8 mm。患者全身麻醉,5.5号气管插管通过狭窄,并在瘘口远端打气囊通气正常。取低位衣领切口,建立颈阔肌深面术野后,仍沿左侧胸锁乳突肌内侧缘探查食管气管瘘瘘管,过程顺利,并用stapler切除瘘管。然后转至颈正中进路,向两侧以此显露甲状软骨环状软骨前半周、颈段气管(下至瘘管下方2 cm),完全游离气管前间隙,切除环状软骨前弓(约2/5环周)、1~4气管环及对应软化狭窄气道。使用4-0 PDS连续缝合后壁,3-0微桥可吸收线间断缝合前壁,完成声门下喉气管吻合术。最后使用胸锁乳突肌间隔气管食管。术后常规颈部屈曲位皮肤限制缝合。患者术后恢复顺利,略有声嘶,但进水无呛咳;术后2周经口进食出院。
讨 论
插管后气管食管瘘是后天性气管食管瘘最常见的病因类型,在上海市胸科医院的获得性气管食管瘘中占到23%。而在西方报道中可高至50%以上[1]。目前关于插管后气管食管瘘的病因已经非常清楚,主要源于套囊压迫气管膜部缺血所致,尤其是合并食管内有鼻肠/鼻胃管的时候,套囊与硬质管道的双重压迫会形成“三明治”效应,造成之间的气管膜部和食管壁穿透,形成气管食管瘘。
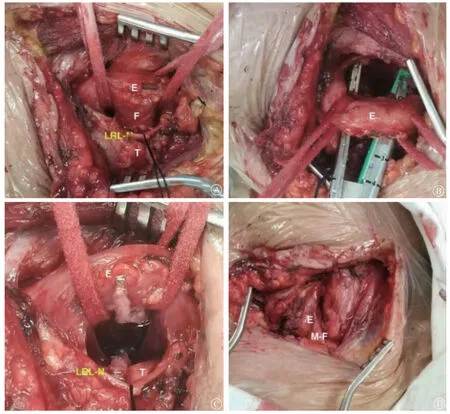
图1 经甲状腺外侧入路治疗气管食管瘘手术图片。A.显露瘘管和左侧喉返神经;B.使用直线侧侧切割缝合器离断瘘管;C.显示切割缝合后情况;D.胸锁乳突肌内侧缘分隔气管—食管切端。E表示食管,T表示气管,F表示瘘管,LRL-N表示左侧喉返神经,M-F表示肌瓣
插管后气管食管瘘鲜有自愈,因为在气管食管瘘诊断时,往往气管膜部和食管内膜已经完全融合,并形成连续黏膜。由于插管后气管食管瘘与套囊位置密切吻合,多位于气管中上段,所以盲目气道内介入治疗(支架)可能会造成气道的进一步损伤,并最终导致不得不行气管节段切除。因此,一旦获得确诊的气管食管瘘,应尽早行手术治疗。
插管后气管食管瘘主要分为合并和不合并气道狭窄两种类型[1]。合并气道狭窄的原因包括以下几种:①多数是因为气管切开损伤所致,切开时如果对软骨环破坏过大,加之此后气管食管瘘反复造口,会造成切开处气管狭窄,所以这种狭窄多位于瘘口近端。②由于气管套囊区的环周气管内膜下缺血,进而导致软骨破坏、塌陷、软化,并行程狭窄。这种狭窄多与瘘口区重合,位置偏低。③由于支架植入后,支架近端肉芽增生所致。
插管后气管食管瘘经典的手术入路就是颈正中入路,将甲状腺及喉返神经向两侧剥离,顺次显露气管前壁、侧壁、气管食管瘘管、食管,然后处理瘘管[1-4]。这种进路的优点是处理气道合并狭窄方便,可以同期行食管瘘口修补和气管狭窄切除。但也有缺点,主要体现在这个进路的气管两侧往往有炎症反应,尤其是以前反复气管切开的患者,对于瘘管清晰显露比较困哪,也容易造成喉返神经损伤,因为这个进路要经过两侧的喉返神经。
近期作者借鉴食管癌颈部吻合的经验,选择颈前旁路治疗插管后气管食管瘘,获得了非常满意的效果,尤其是针对没有合并气道狭窄的患者,这种手术进路方便快捷,手术并发症低,成功率高。其基本的手术思路是经左侧胸锁乳突肌前缘进路,直接显露颈动脉鞘内侧和颈段食管,通过对左侧喉返神经的解剖,对其进行准确定位和保护,然后沿无炎症干扰食管侧显露气管食管瘘瘘管,并用stapler机械切断吻合。整个过程都没有直接显露解剖气管,极大地降低了手术难度,并降低并发症的发生率。即便是有气管狭窄的患者,这种进路也可以非常容易地定位气管食管瘘,并做出处理,然后再行气管切除重建。
综上所述,颈前旁路是治疗插管后气管食管瘘的有效手术思路,值得推广。
