苯磺酸左旋氨氯地平不同给药时间治疗老年高血压患者餐后低血压的效果
2018-12-13刘学员
李 静 李 莉 李 勋 刘学员
(解放军第924医院干部病房,广西 桂林 541002)
餐后低血压(PPH)指进餐后2 h内收缩压较餐前下降超过20 mmHg;或餐前收缩压超过100 mmHg,餐后收缩压小于90 mmHg;或虽收缩压下降幅度未达上述标准,但出现心脑缺血的症状如:乏力、晕厥、心绞痛等〔1〕。PPH多见于老年人,在合并高血压的老年患者中尤甚。国内外资料显示:约70%的老年高血压患者合并PPH,且随着对PPH的重视,其临床检出率正逐年升高〔2,3〕。既往研究表明:PPH发生是心脑血管疾病和死亡的独立危险因素,其低血压导致的晕厥、跌倒增加了老年人心脑血管事件的发生,进而导致死亡〔4,5〕。然而高血压合并PPH增加了高血压治疗的难度,一方面:高血压患者将从降压治疗中获得减轻靶器官损害的收益,但降压治疗导致的血压下降则会加重PPH。如何均衡高血压所致的靶器官损伤及低血压所致的器官灌注不足是目前老年高血压合并PPH治疗中面临的巨大挑战。本文分析苯磺酸左旋氨氯地平不同给药时间对老年高血压患者PPH的疗效。
1 资料和方法
1.1研究对象 2013年2月至2016年2月解放军第924医院干部病房就诊并符合以下要求的高血压患者:(1)根据中国高血压防治指南中标准诊断为高血压〔6〕;(2)年龄≥65岁。(3)餐后2 h内收缩压较餐前下降超过20 mmHg;或餐前收缩压超过100 mmHg,餐后收缩压小于90 mmHg;排除标准:(1)各类继发性高血压,如:肾源性高血压、原发性醛固酮增多症、嗜铬细胞瘤等;(2)合并严重心、脑、肝、肾疾病和控制不佳的糖尿病;(3)近半年内有心肌梗死和脑卒中病史者;(4)苯磺酸左旋氨氯地平过敏或耐受性不佳患者;(5)理解能力差、语言交流不畅、配合情况差的患者。患者均签署知情同意书,符合医学伦理学规定。
1.2研究方法 患者按随机数表法分为对照组和治疗组,每组100例。经过14 d安慰剂洗脱后入组治疗,患者均予以苯磺酸左旋氨氯地平〔施慧达药业集团(吉林)有限公司〕5 mg,1次/d口服治疗,对照组于晨起7∶00立即服药,治疗组在早餐完成2 h后(10∶00)服药,持续治疗8 w。入选患者于筛选日和治疗8 w后复诊日入院治疗:(1)进食标准餐,且固定用餐时间:早餐7∶30、中餐12∶00、晚餐18∶00,并于15 min内完成用餐。使用北京世纪今科MIC-12H十二导动态心电血压仪,对患者进行24 h血压监测,检测3餐进餐前15 min,进餐时,餐后2 h内血压,其中餐后2 h内血压设定为每隔15 min检测一次。进餐前15 min和进餐时血压的平均值为餐前血压,以餐后2 h内测定血压最低值作为餐后血压值。其余时间白昼每30 min自动测压一次,夜昼每60 min测压一次。白昼时间设定为6∶00~22∶00,夜昼时间设定为22∶00至次日晨6∶00。
1.3观察指标 比较两组治疗前后24 h平均收缩压、24 h平均舒张压、餐后血压下降值的变化情况。比较治疗前后PPH发生情况及治疗效果。疗效判定为:餐后2 h内收缩压(或舒张压)下降较餐前≤20 mmHg;或者,餐前收缩压≥100 mmHg,餐后收缩压≥90 mmHg,认为有效〔7〕。其中有效率=好转人数/发病人数,新增发病率=新增发病人数/(组例数-发病人数),总体有效率=(好转人数-新发病人数)/组例数。记录两组治疗过程中不良反应发生情况及血脂、血糖、肝肾功能变化情况。若实验过程中出现严重并发症如脑卒中、心肌梗死等,则予以相应治疗,并退出研究。
1.4统计学方法 采用SPSS13.0软件进行t检验、χ2检验和多变量Logistic回归(Enter法)分析。
2 结 果
2.1入组情况 符合纳入标准257例,其中对照组120例,治疗组137例。24例治疗过程中出现脑卒中、心肌梗死等严重心脑血管意外而退出研究,其中对照组17例,治疗组7例。两组严重心脑血管意外发生情况差异有统计学意义(14.2%vs 5.1%,P=0.013)。未按要求服药退出研究33例,其中对照组3例,治疗组30例,两组差异有统计学意义(2.5%vs 21.9%,P<0.05)。
2.2两组一般情况比较 两组年龄、性别、入院时24 h平均收缩压、平均舒张压、餐后血压下降值、高血压病程、合并血脂异常、糖尿病差异无统计学意义(P>0.05),见表1。
2.3两组治疗前后血压的变化 两组治疗前24 h平均收缩压、平均舒张压、三餐后血压下降幅度无显著差异(P>0.05)。治疗8 w后24 h平均收缩压、24 h平均舒张压、餐后血压下降幅度较治疗前均显著下降(P<0.05)。治疗8 w后,治疗组早餐后血压下降幅度明显低于对照组(P<0.05);中餐及晚餐后血压下降幅度两组无统计学差异(P>0.05),见表2。
2.4两组治疗前后PPH发生比较 200例合并PPH的老年高血压患者中,133例(66.5%)PPH发生于早餐后,38例(19.0%)发生于中餐后,29例(14.5%)发生于晚餐后;两组治疗前,无论是早餐、中餐抑或是晚餐PPH发生比例差异无统计学意义(P>0.05)。8 w治疗后,治疗组早餐PPH好转率明显高于对照组(P<0.05),且早餐PPH新增发病率明显低于对照组(P<0.05)。两组中餐和晚餐PPH均有所好转,但无统计学差异(P>0.05)。见表3。对照组治疗后总体有效率(18.0%)明显低于治疗组(35.0%,P<0.05)。
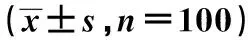
表1 两组治疗前一般情况比较

表2 两组治疗前后血压的变化
与治疗前比较:1)P<0.05;与对照组比较:2)P<0.05

表3 两组治疗前后PPH发生情况〔n(%),n=100〕
与对照组比较:1)P<0.05
2.5两组不良反应情况 两组治疗前后血糖、血脂、肝、肾功能无显著改变。对照组3例疲乏无力,治疗组3例头痛,未予以特殊处理,可自行缓解。
2.6PPH治疗效果的相关因素分析 以PPH治疗有效率作为因变量,将影响疗效的可能因素如年龄、性别、不同给药时间、入院时平均收缩压、入院时平均舒张压、入院时餐后血压下降幅度等作为自变量,用Logistic回归模型(Enter法)进行分析,结果显示:年龄、不同给药时间、入院时餐后血压下降幅度与PPH治疗效果显著相关(P<0.05),见表4。

表4 影响PPH治疗效果的多变量因素分析
3 讨 论
现已证实:PPH是老年人心脑血管事件及全因死亡的独立预测因素〔5〕。Aronow等〔8〕对499例平均年龄80岁的家庭护理患者长达29个月随访研究发现:PPH与晕厥、跌倒、新发心脑血管事件及总病死率密切相关。Aronow等〔8〕研究也发现:未患有PPH的老人死亡率为98.5/1 000人年,而患有PPH老人的死亡率约145/1 000人年;且餐后血压下降的幅度与病死率正相关。本研究亦发现:老年高血压合并PPH患者易发生脑卒中、心肌梗死等严重心脑血管意外。
目前研究表明,老年高血压患者出现PPH主要与以下因素有关:①外周血管阻力下降:进食时,机体迷走神经兴奋,内脏血流量增加,当外周血管阻力和心率未能相应增加时,则会发生PPH〔9〕。②压力感受器敏感性降低:餐后内脏血流量的增加,导致回心血量和心排血量的降低,从而造成一过性餐后血压下降。此时机体首先启动压力反射进行调节,增加心率,加强血管收缩。然而衰老和高血压使患者压力感受器敏感性降低,对餐后血压的下降不能做出及时的反应,从而导致PPH〔10〕。③交感神经功能代偿不全:正常人交感神经系统于餐后活动性增加,而PPH患者交感神经活动在休息情况下已接近最高水平,进餐后反而活动性不足,对增加的餐后内脏血流量未能及时做出相应的代偿反应〔11〕。④体液机制:胰岛素、胰高血糖素肽-1等也可能参与PPH发生〔12,13〕。服用苯磺酸左旋氨氯地平由于可降低血胰岛素水平从而减少胰岛素受体和胰岛素样生长因子-Ⅰ受体,因而有可能减少PPH发生。
本研究发现:早餐2 h后(即早餐和中餐间)服用苯磺酸左旋氨氯地平能更好地改善老年高血压患者PPH发生情况。本研究与既往文献报道相符〔4,14〕。既往研究表明:老年患者较高的早餐PPH检出率主要考虑与血压的昼夜节律性有关〔15〕。人体24 h血压变化,具有2个高峰,上午6∶00~10∶00,下午16∶00~20∶00,老年人早餐前已达到或接近峰值,进餐后便出现起血压下降〔3〕。如果按照“起床服用降压药物”习惯,进食早餐引起的降压效应与药物的效应叠加在一起,则有可能使血压降得更低,甚至会加重PPH。而老年PPH患者多于进餐后15~30 min血压开始下降,30~80 min达到最低,持续30~120 min〔14〕,餐后2 h后服用降压药,一方面能避开血压节律所致的血压下降,另一方面亦可避开进食所引起的血压下降,故可取得更好的效果。提高高血压患者的用药依从性是采用餐后2 h后服药取得疗效的前提保障。
综上,老年高血压患者合并PPH,改变用药时间对疗效改善作用有限。对于年纪较轻、入院时餐后血压下降幅度较少的老年高血压患者易于从早餐2 h后服用苯磺酸左旋氨氯地平中取得疗效。对于年纪较大、入院时餐后血压下降幅度较大的老年高血压患者,单独予以早餐2 h后服用苯磺酸左旋氨氯地平疗效有限,应早期联合其他药物如阿卡波糖、古尔胶等。
