孕早期(8-14周)空腹血浆葡萄糖、体质指数、糖化血红蛋白以及血脂对妊娠期糖尿病预测的临床意义
2018-11-28费晓萍祝亚平沈建芳李晨波李文娟
费晓萍,祝亚平,沈建芳,刘 丽,王 琴,李晨波,李文娟
(1.昆山市第一人民医院 妇产科,江苏 昆山215300;2.上海市第一人民医院 妇产科,上海200000)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期间发生或首次发现的任何程度的糖耐量异常,是一种常见的妊娠期并发症。目前,随着生活方式的改善GDM 的患病率逐年增加,据报道,美国的GDM发病率高达14%,在我国妊娠期糖尿病的发病率已达17.5%[1]。GDM的危害不仅易造成胎儿流产,早产,胎儿畸形,巨大儿,也增加孕妇妊娠期高血压,感染及剖宫产的风险,而且其将来不管是母亲还是子女发展为代谢性疾病及心脑血管疾病的风险将显著增加[2]。如何早期预测GDM,及早对GDM进行预防和干预有着极为重要的意义。本研究探讨GDM孕妇孕早期的相关指标和危险因素,以便早期干预,减少危害。现报道如下:
1 资料与方法
1.1一般资料
选取2016年1月至2016年12月在昆山市第一人民医院建卡,规律产检且最终确诊为妊娠期糖尿病的孕妇78例,同时随机选取同期建卡并产检的同孕周范围的正常孕妇75例作为对照组。妊娠期糖尿病组孕妇年龄21-41岁,平均年龄29.250±3.809岁,初产妇42例,经产妇36例。正常妊娠组孕妇年龄20-39岁,平均年龄28.160±4.365岁,初产妇45例,经产妇30例。两组在平均年龄、孕次、产次等比较无显著差异(P>0.05),具有可比性。排除多胎妊娠,孕前有1型或2型糖尿病,妊娠期高血压疾病、甲状腺功能异常及其他心、肝、肾等脏器疾病者。
1.2方法
所有孕妇的一般临床资料均来源于苏州市围产保健系统,全部妊娠8-14周的妇女来我院首次产检时测量孕妇的身高、体重计算体质指数(BMI),采集其清晨空腹12小时以上的静脉血,用罗氏ModularP800生化分析仪测定并详细记录空腹血浆葡萄糖(FPG)、血清总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)等数值,用全自动糖化分析仪测定孕妇糖化血红蛋白(HbA1c)并详细记录。观察两组间的差异。
1.3诊断标准
妊娠期糖尿病诊断标准[3],根据我国2014年GDM诊断标准,妊娠24-28周75 g OGTT,如达到或超过下列至少1项指标即诊断为GDM:空腹血糖5.1 mmol/L,1 h血糖10.0 mmol/L和2 h血糖8.5 mmol/l。如早孕期间空腹血糖》7.0 mmol/L或2 h血糖》11.1 mmol/L则直接诊断为糖尿病合并妊娠,未纳入糖尿病组。
1.4统计学处理
应用统计学软件 SPSS 20.0分析数据,计量资料以均数±标准差(x—±s)表示,组间比较采用t检验。进一步将有意义的项目进行Logistic回归分析,通过受试者工作曲线分析FPG、BMI、HbA1c、血脂等对妊娠期糖尿病的预测价值,以P<0.05为差异有统计学意义,P<0.01为具有高度统计学意义。
2 结果
2.1两组孕妇妊娠早期(8-14周)FPG、BMI、HbA1c的比较
两组孕妇年龄的t值1.634,P=0.104,具有可比性,GDM组孕妇孕早期FPG、BMI、HbA1c均高于正常组,两组相比,差异有统计学意义(P<0.05),见表1。
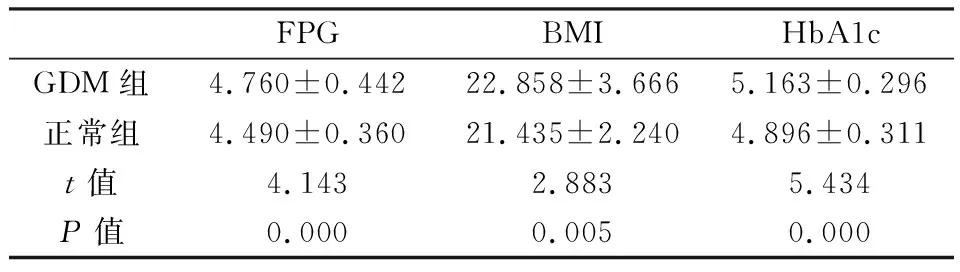
表1 两组孕妇FPG、BMI、HbA1c的比较
注:GDM:妊娠期糖尿病;FPG 空腹血浆葡萄糖;BMI:体质指数;HbA1c:糖化血红蛋白
2.2两组孕妇妊娠早期(8-14周)血脂水平比较(mmol/L)
GDM组孕妇孕早期(8-14周)TC、TG、LDL、ApoB均高于正常组,两组相比,差异有统计学意义(P<0.05),GDM组HDL低于正常值,两组相比,差异有统计学意义(P<0.05),见表2。

表2 两组孕妇妊娠早期(8-14周)血脂水平比较(mmol/L)
注:GDM:妊娠期糖尿病; TC:总胆固醇;TG:三酰甘油;HDL:高密度脂蛋白;LDL:低密度脂蛋白;ApoA1 载脂蛋白A1;ApoB 载脂蛋白B
2.3进一步将有高度统计学意义(P<0.01)的检测指标进行ROC曲线分析
用ROC曲线得到的FPG预测GDM的曲线下面积为0.672,(95%的CI 0.587-0.757),P=0.000;BMI预测GDM的曲线下面积为0.609,(95%的CI 0.520-0.698),P=0.020; TC预测GDM的曲线下面积为0.584,95%的(CI 0.493-0.674),P=0.073;TG预测GDM的曲线下面积为0.672,(95%的CI 0.586-0.757),P=0.000; LDL预测GDM的曲线下面积为0.623,(95%的CI 0.535-0.711),P=0.009;ApoB预测GDM的曲线下面积为0.670,(95%的CI 0.585-0.754),P=0.000;HbA1c预测GDM的曲线下面积为0.729,(95%的CI 0.650-0.808),P=0.000;见图1。

图1 FPG、BMI、TG、LDL、ApoB、HbA1c用于GDM诊断的ROC曲线
3 讨论
3.1随着生活水平的提高,GDM的发病率逐渐增高,而其持续增长的流行病学趋势已成为严重的公共卫生问题。目前为止国内外筛查GDM的时机多在用24-28周行75g OGTT实验,对诊断GDM的孕妇进行饮食、运动,甚至胰岛素干预,以降低其不良的妊娠结局和并发症;但此时诊断及治疗已至中晚孕期。如何能在孕早期寻找并识别更多的预测指标,提早诊断疾病并及时进行干预,具有有重要的临床意义。
近年的研究发现体质指数、空腹血糖、糖化血红蛋白、脂肪因子等与GDM的发病之间存在相关性[4-6]。妊娠早期,随着孕周的增加,胎儿对营养物质需求逐渐增加,通过胎盘从母体获取的葡萄糖是其能量的主要来源,孕妇血浆的葡萄糖随妊娠的进展而降低,空腹血糖约降低10%,而至孕中晚期,孕妇体内拮抗胰岛素样物质增多,胰岛素的敏感性随孕周下降,如妊娠期不能代偿则使血糖增高,出现GDM。孕早期空腹血糖检测方法简便、易行,孕早期空腹血糖越高,日后代偿能力越差,患GDM的可能性越大。BMI是评估机体脂肪分布及体制质量是否超标的重要指标,BMI越大内脏脂肪越多,单位面积脂肪细胞上胰岛受数目体相对减少,对胰岛素敏感性下降,如妊娠期不能代偿就会导致血糖升高致糖代谢紊乱。而HbA1c是葡萄糖与血红蛋白结合后形成的产物,其形成是一个缓慢、连续不可逆的非酶促反应,不受运动或事物的控制,稳定性好,可以反映过去3月的平均血糖水平。
本研究分别收集了在我院建卡并正规产检的GDM孕妇及正常孕妇,分析两组间在孕早期的FPG、BMI、HbA1c、血脂等检测指标,发现GDM组孕早期FPG、BMI、HbA1c均高于正常组。王晨等[7]研究报道认为GDM的发生风险随着早孕期空腹血浆葡萄糖水平的升高而增加,特别是孕前具有GDM危险因素的,而且FPG可作为GDM的独立预测因子。Fong等[8]也曾进行了一项运用HbA1c早期预测GDM的回顾性队列研究,认为HbA1c可以作为GDM的早期预测因子之一。而芩立微等研究也认为高FPG、BMI、HbA1c与GDM的发生具有密切的相关性[9]。
妊娠期的血脂水平会随着孕龄的增长而逐渐增高,至孕晚期时达到高峰;在一定范围内的血脂水平增高有利于给胎儿提供正常发育的能量,且为妊娠、分娩及产后的哺乳储备能量,是一种正常的生理现象。而GDM人群由于体内炎症因子、脂肪因子等作用造成了血管内皮功能紊乱,胰岛素对脂肪酸的作用减弱,导致了糖代谢异常,体内脂质代谢也呈现不同程度的改变。研究已证实[10]GDM患者多伴有脂类代谢异常。Klop B等[11]研究表明,GDM孕妇孕早期的血脂代谢有改变,包括TC、TG、LDL水平的升高和HDL水平的降低。本研究结果也显示,GDM组孕妇孕早期的TC、TG、LDL等明显高于正常组,GDM组孕妇孕早期的HDL低于正常组,差异有统计学意义。特别是TG高是GDM的显著临床特征。更有荟萃表明在整个孕期,GDM孕妇的TG水平都高于正常孕妇。
3.2妊娠孕早期多项检测指标与GDM的发生均有一定的相关性,然而各项研究报道的预测价值及准确性不一。统计学中ROC曲线下面积(AUC)是诊断性试验准确性的关键指标。AUC大于0.5的情况下,越接近1诊断效果越好,临床预测准确性越高。将本研究数据进行logistic回归,将具有高度统计学意义(P<0.01)的检测指标通过ROC曲线结果表明,孕早期FPG、BMI、TG、LDL、ApoB、HbA1c的AUC分别为0.672、0.609, 0.672, 0.623, 0.670, 0.729,说明上述几项对妊娠期糖尿病的均有一定的预测作用。其中AUC越大,其预测的准确性越大,统计学认为,当AUC >0.7时具有统计学意义。本研究中HbA1c的曲线下面积在0.729,当其最佳界值在5.05%时,其灵敏度71.8%,特异性66.7%,对GDM的预测有很大的意义。早在2001年Agarwal等[12]已有报道当HbA1c界值为5.0%时的灵敏度可达92.1%,阴性预测值为86.9%。本研究在灵敏度和特异性上逊于上述报道,可能与地域差异、研究的样本量等有关。作为GDM的预测指标,虽然合理的HbA1c诊断界点尚缺乏统一的标准,但其可以作为GDM的重要预测指标之一。其他指标AUC在0.609-0.672之间,单独应用这些指标虽有一定作用,但其准确性可能还有局限;如果能够联合使用,应该可以提高GDM的预测准确性。已有赵明、李光辉等[6]认为孕早期的实验室指标包括血脂,联合孕妇的临床指标(BMI、年龄等)对妊娠期糖尿病的预测能力比单纯使用FPG、血脂指标可以将AUC提高,且敏感度和特异性也得到了上升。
GDM在我国目前的发病率持续上升,其孕期母婴并发症多,且GDM孕妇远期的代谢性疾病及心血管疾病风险也增加,如何在孕早期通过相关指标尽早识别GDM,及时进行干预,改善母儿的预后有重要意义。对孕早期的相关指标的预测意义仍需要开展多中心大样本前瞻性随机对照研究,为其提供切实可靠的依据。
