结肠气囊肿症MSCT征象
2018-11-06王礼同薛贞龙
王礼同,薛贞龙,王 苇
(扬州大学附属医院 扬州市第一人民医院放射科,江苏 扬州 225001)
肠气囊肿症是一种与多种疾病相关的少见消化道疾病[1],以肠壁黏膜下和/或浆膜下出现单个或多个充满气体的囊状气体影为特征,又称肠壁囊样积气症、囊性淋巴积气症等;如仅发生于结肠,称为结肠气囊肿症。肠气囊肿症患者常无症状,临床无特异性表现,易被漏诊或误诊,腹部X线造影、CT及结肠镜是其主要检查方法。本研究回顾性分析7例结肠气囊肿症患者的CT征象,分析其CT表现特点,旨在提高对本病的认识。
1 资料与方法
1.1一般资料 收集2009年10月—2017年10月我院临床诊断的7例结肠气囊肿症患者,男5例,女2例,年龄51~72岁,平均(62.7±5.0)岁,病程10天~2个月;临床表现为腹痛4例,大便隐血2例,腹胀、黏液血便、大便性状改变1例;4例伴胃及十二指肠溃疡,1例伴肺结核、慢性支气管炎,1例伴食管炎、慢性胃炎并局部糜烂,1例伴克罗恩病。7例患者中,5例接受CT平扫+增强扫描,2例仅接受CT增强扫描。
1.2仪器与方法 采用Siemens Somatom Definition AS+ 128层螺旋CT、Toshiba Aquilion 64层螺旋CT机。扫描范围从膈顶至耻骨联合下缘,深吸气后屏气扫描。扫描参数:管电压120 kV,管电流250~280 mA,螺距0.6,层厚、层间距均为8 mm,以软组织窗标准算法重建,重建层厚、层间距为2 mm。增强扫描对比剂为碘佛醇(320 mgI/ml),以高压注射器经肘前静脉团注对比剂,流率3.0~3.5 ml/s,于注射开始后25~30 s行动脉期扫描,65~80 s行门静脉期扫描。
1.3图像分析 将增强扫描门静脉期重建薄层图像传输至syngo MMWP后处理工作站进行MPR。由2名有15年及以上工作经验的影像学医师独立阅片,意见不统一时经协商达成一致。采用大窗宽、小窗位的气腹窗或肺窗观察病变,观察项目主要包括病变累及肠段的范围、部位、数量、形态、大小、密度、腹腔有无游离气体等,并与结肠镜结果对照。
1.4CT分型标准 根据病变在肠壁的分布不同,将结肠气囊肿症分为3型:浆膜下型,CT表现为气囊肿位于浆膜下,呈多发小囊状、簇状或条状气体影,可散在或融合分布,张力较小,累及肠段较短,在张力的作用下囊壁菲薄,易合并破裂,气体外溢,形成游离气腹,多位于相邻肠系膜面;黏膜下型,CT表现为气囊肿位于黏膜下,向肠腔内突出,呈多个大小不等的囊状气体影,张力较大,可呈簇状、串珠状或葡萄状融合分布,边缘呈花边样改变,受累肠管往往明显扩张;混合型,同时具有浆膜下型及黏膜下型气囊肿的影像学表现,往往累及多层肠壁及多个肠段。
2 结果
7例结肠气囊肿症,均为多节段肠管受累,呈跳跃式。浆膜下型2例,其中1例累及结肠肝曲及脾曲,1例累及回盲部、升结肠、结肠肝曲、横结肠;CT表现为病变肠管出现肠壁分离,肠壁浆膜下多发、大小不等的小囊状、簇状或条状囊样低密度气体影。混合型5例,其中3例累及结肠肝曲、横结肠、结肠脾曲,1例累及结肠脾曲、乙状结肠,1例累及回盲部、升结肠、结肠肝曲、脾曲、乙状结肠;气囊肿位于浆膜下和黏膜下,CT表现为病变肠管出现肠壁分离,肠壁浆膜下和/或黏膜下多发、大小不等的小囊状、簇状或条状、葡萄状或串珠状囊样低密度气体影(图1、2)。3例(浆膜下型1例,混合型2例)位于浆膜下的气囊肿破裂,形成气腹,相邻肠系膜面见多发点状游离气体影(图1、2)。增强扫描示病变均无强化,腹腔游离气体影可随时间变化而改变位置。
7例结肠气囊肿症患者中,2例浆膜下型结肠镜未见异常;5例混合型结肠镜见肠壁黏膜下多个大小不等的球形或半球形囊性隆起,表面黏膜完整,光滑清晰,囊壁薄,呈透明或半透明状,直径数毫米至数厘米不等,周围黏膜正常(图1E、1F)。
3 讨论
肠气囊肿症是比较少见的胃肠道疾病,其发病原因及发病机制尚不清楚,存在机械梗阻学说、肺源性学说、营养失调与化学反应学说及细菌学说等,各种机制最终导致肠黏膜出现微细破损,气体或产气细菌进入淋巴间隙,进而形成气囊肿[2-3]。目前多认为产气性非致病菌及机械梗阻是本病的主要致病原因[4]。肠气囊肿症可累及从食管至直肠的全部或部分胃肠道,主要发生于小肠和结肠。结肠气囊肿症多位于肠壁浆膜下和/或黏膜下,呈线性隆起或多发、大小不等的圆形或类圆形充满气体的含气囊肿,可密集分布,聚集成团,亦可散在分布,直径数毫米至数厘米,囊壁薄,囊内表面衬以单层扁平或立方形上皮[5]。本病可发生于任何年龄阶段,以30~60岁较多见,一般不引起任何特殊症状[6],但约85%患者伴有其他疾病[7],如肺结核、慢性支气管炎、胃及十二指肠溃疡、食管炎、慢性胃炎、克罗恩病等,其症状主要为伴发疾病的表现,如腹痛、腹胀、大便隐血、黏液血便、大便性状改变等,本组病例的并发疾病及临床表现与之相似。
结肠气囊肿症发病率较低,且缺乏特异性临床症状,加之临床医师对本病缺乏足够的了解和认识,故易漏诊或误诊。该病诊断主要依赖腹部X平片、X线造影、CT扫描等影像学检查和结肠镜检查。结肠镜无法显示浆膜下型气囊肿;X平片对无游离气体存在的单纯结肠气囊肿症诊断十分困难;气钡双重对比造影对本病的诊断有重要辅助作用,可显示病变及范围,对黏膜下型的气囊肿显示较好,但无法显示浆膜下型的气囊肿,不能全面评估病变。MSCT联合MPR技术是目前诊断结肠气囊肿症的常用影像学检查方法,其敏感度高,可鉴别气体是位于肠壁内还是肠腔内,且通过测量CT值可区分气体与脂肪组织。但是,由于病变以气体为主,在常规窗宽窗位下CT很难区分病变内气体、肠腔内气体、腹腔游离气体及脂肪,故需采用大窗宽、小窗位的气腹窗或肺窗,才能更加清晰地显示病变。
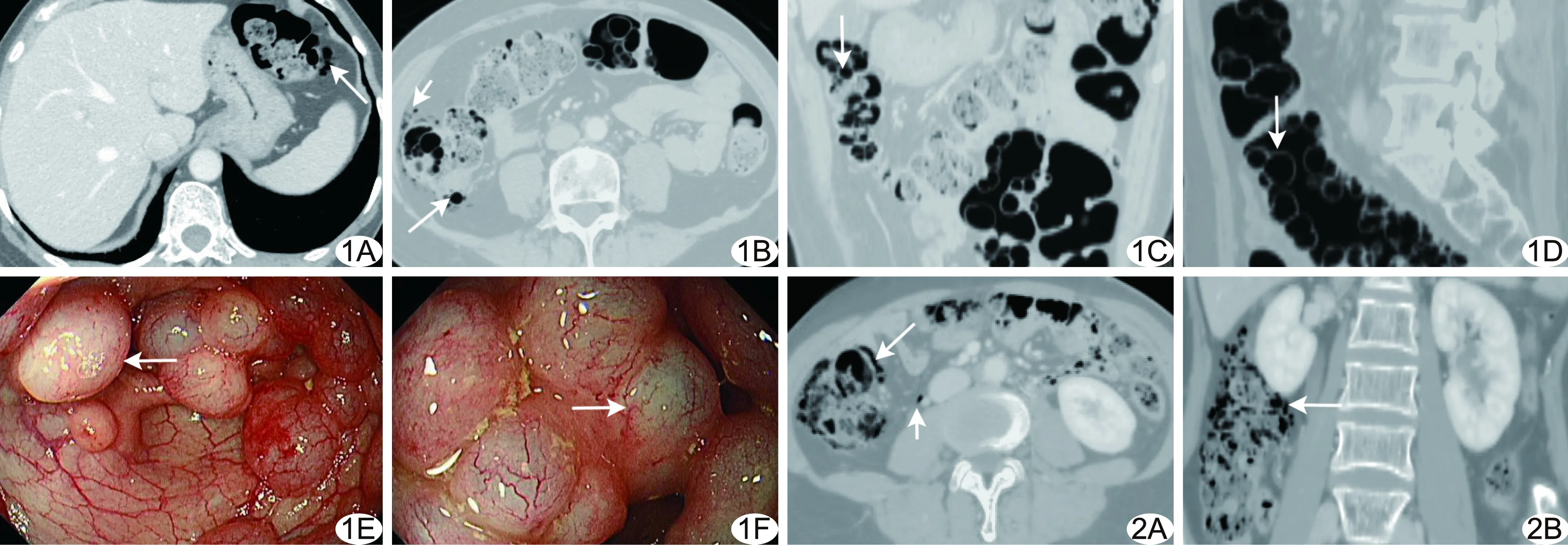
图1 患者女,72岁,混合型结肠气囊肿症 A、B.轴位CT示升结肠、结肠肝曲、横结肠及结肠脾曲浆膜下、黏膜下多发、大小不等簇状、圆形囊状气体影(长箭),相邻肠系膜面出现多发点状游离气体影(短箭); C、D.斜冠状位(C)、斜矢状位(D)MPR图像示升结肠及乙状结肠黏膜下多发、大小不等簇状、串珠状、圆形囊状气体影(箭); E、F.结肠镜下见肠壁黏膜下多发、大小不一球形或半球形囊性隆起,表面黏膜完整,光滑清晰,囊壁薄,呈半透明(E,箭)或透明状(F,箭) 图2 患者男,51岁,混合型结肠气囊肿症 轴位(A)和冠状位(B)CT示升结肠出现肠壁分离,浆膜下多发条状(A,长箭)、簇状、小囊状(B,长箭)气体影,相邻肠系膜面出现点状游离气体影(A,短箭)
结肠气囊肿症具有特征性CT表现:病变肠管出现肠壁分离;肠壁黏膜下和/或浆膜下见多发、大小不等的小囊状、条状、圆形或类圆形呈葡萄状或串珠状的囊样低密度气体影[8];当浆膜下气囊肿破裂时,相邻肠系膜面出现无腹膜刺激征的游离气腹。CT还可发现其他继发病变如肠壁增厚、腹腔积液和门静脉气体等[9],并可同时评价伴发疾病,如肺结核、克罗恩病等,以综合、全面评估患者病情。
结肠气囊肿症为良性病变,预后良好,约50%患者囊肿可自行消失,故一般认为对无明显症状或症状轻微的患者,可进行临床观察[10-12],通常不需要特殊治疗。本病需与肠壁内积气、结肠多发息肉、结肠多发憩室、消化道穿孔等疾病相鉴别[13]。肠壁内积气:结肠气囊肿症CT表现为肠壁出现聚集成团、大小不等呈葡萄串状的气体影,这种气体影不具有肠道的固有形态;肠壁内积气往往与许多严重疾病有关,如局部缺血引起的肠坏死,患者有急腹症表现,而单纯结肠气囊肿症患者无急腹症表现。结肠多发息肉:为多发隆起于结肠黏膜上皮表面向腔内突起的赘生物,CT结肠仿真内镜表现为多发圆形或卵圆形的腔内突起,边界清楚,形态大多光滑整齐,表面光滑或有浅分叶,可移动,MPR可显示带蒂或宽基底息肉,邻近肠壁光滑,而结肠气囊肿症则明确表现为囊状气体影。结肠多发憩室:结肠多发憩室CT表现为类圆形囊袋状影突出于肠壁外,壁较厚,内见高密度影,而结肠气囊肿症的节段性肠腔内的囊状气体影表现为囊壁薄,清晰可见,囊内气体均匀透亮。消化道穿孔:当浆膜下气囊肿破裂引起气体外溢而形成游离气腹时,多位于相邻肠系膜面,无腹膜刺激征,无肠液外溢及肠管血运异常所致的肠坏死,患者临床表现与影像学表现往往不匹配,临床症状轻微,而影像学表现较重,当消化道穿孔所致的气腹合并有明显的腹膜刺激征[14]。
总之,结肠气囊肿症CT表现具有一定特征,能够反映出结肠气囊肿症的病理生理学特点。MSCT分辨率高,可快速扫描并能消除运动及呼吸伪影,结合MPR技术能够多方位、全景展现病变累及肠段的范围、部位、数量、大小、形态和密度,尤其在判断浆膜下气囊肿自发破裂及游离气腹等肠外并发症方面有较大的优势,为结肠气囊肿症的诊断及鉴别诊断提供客观的影像学依据。
