经皮微创与传统开放椎弓根螺钉内固定治疗老年胸腰段脊柱压缩性骨折患者的对比研究
2018-10-24赵漓波胡文山
赵漓波,胡文山
(解放军总医院海南分院骨科,三亚 572000)
胸腰段脊柱压缩骨折是指T10~L2脊柱的压缩骨折,是老年人常见的脊柱损伤,占全部脊柱骨折的2/3以上。造成胸腰段脊柱压缩骨折的主要原因是暴力冲击,若治疗不当,可能出现脊椎神经损伤、脊柱后凸畸形、迟发性神经炎,严重影响患者的生活质量。国际内固定协会(Arbeitsgemeinschaft fur Ostrosynthesefragen,AO)组织根据骨折的形态和损伤的严重程度将胸腰椎骨折分为A、B、C型,每型再分为1、2、3亚型。经后路切开复位椎弓根钉内固定是胸腰段脊柱压缩骨折的传统手术治疗方法;而经皮微创椎弓根螺钉内固定是近年来新兴的一种微创治疗方式。本研究通过回顾性分析解放军总医院海南分院骨科收治的老年胸腰段脊柱压缩骨折患者的临床资料,对比经皮微创与传统开放椎弓根螺钉内固定治疗胸腰椎骨折的临床疗效,以期为临床提供参考。
1 对象与方法
1.1 研究对象
入选2013年6月至2017年2月我院骨科收治的老年胸腰段脊柱压缩骨折患者245例。纳入标准:(1)≥60岁;(2)单节段的胸腰段脊柱骨折,AO分型为A型或B1、B2型;(3)CT 和MRI检查显示骨折椎体高度丢失>1/3,伴成角畸形,椎体后缘骨块突入椎管<1/3(椎管容积);(4)所有病例均无神经、脊髓损伤症状,均无需行椎管减压;(5)3周以内有明确外伤史。排除标准:(1)既往有胸腰段手术病史;(2)非胸腰段脊柱骨折,AO分型为B3型或C型;(3)合并其他重要心脑血管疾病或损伤、凝血功能异常;(4)重度骨质疏松患者。依据手术方式分为2组:微创手术组(n=126)和传统手术组(n=119)。
1.2 方法
1.2.1 经皮微创椎弓根螺钉内固定 麻醉成功后,俯卧位并腹部悬空。透视定位,确定病变椎体及相邻节段椎体椎弓根进钉点。确定进针点后置入导丝,每个椎弓根进针点开一长约0.5 cm伤口,攻丝攻出钉道,最后拧入椎弓根螺钉。病灶椎体内置入的椎弓根螺钉要短于上下相邻阶段,仅过椎弓根即可,钉尾要略高于相邻上下节段钉尾,以起到良好的复位效果。置入钛棒,断去钉尾,拧入螺帽。缝合切口。无需放置引流。
1.2.2 传统开放椎弓根螺钉内固定 麻醉成功后,俯卧位并腹部悬空,以伤椎为中心,取后正中纵行切口,长10~15 cm,广泛剥离棘上韧带及椎旁肌肉,置入椎弓根螺钉,安放钛棒,撑开复位并加压预紧,安装尾帽及横联,冲洗,逐层缝合伤口,放置引流管。
2组患者术后均给予抗炎、镇痛治疗,对于部分有腹胀患者,术前及术后可适当给予通便药物治疗,防止术后腹胀及便秘;低分子肝素钙常规抗凝,双下肢着抗血栓弹力袜,防止下肢静脉血栓形成;对于夜间睡眠较差伴有疼痛的患者,可睡前口服非甾体类药物及艾司唑仑等,有助于改善患者睡眠质量。多鼓励患者勤翻身及活动双下肢,术后尽早行X线片检查,若无异常,在医师指导下,可协助患者佩戴腰围后坐起、下地站立及行走。嘱患者加强营养,低盐低脂高蛋白饮食,稳定内科疾病,必要时给予肠外营养支持。出院标准:切口愈合正常、恢复正常进食与排便、内科疾病平稳无加重、下地活动无明显不适。对比2组患者手术时间、术中出血量、切口长度等临床资料。
1.3 随访
术后随访至少6个月。随访时测量和计算2组患者的伤椎Cobb角、椎体前缘高度和矢状位指数。
1.4 统计学处理

2 结 果
2.1 2组患者基线资料比较
2组患者基线资料间差异均无统计学意义(P>0.05;表1)。
2.2 2组患者围术期参数比较
微创手术组全麻44例,局麻82例,术中及术后均无输血,术后伤口无感染或脂肪液化发生,术后第2天伤口换药,在支具或腰围保护下即可下地站立或坐起,不用拆线或10~12 d后拆线。传统手术组119例均为全麻,术后出现伤口脂肪液化2例,并行二次清创手术,术后卧床2~4 d后拔除引流管,5~7 d后在支具或腰围保护下可下地站立或坐起,术后因贫血而输血2~3 U的患者共28例。与传统手术组患者相比,微创手术组患者的手术时间和住院时间显著缩短,术中出血量、术后引流量和住院费用显著减少,切口长度显著减小,差异均有统计学意义(P<0.05;表2)。微创手术组典型病例术后切口图片如图1所示,术后透视片如图2所示。
2.3 随访
随访8.0~25.2(16.8±5.8)个月,截至末次随访,与手术前相比,2组患者手术后的Cobb角、伤椎椎体前缘高度和矢状位指数均得到显著改善,差异具有统计学意义(P<0.05;表3)。
3 讨 论
胸腰段脊柱骨折是老年患者脊柱创伤中比较常见的损伤。无神经性损伤的胸腰段脊柱骨折是胸腰段脊柱骨折中常见的损伤,重建胸腰段脊柱稳定性、恢复椎体正常曲度及功能是主要治疗目标,合理的外科治疗尤其重要。
胸腰椎后路切开复位椎弓根内固定是脊柱外科发展史上重要的里程碑,已在临床中应用多年,效果较为满意,但大部分患者在术中出血多、住院时间长、住院费用高、术后易出现伤口感染或脂肪液化等。为减轻患者负担,降低手术并发症,经皮微创椎弓根内固定应运而生,其将成为脊柱外科发展史上的又一次创新。需要注意的是,经皮微创椎弓根螺钉内固定需严格把握手术适应证:(1)AO分型为A型或B1、B2型,X线片显示脊柱后凸畸形、椎体楔形变;(2)胸腰段出现单节段压缩性骨折,压缩程度大于1/3;(3)椎管内无大块血肿或游离骨块,无活动性出血;(4)部分爆裂性骨折,椎管内占位<1/2;(5)无神经症状。
传统后路开放手术切口大,需广泛剥离椎体后方软组织,暴露椎板直至关节突外侧,创伤大,出血多,伤口暴露时间长,易出现感染、脂肪液化、腰背部疼痛等并发症。术后患者卧床时间和预防性应用抗生素时间长,伤口渗血较多,康复时间长。相较于传统手术治疗,经皮微创椎弓根内固定具有如下优势:(1)出血量少、恢复快、住院时间短、术后并发症少;(2)切口小,具有软组织保护性,不需广泛剥离椎体后方软组织;(3)无需长时间牵拉椎旁肌肉,损伤小,不会破坏后方肌肉韧带复合体稳定,远期深部肌肉不易出现失神经营养及萎缩。本研究结果发现,与传统手术组患者相比,微创手术组患者的手术时间和住院时间显著缩短,术中出血量、术后引流量和住院费用显著减少,切口长度显著减小,差异均有统计学意义(P<0.05);长期随访结果显示,与手术前相比,2组患者手术后的Cobb角、伤椎椎体前缘高度和矢状位指数均得到显著改善,且2组患者术后的Cobb角、伤椎椎体前缘高度和矢状位指数间差异无统计学意义。
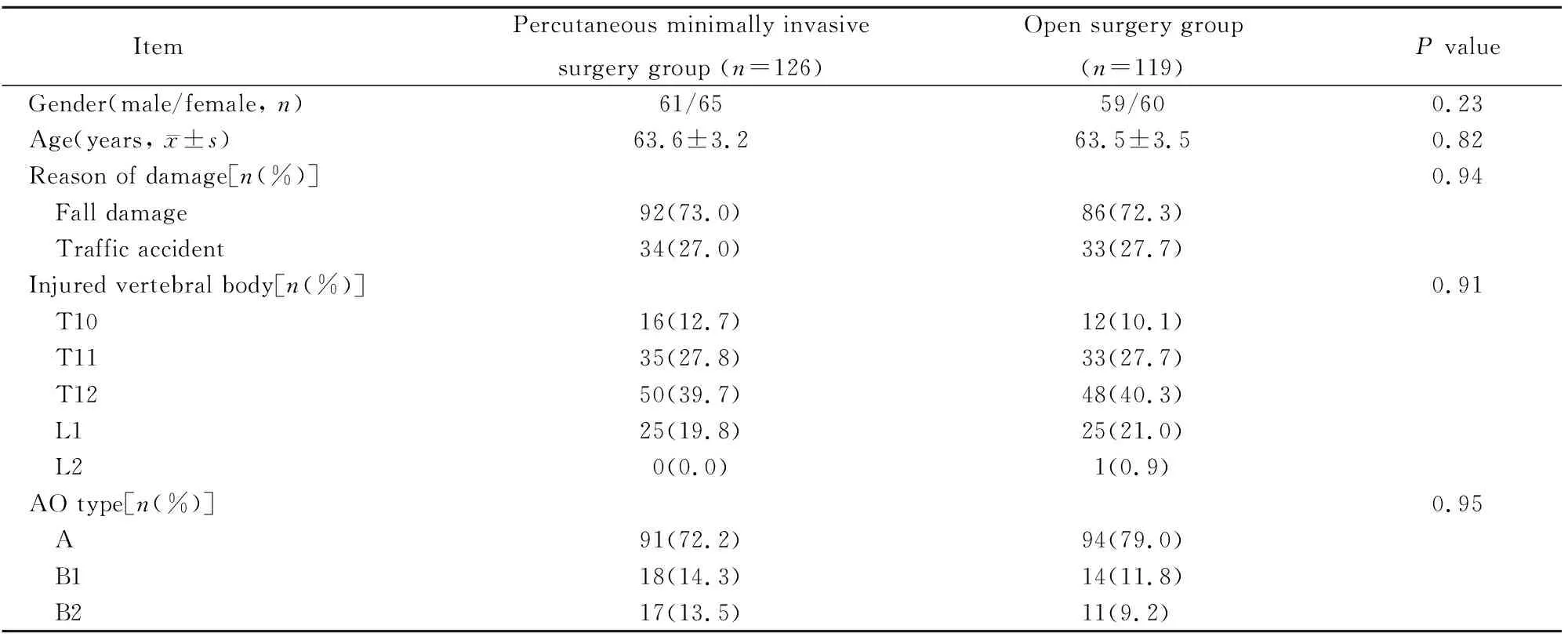
表1 基线资料比较
AO: Arbeitsgemeinschaft fur Ostrosynthesefragen

表2 2组围术期参数比较

图1 微创手术患者术后切口

图2 微创手术患者术后透视片

Item Percutaneous minimally invasive surgery group (n=126)Before operationAfter operationOpen surgery group (n=119)Before operationAfter operationAnterior height of injured vertebrae (mm)11.2±7.320.1±3.3* 12.2±7.621.7±2.4*Cobb angle14.0°±6.8°4.3°±1.8°*14.8°±7.0°4.6°±2.8°*Sagittal index (%)64.5±12.693.8±13.9*63.8±13.895.0±9.6*
Compared with before operation,*P<0.05
经皮微创椎弓根内固定也存在一定的缺点:(1)对术者技术要求高;(2)更加依赖术中影像学,理论上放射线暴露时间比开放手术时间长;(3)适应证窄;(4)对于后纵韧带不完整的患者,复位相对较困难;(5)经皮微创连杆之间缺少横梁,理论上其稳定性较开放性手术稍差。
如何预防因骨质疏松导致螺钉松动甚至拔出从而使内固定失效,是脊柱外科的难点。目前可采用增加椎板钩、改变置钉方向与角度、使用膨胀螺钉、皮质骨螺钉、螺钉周围骨水泥强化等方法来预防内固定失败风险。本研究采用骨水泥钉道强化技术,通过骨水泥增加螺钉与周围骨小梁的接触面积,可提高椎体内螺钉的抗拔出力。从目前随访结果来看,效果良好,未发现松动及螺钉拔出。
微创是近年来外科手术的一种趋势,是患者对手术满意度最直观的感受。采用经皮微创椎弓根螺钉技术治疗老年胸腰段脊柱骨折的疗效确切,且手术时间短、住院时间短、手术切口小、术中出血量少和住院费用少,值得临床推广。本研究不足之处在于:(1)随访时间较短;(2)未进行骨质疏松情况评估,仅凭术者经验来决定术中是否使用钉道注射骨水泥强化椎弓根钉把持力。
