重度阻塞性睡眠呼吸暂停低通气综合征夜间血压波动特点及其继发高血压病的相关因素
2018-09-28徐靖丁宁陈亮黄茂孟自力
徐靖,丁宁,陈亮,黄茂,孟自力
(南京医科大学附属淮安第一医院呼吸科,淮安 223300)
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)患者夜间反复出现上气道阻塞,可导致间歇性低氧、频繁的微觉醒、胸内压改变等,引起血压变异性的增加[1,2]。国内外研究表明血压变异性与靶器官损害密切相关,且独立于血压平均水平[3,4]。既往研究多采用传统24 h袖带测压法来评估OSAHS血压变异性。该间断测压法无法与多导睡眠图(polysomnography,PSG)同步检测,难以捕捉呼吸暂停事件引起的血压波动,同时还易诱导微觉醒的发生,而微觉醒可引起血压的急剧增高[5],导致检测结果可能存在一定的误差。本研究在行PSG检测时,同步使用基于脉搏传导时间(pulse transit time,PTT)的连续测量法,对伴与不伴有高血压病的重度OSAHS患者行连续的动态血压监测,进一步阐述该类患者血压波动特点及继发高血压病相关因素的探讨。
1 对象与方法
1.1 对象
2016年8月至2017年12月,从就诊于南京医科大学附属淮安第一医院呼吸科睡眠中心患者中筛选重度OSAHS患者 [呼吸暂停低通气指数(apnea-hypopnea index,AHI) >30次/h]125例,其中男性101例,女性24例,年龄(69.9±12.1)岁,其中合并高血压病患者64例,血压正常患者61例。OSAHS诊断标准参照美国睡眠医学学会指南[6];高血压病诊断标准参照美国高血压学会指南[7]。
排除标准:(1)3个月内曾患有急性心肌梗死、心力衰竭、严重心律失常或脑血管意外;(2)血压≥180/110 mmHg(1 mmHg=0.133 kPa);(3)拒绝本研究患者。为了避免降压药对本研究的影响,对口服降压药患者给予停药,期间严密监测血压变化,如出现头晕,心慌或血压≥180/110 mmHg,即刻给予临床干预并终止研究。停药时间取决于药物的半衰期以及最后一次给药时间。
本研究征得所有研究对象知情同意,并获南京医科大学附属淮安市第一人民医院临床试验伦理学委员会批准,同时在美国临床试验中心注册(ID: NCT02876471)。
1.2 方法
一般资料包括年龄、身高、体质量指数(body mass index,BMI)、颈围、腰围、Epworth嗜睡量表(Epworth Sleeping Scale,ESS)及门诊血压测量。
1.2.1 睡眠参数检测 行整夜PSG监测,主要检测指标为AHI,微觉醒指数,氧减指数(oxygen desaturation index,ODI),最低脉搏血氧饱和度(pulse oxygen saturation,SpO2),平均SpO2,睡眠间SpO2低于90%时间占总睡眠时间的百分比(TST90),记录所有通道,根据标准行人工分析。
1.2.2 血压检测及数据分析 血压的连续测量依赖于PTT测量,国内外研究证明PTT可较好地反应血压的动态变化[8,9]。仰卧位清醒状态下,通过袖带测量血压,达到连续3个稳定血压测量值后行血压定标,血压及脉搏变化融合于PSG中。使用“DOMINO”软件(version 27.0,Randersacker GmbH,德国)分析。取平卧位清醒状态下10 min血压平均值作为清醒期血压,取整夜睡眠状态下血压平均值作为睡眠期血压。以呼吸事件发生时收缩压最高值与最低值之间差值作为呼吸暂停事件相关血压波动幅度(△BP);以每小时△BP>10 mmHg次数作为血压指数。

表1 2组患者一般资料、PSG参数及血压指标比较
PSG: polysomnography; BP: blood pressure; BMI: body mass index; ESS: Epworth Sleeping Scale; Awake BP: mean systolic blood pressure taken by pluse transit time during 10-minute quiet wakefulness period before sleep onset; Sleep BP: average of the systolic blood pressure during sleep period; TST: total sleep time; AHI: apnea-hypopnea index; ODI: oxygen desaturation index; TST90: percentage of sleep time with pulse oxygen saturation<90%;Min SpO2: minimum pulse oxygen saturation during sleep; Mean SpO2: mean pulse oxygen saturation during sleep; Mean △BP: the mean value of event-related systolic blood pressure elevations; BP index: the number of △BP>10 mmHg per hour of sleep time; desaturation duration: the total time of nocturnal hypoxia; events length: the duration of respiratory disturbance. 1 mmHg=0.133 kPa
为进一步分析微觉醒及缺氧对血压波动的影响,将所有受试者整夜的呼吸暂停事件进行分类:A类,呼吸暂停事件仅伴有缺氧;B类,呼吸暂停事件仅伴有微觉醒;C类,呼吸暂停事件同时伴有微觉醒及缺氧,比较三组不同呼吸事件引起的△BP。
1.3 统计学处理
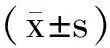
2 结 果
2.1 2组患者一般资料及PSG监测指标比较
2组患者年龄、睡眠时间及性别比例均无差异。高血压组BMI、ESS评分、AHI、ODI、微觉醒指数、TST90、呼吸紊乱时间及氧减时间明显高于血压正常组(均P<0.001);最低SpO2及平均SpO2均明显低于血压正常组(均P<0.001;表1)。
2.2 2组患者血压波动比较
高血压组血压波动幅度及波动频率明显大于血压正常组[(15.4±4.5)vs(10.9±2.6)mmHg,(57.0±16.5)vs(22.7±12.0)次/h,均P<0.001;表1]。A类呼吸事件的△BP明显大于B类[高血压组:(15.4±4.9)vs(11.9±3.8) mmHg;血压正常组:(10.6±3.1)vs(9.5±2.4)mmHg,均P<0.001],而C类△BP明显高于A类及B类(均P<0.001;图1)。
2.3 血压平均值与血压波动及睡眠紊乱参数相关性分析
相关性分析显示清醒期以及睡眠期血压与BMI、AHI、ODI、TST90、血压指数、微觉醒指数、呼吸紊乱时间及氧减时间均呈正相关;与最低SpO2及平均SpO2均呈负相关。进入回归方程后,仅血压指数(清醒期:r2=0.454,P<0.001;睡眠期:r2=0.470,P<0.001)及TST90(清醒期:r2=0.051,P<0.001;睡眠期:r2=0.073,P<0.001)与血压平均水平相关(表2)。
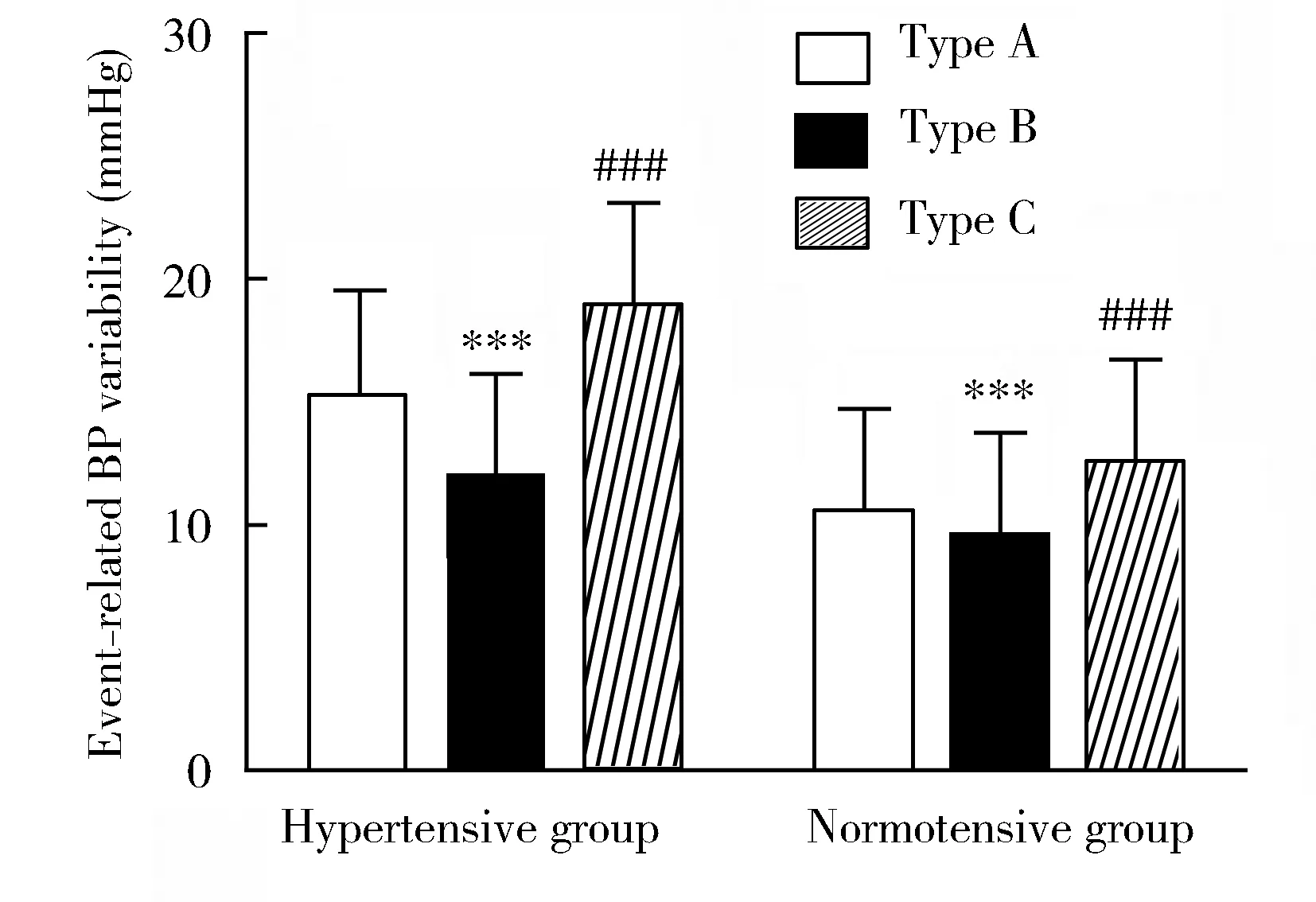
图1 2组患者不同呼吸事件相关的血压波动幅度比较
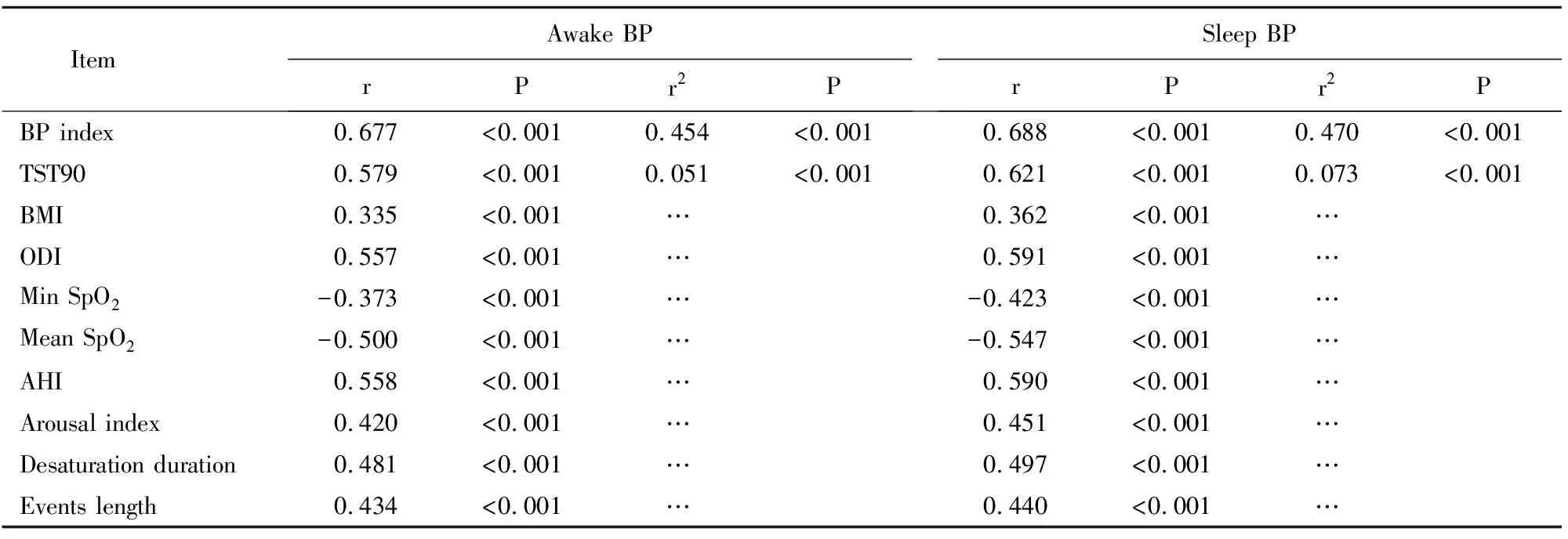
Item Awake BPrPr2PSleep BPrPr2PBP index0.677<0.0010.454<0.0010.688<0.0010.470<0.001TST900.579<0.0010.051<0.0010.621<0.0010.073<0.001BMI0.335<0.001…0.362<0.001…ODI0.557<0.001…0.591<0.001…Min SpO2-0.373<0.001…-0.423<0.001…Mean SpO2-0.500<0.001…-0.547<0.001…AHI0.558<0.001…0.590<0.001…Arousal index0.420 <0.001…0.451<0.001…Desaturation duration0.481<0.001…0.497<0.001…Events length0.434<0.001…0.440<0.001…
Awake BP: mean systolic blood pressure taken by pulse transit time during 10-minute quiet wakefulness period before sleep onset; Sleep BP: average of the systolic blood pressure during sleep period; △BP: the value of event-related systolic blood pressure elevations; BP index: the number of △BP >10 mmHg per hour of sleep time; TST90: percentage of sleep time with pulse oxygen saturation <90%; BMI: body mass index; ODI: oxygen desaturation index; Min SpO2: minimum pulse oxygen saturation during sleep; Mean SpO2: mean pulse oxygen saturation during sleep; AHI: apnea-hypopnea index; desaturation duration: the total time of nocturnal hypoxia; events length: the duration of respiratory disturbance
3 讨 论
本研究对重度OSAHS患者行连续的动态血压监测,且融合于PSG中,可准确地记录呼吸事件相关的血压波动。研究发现合并高血压病OSAHS患者的血压变异性明显大于单纯OSAHS患者,而频繁的血压波动可导致夜间、甚至白天血压平均水平增高。我们发现当呼吸事件发生更为密集时,两次呼吸暂停事件之间的血压保持在较高的水平,可能由于上次呼吸暂停事件发生时血压升高尚未恢复至正常血压水平,与下一次呼吸暂停事件引起的血压波动重叠,血压保持在较高水平基线上波动,促使夜间平均血压水平增高。而在清醒状态下,无缺氧发生,OSAHS患者交感神经仍处于过度兴奋现象,可导致白天血压增高[10,11]。
微觉醒与缺氧均可引起血压波动,这与国内外研究结果相似[5,12],但关于两者对血压作用的强度存在争议。通过听觉刺激诱导健康受试者微觉醒的发生,微觉醒促发的血压波动幅度相当于OSAHS患者因呼吸事件引起的血压波动幅度的75%[5]。另外,Yoon等[12]研究也发现了微觉醒对血压波动的影响占有主导地位。而O′Donnell等[13]在狗的研究模型中发现呼吸暂停发生时的最低SpO2与平均动脉压增高的幅度呈负相关,当SpO2<80%时,相关性更明显。这提示缺氧越严重,对血压影响越大。本研究也证实了缺氧对血压波动的影响大于微觉醒,这可能与我们纳入的对象均为重度OSAHS患者且伴有严重缺氧有关。因此我们推断在呼吸暂停时间较短或低通气事件发生同时伴有轻度缺氧时,缺氧对血压波动的影响可能较小,这种情况下,微觉醒的作用可能大于缺氧,这可能是既往研究结果存在矛盾的原因。因此,在评估微觉醒以及缺氧对血压波动影响时,应考虑到患者的病情严重程度。另外,本研究亦发现,当呼吸事件同时伴有缺氧与微觉醒时对血压波动的影响大于上述的单一因素,两者存在协同作用。
相关性分析显示在重度OSAHS患者中,与AHI相比,血压平均水平与TST90更相关。目前仍以AHI来判断OSAHS病情严重程度,大量研究表明AHI与高血压发生密切相关[14,15],然而在矫正了BMI、年龄等干扰因素后,两者的关系并非那么明显[16]。这提示单纯以AHI判断OSAHS的严重程度存在不足,因此,对重度OSAHS患者,预判其罹患心血管疾病风险时,我们更应重视其夜间整体缺氧水平。
总之,与单纯OSAHS相比,合并高血压病OSAHS患者呼吸紊乱程度严重,血压变异性较大,频繁的血压波动会导致夜间甚至白天继发性高血压病发生。另外,在重度OSAHS患者中,缺氧对血压波动及平均水平的影响大于微觉醒。
