血清TpoAb、LC3、TgAb、TSH检测在甲状腺疾病早期诊断中的应用价值
2018-09-26宁文君
王 玲,剌 梅,宁文君
1.西安大兴医院检验科(西安 710016),2.延安大学咸阳医院检验科(咸阳712000)
主题词 甲状腺疾病/诊断 @甲状腺球蛋白抗体 @促甲状腺激素 过氧化氢酶抗体
甲状腺属于人体重要内分泌组织,血液中甲状腺激素含量改变,预示着甲状腺功能改变。常见的甲状腺疾病包括桥本病(HT)、毒性弥漫性甲状腺肿(Graves,GD)、甲状腺功能亢进(甲亢)、原发性甲状腺功能减退症(甲减)、单纯性甲状腺肿及甲状腺肿瘤等[1]。研究显示,当人体出现甲状腺疾病时,其血清甲状腺过氧化氢酶抗体(TpoAb)、甲状腺球蛋白抗体(TgAb)及促甲状腺激素(TSH)等含量均会出现变化[2,3]。LC3是与哺乳动物吞噬细胞吞噬功能相关的蛋白,是反应细胞生理状态的重要指标[4]。通常情况下,血清TpoAb、TgAb、TSH及LC3的异常表达早于临床表型出现,因此均被广泛应用于各类疾病的诊断中。本研究以2015年2月至2017年6月收治的甲状腺疾病患者和同期抽选的健康对照人群为研究对象,测定其血清TpoAb、TgAb、TSH及LC3水平,以期评估其对甲状腺疾病临床诊断的意义。
资料与方法
1 一般资料 选取2015年2月至2017年6月入院接受诊治,且均经临床症状体征及甲状腺功能筛查确诊为甲状腺疾病的294例患者作为研究对象。依据患者发病类型不同分为HT组、GD组、SG(单纯甲状腺肿)组、甲亢组及甲减组。患者纳入标准:18岁≤年龄≤80岁;无严重合并症;自愿参与此项研究,且签署协议书。HT组76例中男19例、女57例,年龄19~78岁,平均(48.53±8.16)岁;GD组85例中男20例、女65例,年龄20~78岁,平均(48.37±8.19)岁;SG组48例中男12例、女36例,年龄20~80岁,平均(48.45±8.20)岁;甲亢组53例中男14例、女39例,年龄19~79岁,平均(48.55±8.15)岁;甲减组32例中男8例、女24例,年龄18~79岁,平均(48.51±8.18)岁。同时从同期入院接受体检的健康人群中抽取90例作为对照组,其中男23例、女67例,年龄22~78岁,平均(48.50±8.21)岁。对照组入选标准:无甲状腺病史;未患有其它内分泌性疾病;甲状腺功能筛查正常。各组患者与对照组人群性别比、均龄间差异不显著(P>0.05),具有可比性。
2 研究方法 入选的甲状腺疾病患者及对照组人群均于空腹情况下抽取5 ml肘静脉血,离心并分离收集血清,4 ℃保存备用,用于血清指标TpoA、TgAb、TSH、LC3水平测定。其中TpoA、TSH水平采用全自动电化学发光仪(德国造Roche cobase型)进行测定;TgAb水平测定选择人抗TgAb酶联免疫分析法;LC3使用全自动酶标仪(安图生物,型号PHOMO)进行测定,吸光波长选择450 nm。
3 统计学方法 所测定计量性数据均采用SPSS 17.0统计学软件进行处理分析。其中不同组血清指标水平间比较行t检验;阳性率间比较行卡方检验;各指标在甲状腺疾病诊断中的灵敏度、特异性测定进行ROC曲线分析。
结 果
1 各组血清TpoAb、TgAb、TSH及LC3测定结果比较 见表1。SG组患者与健康对照组人员血清TpoAb、TgAb、LC3水平间差异无显著意义(P>0.05),而HT组、GD组、甲亢组、甲减组患者血清TpoAb、TgAb、LC3水平均明显高于健康对照组(P<0.05)。HT组、SG组患者血清TSH水平与健康对照组比差异不显著(P>0.05);而GD组和甲亢组患者血清TSH水平明显低于对照组,甲减组则明显高于对照组(P<0.05)。而各组甲状腺患者血清TpoAb、TgAb、TSH及LC3水平差异均具有显著意义(P<0.05)。
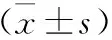
表1 各组血清TpoAb、TgAb、TSH及LC3水平比较
注:与对照组比,*P<0.05;与HT组比,#P<0.05;与GD组比,△P<0.05;与SG组比,▽P<0.05;与甲亢组比,◇P<0.05
2 甲状腺疾病亚组及对照组血清TpoAb、TgAb、LC3阳性率及TSH异常率比较 见表2。与对照组比,HT组、GD组、甲亢组、甲减组患者血清TpoAb、TgAb、LC3阳性率及TSH异常率均明显升高(P<0.05),而SG组患者4项血清指标阳性率和异常率与对照组无显著差异(P>0.05)。与HT组比,GD组TSH异常率、LC3阳性率明显升高,TgAb阳性率明显下降(P<0.05),TpoAb略升高,但差异不显著(P>0.05);SG组4项指标阳性率均明显下降(P<0.05);甲亢组及TpoAb、TgAb阳性率明显降低,TSH异常率、LC3阳性率均明显升高(P<0.05);甲减组TpoAb、TgAb阳性率明显降低,TSH异常率明显升高(P<0.05),LC3阳性率略升高,但差异不显著(P>0.05)。与GD组比,SG组4项指标阳性率均明显下降(P<0.05);甲亢组TpoAb、TgAb阳性率、TSH异常率均明显明显下降(P<0.05),LC3略升高,但差异不显著(P>0.05);甲减组TpoAb、TgAb、LC3阳性率明显降低(P<0.05),TSH异常率略上高,但差异不显著(P>0.05)。与SG组比,甲亢组及甲减组4项指标阳性率和异常率均明显上升(P<0.05)。与甲亢组比,甲减组TpoAb、TgAb、LC3阳性率均明显下降,TSH异常率明显升高(P<0.05)。
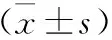
表2 各组患者及对照组人员血清TpoAb、TgAb、LC3阳性率及TSH异常率比较
注:与对照组比,*P<0.05;与HT组比,#P<0.05;与GD组比,△P<0.05;与SG组比,▽P<0.05;与甲亢组比,◇P<0.05
讨 论
TpoAb、TgAb是人体中主要的甲状腺组织抗体,其表达水平与甲状腺功能损伤程度密切关联。因此,可作为甲状腺疾病诊断的重要生物学指标。孙广平、黄克斌等研究显示,HT患者血清TpoAb、TgAb水平均明显高于GD及甲亢患者,GD患者显著高于甲亢患者健康群体;各组中血清TpoAb、TgAb水平与其检测阳性率呈正相关[5-6]。吴定昌结果提示,血清TpoAb、TgAb测定均可用于HT和GD疾病诊断,且前者诊断灵敏度及特异性均明显优于后者[7]。平龙玉等研究提出,HT及GD等自身免疫性甲状腺疾病患者血清TpoAb、TgAb水平及检测阳性率均明显高于SG、甲亢及甲减等非自身免疫性甲状腺疾病患者[1],该结论与本研究结果相吻合。本研究显示,HT组和GD组TpoAb检测阳性率高于70%,TgAb高于68%,均明显高于SG组、甲亢、甲减组患者及健康对照人群。本研究中HT组患者TgAb阳性率明显高于GD组,表明其对于GD疾病诊断价值更高;但HT和GD疾病中的TpoAb阳性率间差异不显著,表明TpoAb对于两者HT和GD疾病均具有重要诊断价值,但对于区分HT、GD疾病间断诊断价值较低,该结论与吴定昌等[7]结论。
TSH主要功能是调节甲状腺细胞增殖、甲状腺血供及甲状腺激素(TH)合成分泌等,维持甲状腺功能。而TSH分泌水平又受甲状腺激素释放激素的正反馈调节和TH水平的负反馈调节垂体本身、甲状腺及其他全身性疾病均会对机体TSH合成分泌产生影响[8]。甲状腺异常发育、破损性疾病或炎症性疾病均可导致TH合成分泌不足,导致甲减,出现血清TSH水平升高。无论引发甲减的病因为何,血清TSH水平升高是最明显的异常指标,且其水平与甲减病情程度呈正相关。甲亢是导致血清TSH水平下降的最主要因素。同时Graves、毒性结节性甲状腺肿也是引发的甲亢的因素。黄静等研究显示,HT患者血清中TSH水平明显高于正常水平的上限,且其异常率、TpoAb、TgAb阳性率均明显高于甲状腺良性肿瘤患者,对于甲状腺疾病诊断具有重要参考价值[9]。黄杰等研究指出,TSH是判断甲状腺功能最为敏感的指标,而血清TpoAb、TgAb指标的测定可显著提高甲状腺疾病诊断准确率[10]。党乐等研究同样显示,TSH对自身性及非自身性甲状腺疾病患者均具有较高的阳性率,而对自身免疫性患者诊断敏感性、准确性及特异性均明显高于非自身免疫性[11]。本研究结果显示,甲减组患者血清TSH水平均明显高于对照组,SG组则与健康对照组间比较未出现明显改变,而HT组、GD组及甲亢组患者均明显下降,且HT组、GD组、甲亢组、甲减组及对照组间TSH异常率均存在明显差异,提示,TSH可用于不同甲状腺疾病类型的诊断。LC3是哺乳动物机体中酵母自噬细胞基因8的同源基因表达蛋白,主要分布于自噬体及溶酶体膜上,可作为评价机体自噬功能的标准分子。鲁燕飞等研究指出,血清中LC3水平监测对于甲状乳头状太诊断具有重要参考价值[12]。本研究结果中HT组、GD组、甲亢组、甲减组血清LC3表达水平明显升高,且各组表达水平及诊断准确率间均存在明显差异。提示LC3同样可作为诊断甲状腺疾病的良好指标。
综上所述,笔者认为血清TpoAb、TgAb、TSH、LC3测定均可作为甲状腺疾病的早期诊断指标,且可用于不同类型甲状腺疾病的鉴别、诊断。
