血小板-淋巴细胞聚集体和血小板/淋巴细胞比值在预测急诊经皮冠状动脉介入治疗术后心肌无复流中的作用
2018-09-25孙静任法新孙晓健张传焕李留东董梅
孙静,任法新,孙晓健,张传焕,李留东,董梅
方法:共纳入行急诊PCI的STEMI患者93例,PCI术前采集外周静脉血,应用流式细胞仪检测PLyA水平。根据PCI后是否有心肌无复流分为无复流组(n=24)和复流组(n=69)。心肌无复流定义为:在没有解剖性狭窄及血管痉挛的情况下,冠状动脉心肌梗死溶栓治疗临床试验(TIMI)血流分级≤2级。
结果:24例(25.8%)STEMI患者急诊PCI术后发生心肌无复流。与复流组相比,无复流组PLyA水平明显升高(P<0.05)。多因素Logistic回归分析表明,PLR是心肌无复流发生的独立危险因素(OR=2.28,95%CI:1.15~3.29,P=0.023)。受试者工作特征(ROC)曲线分析表明,当PLR大于118.4%时,PLR预测急诊PCI术后心肌无复流发生的敏感度为69.2%,特异度为63.2%,曲线下面积为0.715(95%CI:0.521~0.908,P=0.042)。
结论:PLR可能是一种预测STEMI患者急诊PCI术心肌无复流发生独立而有效的指标。
心肌无复流是急性ST段抬高型心肌梗死(STEMI)患者急诊经皮冠状动脉介入治疗(PCI)术后不能实现“心肌有效再灌注”的主要原因和最大障碍。有文献报道心肌梗死急诊PCI时心肌无复流的发生率15%~30%[1],且与STEMI患者短期、长期预后和死亡率密切相关。心肌无复流发生机制尚不明确,炎症-血栓机制是其主要发病机制之一。该学说认为血小板和淋巴细胞是血栓和免疫炎症过程中的主要细胞成分。血小板和淋巴细胞之间通过直接接触和分泌可溶性介质的方式发生相互作用,形成细胞间聚集体,同时血小板还可促进淋巴细胞在损伤血管壁的募集。既往研究发现血小板-淋巴细胞聚集体(PLyA)在动脉粥样硬化的发生、发展及斑块不稳定中发挥重要作用[2]。另外,作为血小板和淋巴细胞计数组合的整合参数,血小板/淋巴细胞比值(PLR)作为一个新的潜在的炎性标志物,对心血管疾病有较好的预测价值[3],且被认为是非ST段抬高型心肌梗死(NSTEMI)远期死亡率高低的独立预测因子[4]。本研究主要探讨PLyA和PLR与STEMI患者急诊PCI后心肌无复流的关系,评价其临床价值,能否作为心肌无复流发生新的预测因子。
1 资料与方法
一般资料:选择2016-04至2017-02在青岛大学附属烟台毓璜顶医院心内科住院的急性STEMI患者100例,其中男性52例,女性48例。纳入标准:持续性胸痛(>30 min),且对硝酸甘油反应差;12导联标准心电图示两个或两个以上相邻导联ST段抬高≥0.2 mV;肌酸激酶(CK)、肌酸激酶同工酶(CKMB)或相对指数≥正常值上限2倍;发病12 h内行急诊PCI。入选患者均为初次诊断的STEMI,发病时间小于12 h,成功行急诊PCI。部分患者因选择溶栓或临床资料不完善被排除,该研究最终纳入93例。排除标准 :严重脏器衰竭不能耐受手术者;3个月内发生脑梗死或半年内脑出血者;发热或重度感染性疾病者;甲状腺疾病、风湿性疾病、肿瘤、全身免疫性疾病和严重肝肾功能不全等;血液系统疾病者;严重心功能不全者[纽约心脏协会(NYHA)心功能分级 Ⅲ~Ⅳ级]。符合上述任何一项者即可排除。
研究方法:(1)介入手术: 所有手术操作均由同一手术团队完成。所有的冠状动脉造影通过右桡动脉路径。入选患者术前均给予阿司匹林300 mg、氯吡格雷300 mg双联抗血小板聚集治疗,静脉给予普通肝素5 000 IU,必要时给予血小板糖蛋白Ⅱb/Ⅲa受体抑制剂。多体位造影确定冠状动脉病变支数、狭窄程度及梗死相关动脉。术者病变情况决定是否应用抽吸导管抽吸血栓。病变允许,直接置入支架或者球囊扩张后再置入支架。(2)冠状动脉血流评估:应用定量冠状动脉造影分析(QCA)系统进行冠状动脉造影评价。采用心肌梗死溶栓治疗临床试验(TIMI)血流分级评估冠状动脉血流。根据PCI后是否有心肌无复流分为无复流组(n=24)和复流组(n=69)。心肌无复流定义:病变冠状动脉经造影证实不存在解剖性狭窄及血管痉挛,TIMI血流分级≤2级[5]。2名术者分别对造影结果进行分析,如对结果分析不一致,则请上级医师共同协商解决。(3)流式细胞仪试验步骤:应用流式细胞仪(BD FACSCalibur )根据CD45阳性可以将淋巴细胞与其他血细胞及细胞碎片杂质区别开。同时根据CD41a阳性可以区别与血小板结合的淋巴细胞(即PlyA)和未与血小板结合的淋巴细胞。分析每个样本中淋巴细胞,根据CD41a阳性区别PlyA和未与血小板结合的淋巴细胞,CD45和CD41a双阳性的颗粒代表PlyA,结果以PlyA与淋巴细胞的数量百分比表示,即PlyA(%)=[(CD45和CD41a双阳性颗粒)/CD45阳性颗粒]×100%。
统计学处理:采用SPSS 17.0进行统计学分析。计量资料用均数±标准差( ±s)表示,组间比较采用t检验和方差分析,计数资料以百分比(率)表示,计数资料的比较采用χ2检验。Spearman检验分析变量之间的相关性。单因素和多因素Logistic回归分析评估相关危险因素与心肌无复流危险的相关性。P<0.05为差异有统计学意义。
2 结果
两组患者的一般资料比较(表1、图1):24例(25.8%)STEMI患者术后发生心肌无复流。两组患者一般临床资料及PLyA流式细胞仪分析结果比较显示,复流组与无复流组在年龄、冠心病危险因素(如高血压、糖尿病、吸烟、高脂血症)、超敏肌钙蛋白I、CK-MB峰值水平及既往用药等方面差异均无统计学意义。与复流组相比,无复流组术前PLyA及PLR显著高于复流组,差异有统计学意义(P<0.05)。
表1 两组患者一般临床资料比较
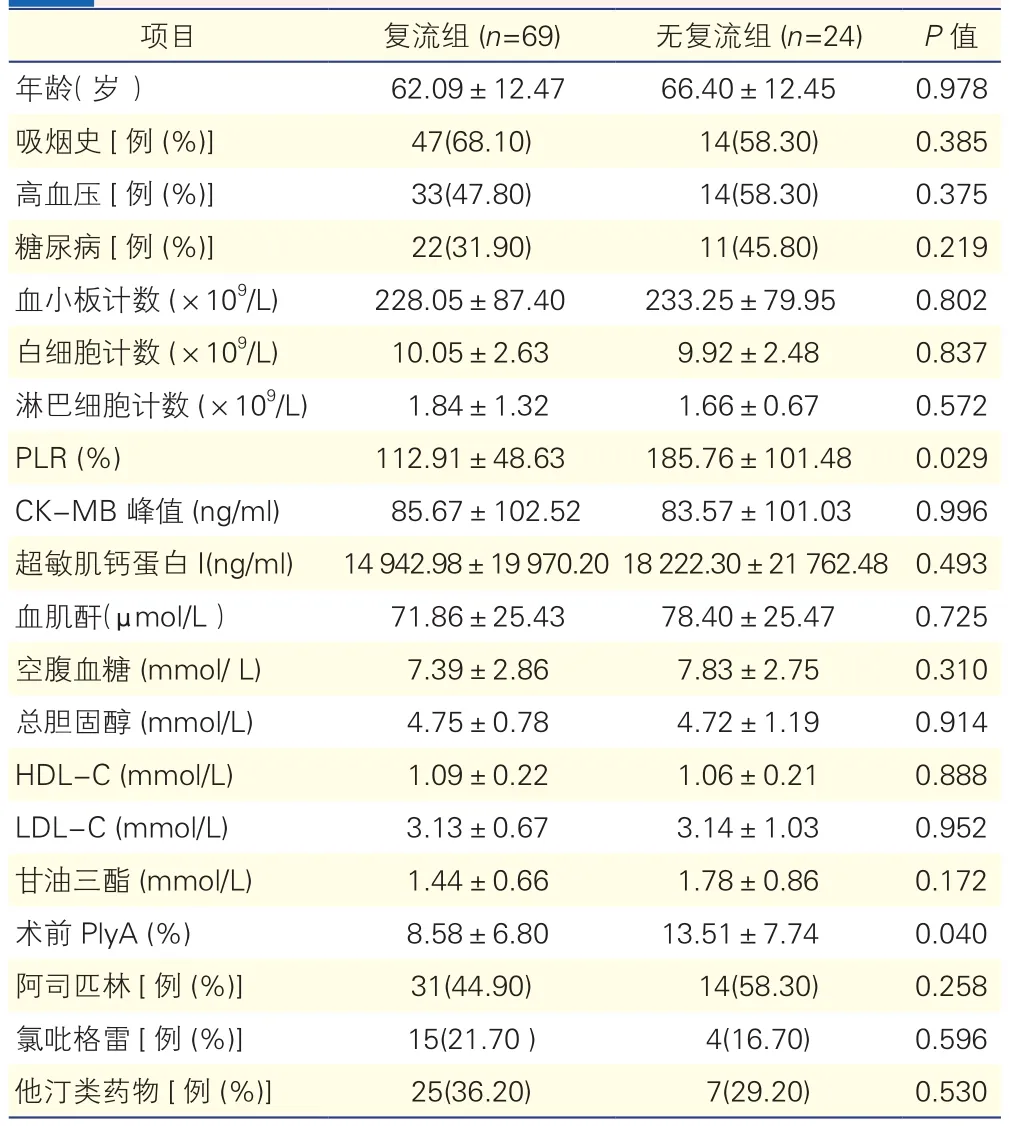
表1 两组患者一般临床资料比较
注:PLR:血小板/淋巴细胞比值;CK-MB :肌酸激酶同工酶;HDL-C:高密度脂蛋白胆固醇;LDL-C:低密度脂蛋白胆固醇;PLyA:血小板-淋巴细胞聚集体
项目 复流组 (n=69) 无复流组 (n=24) P值年龄(岁) 62.09±12.47 66.40±12.45 0.978吸烟史[例(%)] 47(68.10) 14(58.30) 0.385高血压[例(%)] 33(47.80) 14(58.30) 0.375糖尿病[例(%)] 22(31.90) 11(45.80) 0.219血小板计数(×109/L) 228.05±87.40 233.25±79.95 0.802白细胞计数(×109/L) 10.05±2.63 9.92±2.48 0.837淋巴细胞计数(×109/L) 1.84±1.32 1.66±0.67 0.572 PLR (%) 112.91±48.63 185.76±101.48 0.029 CK-MB 峰值 (ng/ml) 85.67±102.52 83.57±101.03 0.996超敏肌钙蛋白I(ng/ml) 14 942.98±19 970.2018 222.30±21 762.48 0.493血肌酐(μmol/L) 71.86±25.43 78.40±25.47 0.725空腹血糖 (mmol/ L) 7.39±2.86 7.83±2.75 0.310总胆固醇 (mmol/L) 4.75±0.78 4.72±1.19 0.914 HDL-C (mmol/L) 1.09±0.22 1.06±0.21 0.888 LDL-C (mmol/L) 3.13±0.67 3.14±1.03 0.952甘油三酯(mmol/L) 1.44±0.66 1.78±0.86 0.172术前PlyA (%) 8.58±6.80 13.51±7.74 0.040阿司匹林[例(%)] 31(44.90) 14(58.30) 0.258氯吡格雷[例(%)] 15(21.70 ) 4(16.70) 0.596他汀类药物[例(%)] 25(36.20) 7(29.20) 0.530
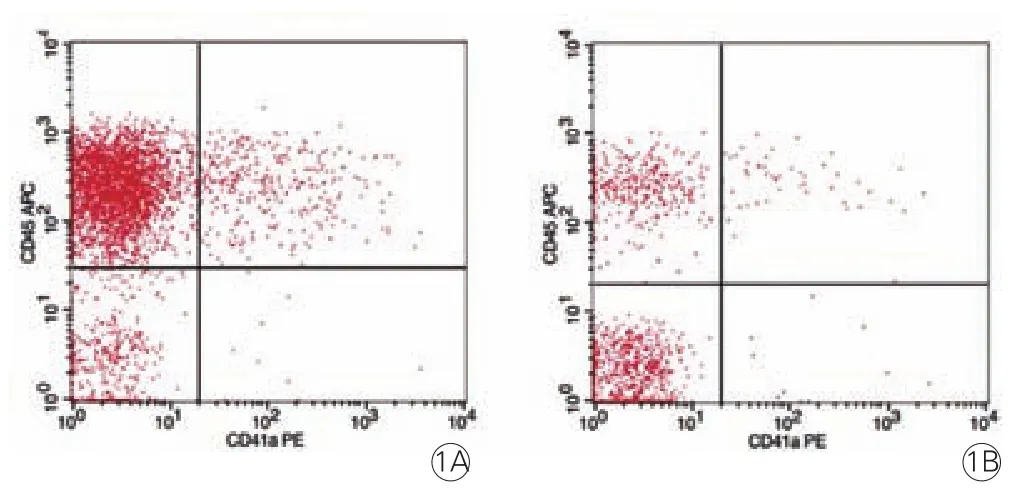
图1 两组的血小板-淋巴细胞聚集体(PlyA)水平流式细胞图
两组患者介入术后一般资料比较(表2):两组的罪犯血管数目和靶病变部位等差异均无统计学意义(P均>0.05)。与复流组相比,无复流组病变长度较长,差异有统计学意义(P=0.002)。
单因素及多因素Logistic回归分析(表3):结果表明PLR是心肌无复流发生的独立危险因素(OR=2.28,95%CI: 1.15~3.29,P=0.023)。 受 试 者工作特征(ROC)曲线分析表明,当PLR水平大于118.4%时,PLR预测急诊PCI后心肌无复流发生的敏感度为69.2%,特异度为63.2%,曲线下面积(AUC)为 0.715(95%CI: 0.521~0.908,P=0.042)。
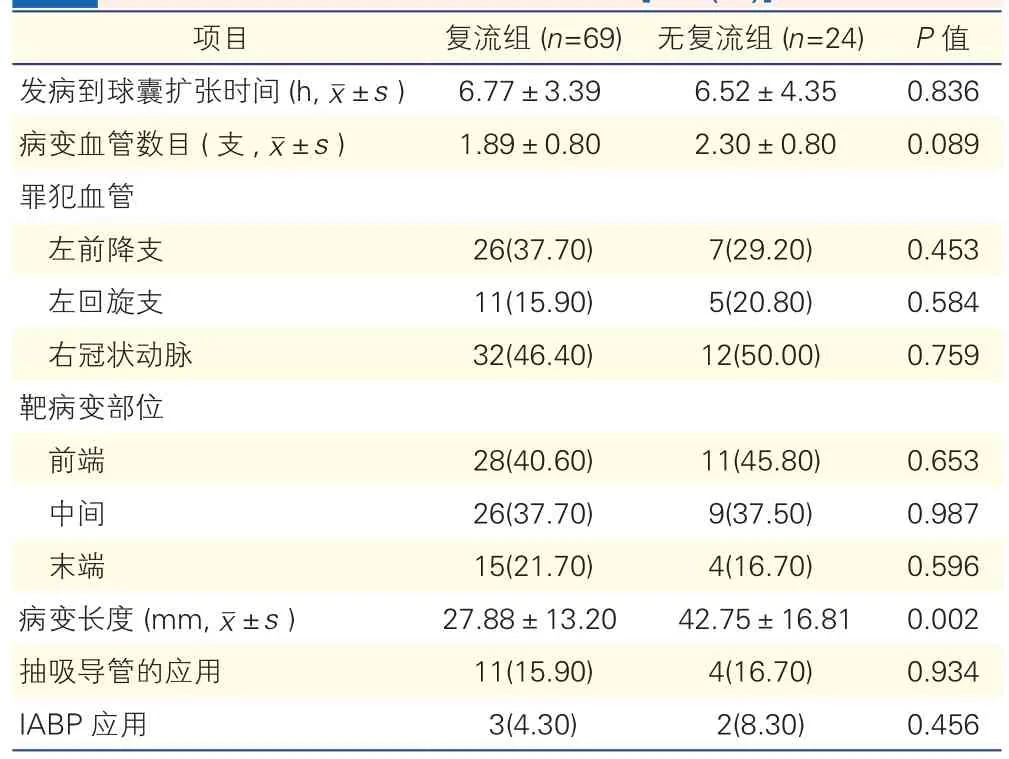
表2 两组患者介入术后一般资料比较[例(%)]

表3 心肌无复流单因素及多因素Logistic回归分析
3 讨论
目前对于心肌无复流的治疗还不尽如人意,很多研究都集中寻找心肌无复流特异性标记物,期望建立起有效的预测防治系统。血小板和淋巴细胞是血栓和免疫炎症过程中的主要细胞成分,可以认为血小板—淋巴细胞相互作用是血栓、免疫和炎症反应之间的联系纽带之一[6,7]。本研究以PLyA和PLR作为反映血小板和淋巴细胞相互作用的主要指标,观察其在心肌无复流发生中的作用。研究结果证实,与复流组相比,无复流组术前PLyA水平和PLR显著升高,差异有统计学意义。进一步的多因素Logistic回归分析提示PLR是心肌无复流发生的独立预测因子。
血小板和淋巴细胞相互作用可以形成聚集体。血小板和淋巴细胞之间相互调节彼此功能。淋巴细胞可通过其表面的PSGL-1结合P选择素(位于血小板表面),进而在血小板表面接触、滚动,激活的血小板与淋巴细胞相互作用导致微小血管阻塞、血管痉挛和血栓形成。有临床研究证实,急性冠状动脉综合征(ACS)患者PLyA表达水平升高,与全球急性冠状动脉事件注册(GRACE)积分呈正相关,提示PLyA在斑块不稳定中发挥着重要作用,可能预示着ACS患者的不稳定状态[2]。本研究结果提示与复流组相比,无复流组术前PLyA升高,差异有统计学意义。但多因素分析结果提示PLyA并不是心肌无复流的发生独立危险因子。我们课题组前提工作已经证实,血小板-白细胞聚集体(PLA)是STEMI患者急诊PCI术后心肌无复流发生的独立预测因子[8]。新近的研究结果表明PLA可用于评价心肌灌注不良,并与急性心肌梗死直接PCI后主要不良心脑血管事件发生有关[9]。值得注意的是,血小板和单核细胞、中性粒细胞与血小板结合的能力强于淋巴细胞[10],且血小板-单核细胞聚集体(PMA)半衰期比较长,动物实验发现PMA的半衰期(30 min)约为血小板-中性粒细胞聚集体(PNA)半衰期(5 min)的6倍[11]。这可能导致本研究测得PLyA水平低于体内实际水平。基于上述考虑,PLyA与心肌无复流的关系需要进一步研究。
与新近的国内外研究结果一致,PLR较高的患者无复流发生率相对较高,提示PLR很可能是STEMI患者PCI术后心肌无复流的危险因素[12,13]。外周血淋巴细胞计数与炎性反应呈现负性相关的关系[14]。低淋巴细胞水平代表消极的免疫反应,与心血管疾病的不良预后相关[15]。高血小板、低淋巴细胞水平与不良心血管事件存在一定关系[16]。PLR作为整合血小板和淋巴细胞所产生的新的参数,PLR反映凝血和炎症两条通路的激活。鉴于由于炎症-血栓形成是心肌无复流的主要发病机制,与单纯用血小板和淋巴细胞相比,PLR在预测再灌注血流方面敏感性更强。通过多元回归分析我们发现在诸多影响因素中,外周血PLR值是心肌无复流的独立危险因素。由此我们推测,通过测定PLR值—这一通过血液常规检查既可得到的指标,在一定程度上预测心肌无复流的发生风险。
本研究的局限性:(1)作为一个单中心研究,本研究纳入样本量相对较少,具有一定的局限性,需要进一步研究证实。(2)本研究为观察性研究,需要加强长期随访,以进一步评估PLR的临床价值。
