信息化和标准化管理对病案质量及DRGs入组率的影响分析
2018-09-22王丽君周海滨韩丽于珍
王丽君 周海滨 韩丽 于珍
随着我国医药卫生体制改革的不断深化,尤其是支付制度的改革,对医院病案管理模式提出了更高的要求。病案管理作为医院管理的一部分,已经由传统的纸质病历的档案管理上升到病案信息化管理,由基于病案首页的统计报表分析,到成为质量管理、绩效管理的数据来源,也成为面向病种、按疾病诊断相关分组(Diagnosis Related Groups, DRGs)付费的依据。随着病案数据在医教研、医保付费及医院评价方面的深度利用,医院管理者越来越重视病案的信息化和标准化管理工作[1]。为持续提升病案质量,适应未来医保支付制度变革的需要,我们探讨了将信息化和标准化用于病案管理,在病案数字化的基础上,在信息系统中设计了基于标准化的病案缺陷分析功能,并取得了一些实践经验。
1 资料与方法
1.1 资料
采用某省医院和某市医院2016年5月至2017年12月的所有出院病历数据,共计40余万份。此时间段内,对所有出院病历进行数字化归档,实行质量控制,录入缺陷,形成病历缺陷评分并反馈给临床。此时间区间内专职病历质控人员未作调整,人员数量无变化,同期两家医院床位周转次数稳定增加,平均住院日均有所下降。
1.2 方法
依据两家医院的管理特点,先制定病案管理的标准,建立病案管理标准化体系,这个体系包括归档环节的回收、交接、分配等。在此基础上,以省内病历质量评分标准为依据,设计病历缺陷分析软件,进行病历质量评分。评分计算方法为:每份出院病历满分100分,缺陷分值除以出院人数×100%即为病案缺陷率。同期使用原省卫生和计划生育委员会试运行的DRGs分组器软件,依据病案首页进行分组,并由第三方按月反馈这两家医院的出院病人入组率。同期收集省内其他三级医院的平均入组率。
1.2.1 病历缺陷分析系统
病历质控时,因质控人员水平不一,采用的质控标准不一样,导致质控的缺陷数据没有说服力,难以达到服众的目的。手工质控时,通过手写缺陷条,返回病房医师,出现质控数据不能及时反馈给医务人员,也不易进行数据汇总、分析。为了解决此类问题,我们独自研发了病历缺陷分析系统,把我省病历质控标准作了标准化数字处理,通过系统信息化的处理,可以实现无论质控人员水平高低,只要缺陷一样,质控的标准就一样,实现了病历缺陷的标准化录入,最大限度地防止由于质控人员业务水平差异导致的缺陷录入差别。缺陷录入系统后,医务人员通过网络随时能发现病历缺陷,及时与质控人员进行沟通交流,有利于提高双方的业务水平,促进病案质量的持续改进。科室可以在月底利用系统分析病历缺陷的性质、好发的项目位置及严重程度,这有利于科室进行有针对性的整改,降低病历缺陷。
此外,由于质控标准的统一,提高了质控数据的质量,因此,质控的标准化数据,可以作为科室每月绩效考核的数据进行使用,通过绩效考核,督促科室及医务人员自发地提高病历质量。另外,通过系统信息化处理能够大幅度简化工作流程,使病历归档环节,即回收、交接、分配合为一个扫码操作,同时可以强化关键节点管控,在计算病案归档率的同时向病历质控人员分配病历,系统自动提示主管医师、病房主任及病历质控人员,督促病历归档及质控。
1.2.2 DRGs分组器运行平台
无论作为医保支付依据,还是将其衍生的病历组合指标(Case Mix Index,CMI)值、时间消耗指数、费用消耗指数、低风险死亡率用于医院绩效评价[3],DRGs分组的依据来源于病案首页,病历质量的提升势必影响到DRGs各指标的测算。医院DRGs入组率低,不仅影响到CMI值的准确性,也影响医院DRGs组别覆盖率,这2个指标都是三级医院综合服务能力评价的重要指标。在第三方支付上,如果病案首页质量差,不仅会导致医院应收费用少收,还可能导致医保支付方拒付。故我们使用DRGs作为考核病历质量的指标之一。
2 结果
通过上述工作,医院的病案质量明显提升,病案缺陷率持续下降,DRGs 入组率提高。两家医院的病案缺陷率变化趋势见图1;DRGs入组率数据见图2。由图2可见,两家医院2017年12月DRGs入组率在99.90%以上,而某省同期三级医院的平均入组率为98.995%。
3 讨论
3.1 病案信息化的进展对病案质量的影响
病案是医务人员在对患者进行问诊、检查、诊断、治疗、护理等医疗活动中形成的文字、图表、影像等材料,并经综合、分析、整理后归档的记录[4]。当前医院的病案信息化,已经在电子病历的基础上,将病案全流程、全部文档数字化,由此产生的电子病案存储量大、传输快、使用方便,具有高度共享性[5]。与传统手工病案管理相比,电子病案简化了工作流程,节省了大量的人力、物力和病案存储空间,提高了病案管理各环节的工作效率,使得病案管理人员有时间更好地关注病案质量。传统的病案质量管理,主要通过人工识别病案内缺项、漏页等缺陷,而全流程信息化以后,病案管理人员可以对病案内容进行深入分析、加工,提炼出有效信息,用于交叉稽核,对病案质量进行监控。
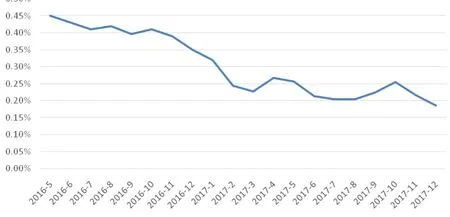
图1 两家医院病案平均缺陷率变化
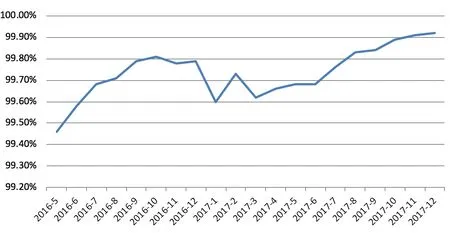
图2 两家医院DRGs平均入组率变化
国内对病案管理的研究多集中于评价数字化病案对医院病案服务的利用效果。既往研究[6]显示,在病案服务范围方面,面向临床、科研、教学、管理、公检法、医疗保险等方面的病案信息服务大幅增长。国务院办公厅《关于进一步深化基本医疗保险支付方式改革的指导意见》要求各地要选择一定数量的病种实施按病种付费,国家选择部分地区开展按DRGs付费试点,因此,DRGs入组率及分组准确性成为病案质量的重要指标,而病案信息化是提升DRGs入组率的必经之路。
3.2 以病案信息化为基础的病案管理标准化体系建设
标准化建设是现代医院管理的特征之一。而病案信息化的发展,对病案管理标准化体系建设提出了新的要求[6]。病案管理的标准化体系,不仅是信息系统中的编码、数据交换格式、协议的标准化,还包括了管理体系、操作流程的标准化,从制药业的经验来看,使用标准作业程序(Standard Operating Procedure,SOP)是标准化体系落地的重要保障。我们在信息系统的基础上,建立符合三级医院特点的病案管理SOP,聚焦病案质量内涵的建设,将标准化的思维贯彻于病案管理的整个工作流程,为医院利用病案产生的数据进行质量管理、绩效管理、支付管理提供全面、准确的数据。
3.3 新形势下病案管理的机遇和挑战
随着2017年《国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见》[7]的发布,原国家卫生和计划生育委员会发布《三级综合医院医疗服务能力指南》,为病案信息化和标准化发展带来了新的挑战和机遇,DRGs支付试点启动。病案首页的诊断、主要处置或手术的编码准确性将直接影响医保支付。从国际经验来看,将经历病案编码不足、过度编码、医保局严查后拒过的阶段,如何缩短这一过程,对医院管理尤其是病案管理带来巨大挑战。借助DRGs分组要求,病案管理各环节可以建立质量检测和分析的模式[8],如何降低病历缺陷,提高院内、行政区域以及全国的病案数据质量,成为行业内管理者研究和探讨的热点。《三级综合医院医疗服务能力指南》提出,可通过关键病种、关键技术评价医院服务能力,而这些数据只能通过病案首页信息提取,但是抽查时,一定会通过完整病案分析确定。病案管理部门应当利用信息化的基础,对医师所写的诊断、处置的准确性以及与病案内容的一致性进行校验分析,再进行编码,不仅需提升病案首页信息的准确性,还应当提升整个病案的质量,使病案的索引数据和过程数据保持一致。只有通过信息化和标准化管理手段相结合,才能持续提高病案质量,为分析利用病案数据打下基础。
4 结论
病案管理无论是通过信息化、工作流程标准化,还是质量管理标准化,以及基于多种院内信息系统的整合、集成,都可以不同程度地提升病案质量,降低缺陷率。但是,以信息化为基础,以标准化理念管理整个病案管理全流程的方法和技术必将成为病案管理的重要方法。
