3D ASL-DWI与FLAIR-DWI双MISMATCH技术对不明发病时间急性脑梗死患者再灌注治疗评估
2018-09-11温宏峰李继来王培福
温宏峰, 金 迪, 李继来, 王培福
当前对于急性缺血性卒中的患者,时间窗内有静脉溶栓或血管内治疗适应证的,可以静脉溶栓或行血管内治疗。国内外指南推荐:静脉溶栓时间窗<4.5 h;血管内治疗前循环时间窗<6 h[1~3]。然而大约有30%的急性缺血性脑卒中患者不能获得明确的发病时间,这部分人包括醒后卒中(约占25%左右)、不能明确说出发病时间且缺乏目击证人的患者。这些患者如果按照当前普遍处理方法,通常会被从静脉溶栓或血管内治疗中排除。那么,如何高效、准确的评估这些患者,并选取合适的治疗手段,以免错过最佳治疗时机,多模态影像学使解决这一问题成为可能。
1 材料与方法
1.1 研究对象 选取我院神经内科2016年3月-2018年3月其间首诊急性脑梗死患者,选取其中30例无明确发病时间急性脑梗死患者,入选标准:(1)不明确具体发病时间的前循环急性脑梗死患者,包括醒后卒中患者;(2)被发现卒中样表现至入院时间小于3 h;(3)美国国立卫生研究院卒中量表(NIHSS)神经功能缺损程度评估>4分,病前改良Rankin(mRS)评分为0分;(4)前循环梗死;(5)年龄≥18岁。其中,男17 例,女13例,年龄 56~86 岁,平均 (71.6±8.6)岁。所有患者及家属对本研究完全知情同意,已通过我院伦理委员会审核。另外连续选取45例明确发病时间的急性脑梗死患者,入选标准:(1)症状出现小于4.5 h;(2)NIHSS评分>4分,病前mRS评分0分;(3)前循环梗死;(4)年龄≥18岁。男 26 例,女19例,年龄60~85岁,平均(70.2±9.3)岁。两组的排除标准遵循中国缺血性脑卒中急性期诊疗指导规范[4]。两组患者主要临床资料基线比较无统计学差异(P>0.05)(见表1)。
1.2 检查设备与检查方法 采用GE Discovery MR 750 3.0T扫描仪进行扫描,32通道头颈部联合一体相控阵线圈。扫描参数:液体衰减翻转恢复序列(Fluid attennated inversion recovery,FLAIR)参数(TR/TE=7200/180),核磁弥散加权像(Diffusion weighted imaging,DWI)参数(TR/TE=4200/80)。扫描厚度为5 mm,层间距为5 mm,FOV250 mm×250 mm。磁共振血管成像(Magnetic resonance angiography,MRA)参数:层厚 3 mm、TR/TE=30/3;重建矩阵256×256。三维动脉自旋标记成像(Three dimensional arterial spin labeling,3D-ASL)技术参数:全脑三维轴位定位,两次标记采集:标记组与非标记组;层厚 3.5 mm,TR:3600 ms、TE10.8 ms,标记延迟扫描时间为1.5 ms,扫描时间为2500 ms,扫描体位及方法:患者仰卧将头部置于线圈内,调整患者位置为标准仰卧位,扫描基线为听眦线,扫描范围包括全脑。
1.3 图像处理分析 所有采集的3D ASL图像原始数据传输至ADW4.6工作站,进行后处理,Func-tool软件,获取动脉自旋脑血流量图(Cerebral Blood Flow,ASL-CBF),伪彩图的颜色通常是基于蓝色到红色的过渡(低-高灌注,低灌注定义为 rCBF<0.9)。由两位影像科副主任医师及一位神经内科副主任医师共同分析,测绘出低灌注区及相应DWI新发脑梗死的范围(DWI 高信号的多层测量的最大值、ASL 测量相应层面的最大范围),同时计算新发梗死区与对侧正常脑组织的相对脑血流量(rCBF)。
1.4 再灌注治疗 30例不明发病时间的急性脑梗死患者同时满足3D ASL灌注减低区/DWI高信号区>1.2且FLAIR相应DWI的高信号区未显影(见图1),对其进行静脉溶栓,对其中MRA发现有大血管闭塞的20例患者行桥接治疗(见图2)。连续选取时间窗内(<4.5 h)急性脑梗死再灌注治疗的患者45例(其中单纯静脉溶栓16例,桥接治疗29例)。不明时间窗与明确时间窗再灌注治疗方法为静脉溶栓或桥接治疗。静脉溶栓具体方法是:采用阿替普酶(50 mg/支,德国Boehringer Ingelheim公司),一次用量 0.9 mg/kg,最大剂量<90 mg,先予10%的剂量静脉推注,其余剂量1 h内持续静脉泵入。血管内治疗的具体方法是:血管内介入治疗前,快速行病变侧脑血管造影,了解血管狭窄或闭塞部位、前向血流。根据医师经验、病变特点及患者具体情况,选择血管内机械开通(机械性取栓、导管抽吸等)或血管成形术。术后闭塞远端血流达到2b/3级[改良脑梗死溶栓疗法(modified thrombolysis in cerebral infarction,mTICI分级)]再通。比较两组治疗前及治疗后24 h NIHSS评分、90 d mRS及颅内出血发生率。
2 结 果
两组治疗前后NIHSS评分比较均有明显改善,差异有统计学意义(P<0.05)。90 d mRS组间比较无明显差异(P>0.05)(见表2)。不明时间窗组发生桥接治疗后非手术相关性颅内出血1例,明确时间窗组发生静脉溶栓后颅内出血1例。
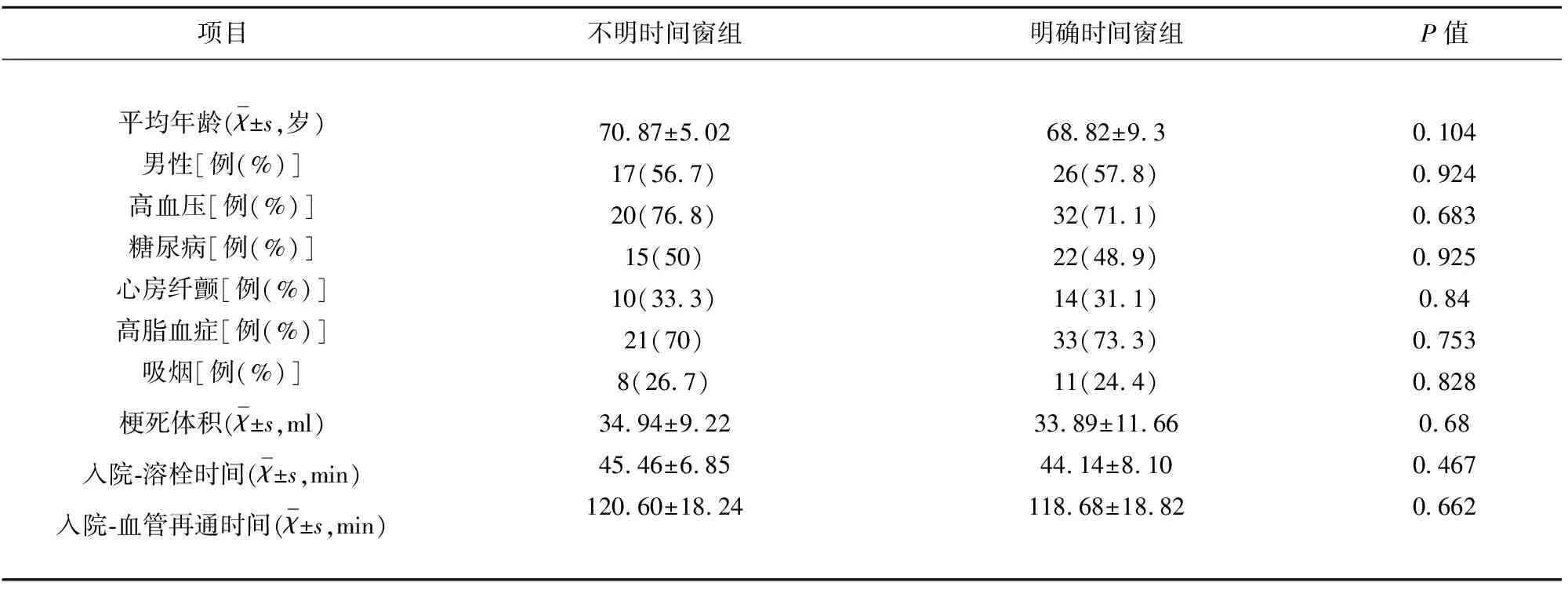
表1 两组患者一般临床资料比较

表2 两组患者再灌注治疗前、治疗后24 h及90 d临床结局比较
两组治疗前后NIHSS评分比较*P<0.05;两组治疗后90 d 组间mRS比较△P>0.05
3 讨 论
对不明时间窗急性脑梗死的再灌注治疗仍是一个世界性难题,有研究表明这些不明发病时间的急性脑梗死患者和那些明确发病时间在3~6 h的患者有着相类似的临床特征和影像学表现,推测他们的病理生理状况是相一致的[5],而对于醒后卒中的患者,卒中多数发生于醒前的那一刻[6,7],对于这类患者有着再灌注治疗的可能性,问题是如何把这部分患者筛选出来。
时间窗固然重要,然而更重要的是需个体化评价缺血脑组织的病理生理状况。在急性缺血性脑血管病中,DWI高信号代表细胞毒性水肿导致的水分子布朗运动受限,梗死发生数分钟后即可显影。FLAIR对血管源性水肿敏感,梗死发生后数小时显影,醒后卒中的患者有相当一部分存在DWI-FLAIR的不匹配(即DWI高信号,而FLAIR无明显显影)[8],有研究认为存在这种不匹配可以行再灌注治疗[9,10]。2018年新英格兰医学杂志在线发表了WAKE-UP相关研究论文:经过磁共振DWI-FLAIR检查存在mismatch的发病时间不明患者静脉溶栓治疗是安全有效的。DWI主要反应梗死核心,核磁灌注加权像(Perfusion weighted imaging,PWI)反应缺血低灌注范围,通常PWI显示的血流低灌注区大于DWI显示的异常高信号区,PWI-DWI这种不匹配(一般>20%)代表存在缺血半暗带(Ischemic Penumbra,IP),是目前临床上最常用的判定IP的方法。动脉自旋标记 (Arterial spin labeling,ASL)技术是一种无需对比剂的新的脑灌注成像方法,具有无创、安全、易操作、成本低、后期图像处理简单、检查可重复性强等诸多独特的优点。近年来3D ASL已广泛应用于临床。3D ASL结合DWI可以探测缺血半暗带的存在[11]。本研究创造性地将多模式MRI的DWI-FLAIR、3D ASL-DWI的双不匹配技术应用于临床,既能评估患者梗死部位脑缺血的病理生理状况(是否达到血管源性水肿程度,可间接评估发病时间)[12],又能评价有无缺血半暗带,使用此双MISMATCH技术,结合MRA技术能科学指导不明时间窗脑梗死患者的急性期治疗。本研究正是采用这一创新性双MISMATCH技术对30例不明时间窗患者进行了再灌注治疗,治疗前后比较,疗效显著,90 d mRS评分与时间窗内再灌注治疗患者相比,无显著性差异,只发生1例桥接治疗后非手术相关性颅内出血病例,提示安全性也较为可靠。
3D ASL、FLAIR与DWI双不匹配既能科学评估IP,又能评估组织的病理生理状况,间接评估发病时间,对治疗有较强的指导意义。国内外关于3D ASL与DWI的是否匹配判断IP鲜有提及,目前尚未发现有关3D ASL、FLAIR与DWI双不匹配,联合MRA等多序列组合分析判断急性脑梗死IP、病理生理组织窗及责任血管以指导治疗的有关报道。但本研究目前病例数较少,尚需进一步扩充患者数,提供更可靠的有效性及安全性结果。

图1 醒后卒中患者,再灌注治疗前双MISMATCH技术评估:DWI阳性、FLAIR阴性;3D ASL灌注减低区/DWI高信号区>1.2

图2 MRA:左侧颈内动脉未显影,行血管内治疗。术前正位、术前侧位:左侧颈内动脉起始部闭塞,远端眼动脉少量返流,给予行颈动脉支架置入;术后正位、术后侧位:左侧颈内动脉开通显影
