急性脑梗死患者静脉溶栓前急诊生化与溶栓后早期转归及预后的关系
2019-10-17王红霞胡洪涛闫立荣
王红霞,胡洪涛,姜 明,闫立荣
急性缺血性脑卒中是最常见的脑卒中类型,占全部脑卒中的60%~80%[1]。众所周知,脑卒中具有高发病率、高致残率、高死亡率以及高复发率。因此,对于缺血性脑卒中的治疗应强调早诊断、早治疗。目前国际上公认的有循证医学证据的缺血性脑卒中最有效的急性期治疗方法是静脉溶栓治疗[2]。但静脉溶栓除了有溶栓后脑水肿、出血转化、血管再闭塞等并发症外,临床预后也各有不同,故关于静脉溶栓后转归及预后的影响因素的探讨对临床价值很大。目前公认的影响溶栓预后的指标包括年龄、溶栓前NIHSS评分及血糖等[3]。对于急性脑梗死静脉溶栓患者溶栓前都会进行急诊生化检查,本研究中,旨在利用临床易获得的化验指标,探讨其与静脉溶栓后早期转归、预后的关系,以期为临床更好进行溶栓治疗、评估溶栓风险及预后提供更多依据。
1 研究对象及方法
1.1 研究对象 2014年6月~2019年5月于北京积水潭医院就诊的经重组织型纤溶酶原激活剂(Recombinant Tissue Plasminogen Activator,rt-PA)即阿替普酶静脉溶栓治疗的急性缺血性卒中患者,患者需有完整的溶栓前急诊生化指标,及溶栓后病历资料,共计67例患者入组。
1.2 资料收集 所有入组患者均记录详细一般资料:如性别、年龄、溶栓时间、溶栓前血压、既往史(高血压病、糖尿病、冠心病、房颤、陈旧脑梗死、抗血小板及他汀药物应用史)、个人史(吸烟饮酒史);溶栓前急诊生化指标,包括谷丙转氨酶(ALT)、谷草转氨酶(AST)、谷氨酰转肽酶(GGT)、白蛋白(ALB)、总胆红素(T-Bil)、直接胆红素(D-Bil)、尿酸(UA)、尿素氮(BUN)、肌酐(Cr)、血糖(Glu)、总胆固醇(Chol)、甘油三酯(Trig)。
1.3 早期转归及早期预后评估 使用美国国立卫生研究院卒中量表(NIHSS)评估溶栓前后神经功能情况。记录患者溶栓前NIHSS评分及溶栓后24 h NIHSS评分,以二者差值(ΔNIHSS)评估早期转归:其中ΔNIHSS≥4分为显效组、1~3分为有效组、≤0分为无效组;溶栓7 d以改良Rankin评分(mRS)记录早期预后:其中mRS评分≤2分为预后良好组、3~4分为预后一般组、5~6分为预后差组。比较上述各组间溶栓前急诊生化指标差异。同时记录溶栓后不良事件发生情况,包括溶栓后出血转化及死亡患者资料。
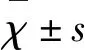
2 结 果
2.1 一般情况 符合入组条件的共计67例患者,均于发病4.5 h内,满足rt-PA静脉溶栓适应证,无禁忌证,签署知情同意书(急性脑梗死诊断标准及静脉rt-PA溶栓治疗入排标准参见中国急性缺血性脑卒中诊治指南2010、2014、2018版)。其中女性17例(25.4%),男性50例(74.6%),年龄30~83岁,平均年龄(61.94±10.50)岁,溶栓平均时间(126.55±36.72)min。其中合并高血压病42例(62.7%)、糖尿病12例(17.9%)、冠心病8例(11.9%)、陈旧脑梗死13例(19.4%)、房颤1例(1.5%),吸烟40例(59.7%),饮酒32例(47.8%)。67例溶栓患者中,共有6例发生不良事件(9.0%),其中3例出现溶栓后出血转化,2例死亡,1例发生溶栓后出血转化并导致死亡。
2.2 溶栓有效性 记录患者溶栓前、溶栓后24 h以及溶栓后7 d的NIHSS评分,比较各组间NIHSS评分(见表1),可见溶栓后24 h与溶栓前、溶栓后7 d与溶栓前NIHSS评分均有统计学差异(P=0.000、P=0.018,P<0.05),而溶栓后24 h以及溶栓后7 d NIHSS评分无统计学差异(P=0.535,P>0.05),说明溶栓治疗可有效降低急性脑梗死患者NIHSS评分,改善临床症状。

表1 溶栓前后NIHSS评分
2.3 溶栓前生化指标对溶栓后24 h早期转归的影响 依据NIHSS改善情况(ΔNIHSS),分为显效组(10例)、有效组(27例)、无效组(30例),比较各组间溶栓前生化指标(包括ALT、AST、GGT、ALB、T-Bil、D-Bil、UA、BUN、Cr、Glu、Chol、Trig)的差异,结果如下:
2.3.1 显效组与无效组 经过检验后,有统计学差异(P<0.05)的生化指标包括溶栓前T-Bil、血糖,提示溶栓后24 h疗效显效组比无效组有更高T-Bil、更低的血糖水平(见表2)。
2.3.2 有效组与无效组 经过检验后,有统计学差异(P<0.05)的生化指标包括溶栓前T-Bil、D-Bil、血糖,提示溶栓后24 h疗效有效组比无效组有更高T-Bil、D-Bil、更低的血糖水平(见表3)。
2.3.3 显效组与有效组 上述所有生化指标均无统计学差异(见表4)。
2.3.4 溶栓前生化指标对溶栓后早期预后的影响 对所有溶栓患者于溶栓后7 d进行改良Rankin评分评估,根据改良mRS评分,分为预后良好组(56例)、预后一般组(2例)、预后差组(9例),比较各组间溶栓前急诊生化指标(包括ALT、AST、GGT、ALB、T-Bil、D-Bil、UA、BUN、Cr、Glu、Chol、Trig)的差异,最终仅预后良好组与预后差组溶栓前尿酸水平具有统计学差异,提示溶栓前更高的尿酸水平与溶栓早期良好预后相关(见表5)。
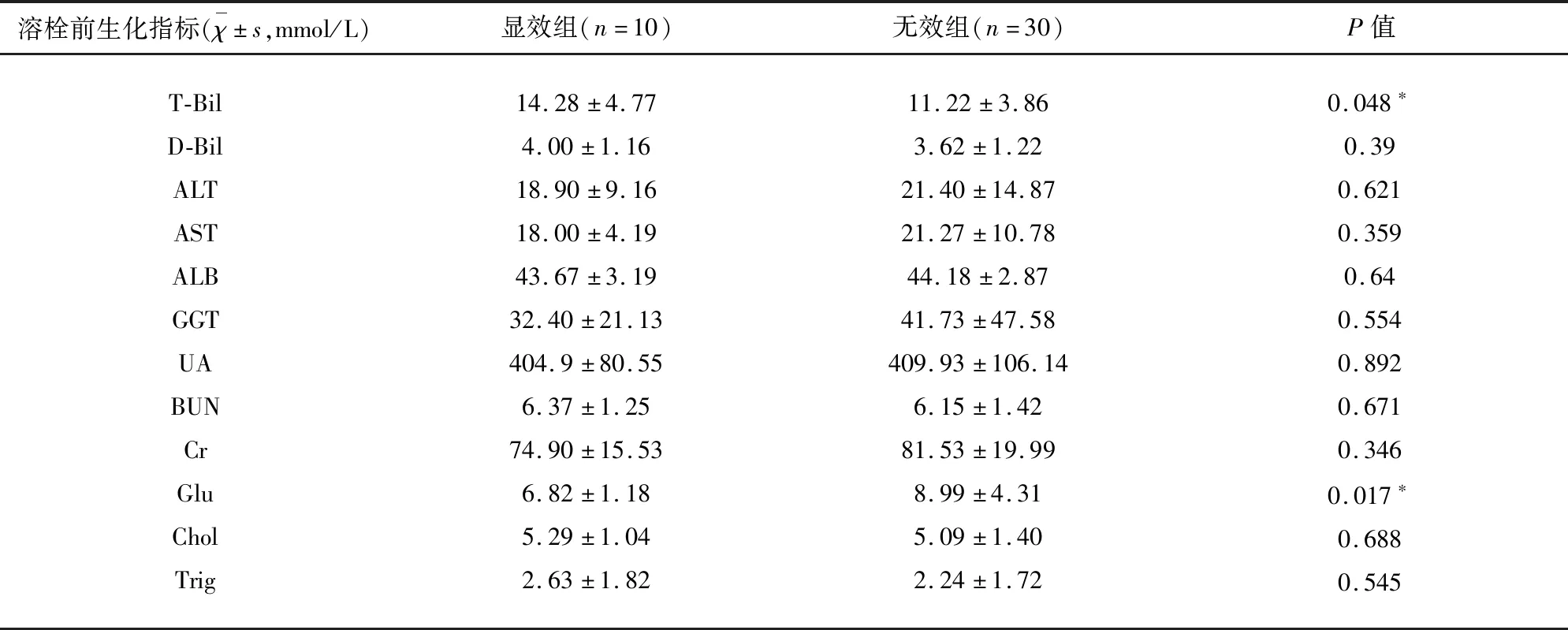
表2 显效组与无效组溶栓前生化指标比较
*P值小于0.05
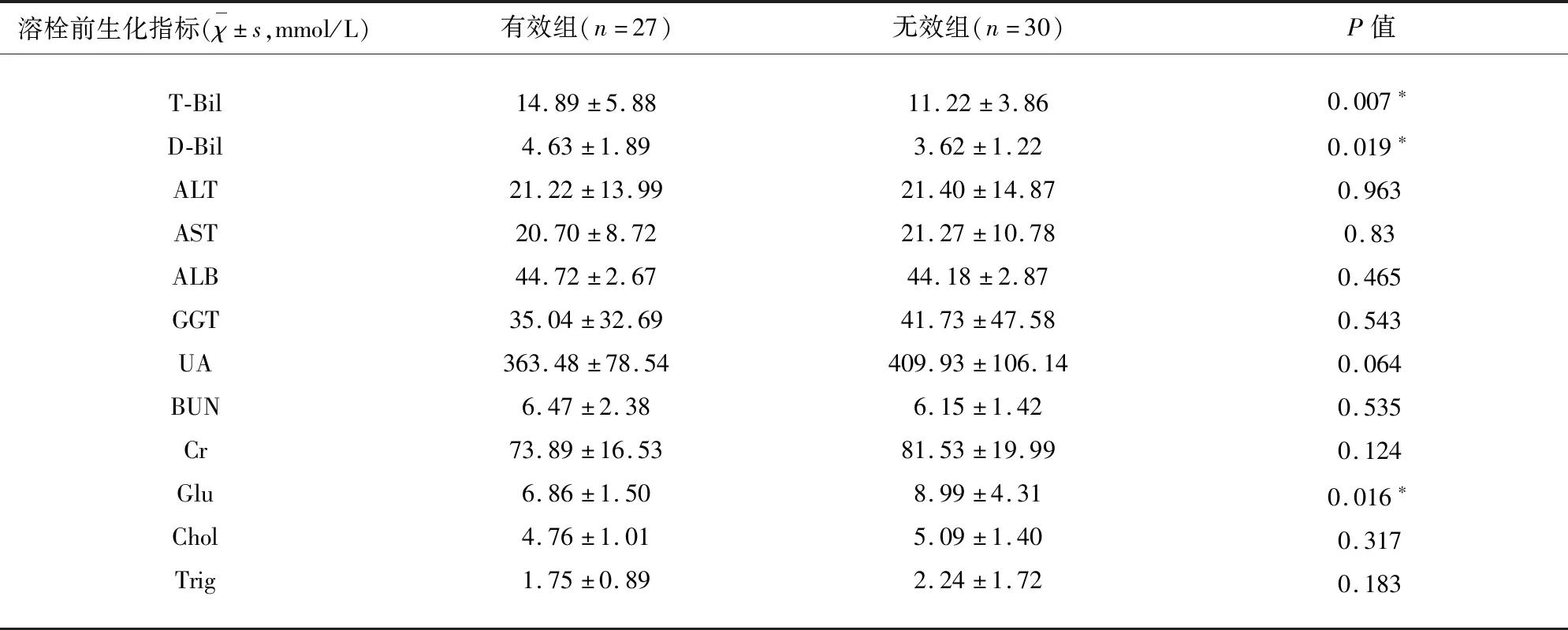
表3 有效组与无效组溶栓前生化指标比较
*P值小于0.05

表4 显效组与有效组溶栓前生化指标比较
表5 溶栓后7 d预后良好组及预后差组溶栓前生化指标比较
*P值小于0.05
3 讨 论
本研究中,将急性脑梗死溶栓后早期转归及预后以NIHSS评分改善及改良Rankin评分进行好中差分组,比较各组间溶栓前急诊生化指标差异,最终发现,溶栓前相对更高的胆红素、更低的血糖水平,与溶栓后24 h早期良好转归相关;而溶栓前更高的尿酸水平与溶栓后早期(7 d)良好预后相关。
3.1 胆红素与脑梗死及静脉溶栓 胆红素是血红蛋白降解后的代谢产物,以前被认为是人体内的代谢废物,但现在越来越多的研究证实其不只是体内的代谢产物,还是体内天然存在的抗氧化剂,具有抗氧化、抗炎及神经保护作用[4],可减少氧化LDL产生,而后者与动脉粥样硬化形成明确相关。卒中发生后的早期脑损伤通常与氧化应激相关,胆红素的上述生理机制使得其可预防卒中发生、降低卒中严重程度[5]。在Wang的研究中,提示高胆红素水平与卒中后早期预后更好相关[6]。而在国内李鹤婷的研究中[7],进一步提示了高胆红素水平与溶栓治疗后早期预后更好相关,与本研究结果相符。
3.2 尿酸与脑梗死及静脉溶栓 本研究中发现,溶栓后早期良好预后的患者较预后差的患者具有更高的尿酸水平,提示高尿酸水平与溶栓后早期良好预后相关。众所周知,尿酸作为人体内嘌呤化合物的最终代谢产物,是人体内一种天然的抗氧化剂[8],而氧化应激与急性脑梗死、动脉粥样硬化的发生关系密切。既往关于尿酸与急性脑梗死关系的研究较多,说明尿酸在急性脑梗死发生、发展的过程中发挥多种作用。近年来尿酸与rt-PA溶栓治疗的相关研究也越来越得到重视,多项动物实验表明,尿酸可减少卒中发生时的脑损伤及改善缺血再灌注的结局[9,10]。在国内外的多项研究当中,均发现血清内源性高尿酸水平较低尿酸水平溶栓后早期预后更佳,且溶栓后不良事件发生率并未增加[7、11、12]。
3.3 血糖与脑梗死及静脉溶栓 糖尿病是传统公认的心脑血管常见危险因素,比起脑出血,糖尿病患者更易发生缺血性脑卒中[13]。而脑梗死发生时,应激性血糖升高也十分常见。血糖升高一方面促进卒中的发生,一方面更直接影响卒中的预后。其导致卒中更差预后的机制很多,血浆中血糖的升高可加重脑缺血半暗带中线粒体的损伤、造成酸中毒,破坏血脑屏障,加重脑水肿,还可以刺激糖皮质激素分泌,后者可造成血管舒张异常,从而限制了血管的再通[14~17]。在Nazeeha等的研究中,发现入院时基线血糖高与卒中更差预后及溶栓后症状性颅内出血相关[18]。在Maher等的研究中[19],将入院时基线血糖大于7.7 mmol/L定义为高血糖,结果发现高血糖与静脉溶栓后更低的血管再通率及临床更差预后相关,与本研究结果相符。
综上所述,本研究利用临床易获得的急诊生化指标,初步探讨其与静脉溶栓后早期转归、预后的关系,发现溶栓前相对更高的胆红素、更低的血糖水平,与溶栓后24 h早期良好转归相关;而溶栓前更高的尿酸水平与溶栓后早期(7 d)良好结局相关,这些结果与既往研究结果相符,提示对临床溶栓评估有一定意义和价值。但尿酸、胆红素与脑梗死预后的相关性目前尚无统一定论,亦有研究得出相反结果[20,21],且本研究总体样本量较小,各组分配患者人数偏少,尤其对于溶栓后出血转化及死亡的化验指标比较无法客观进行,均需待临床资料的进一步积累及更大规模的临床研究以探索。
