近20年中国麻疹的流行与防控
2018-09-04方海旭赵继军
方海旭,赵继军
(青岛大学复杂性科学研究所,山东 青岛 266071)
1 概述
麻疹是由麻疹病毒(Measles Virus,MV)引起的急性呼吸道传染病。麻疹病毒是一种单链负RNA病毒,通过空气和直接接触传播[1]。麻疹传染性强,传播迅速,是中国法定报告管理的乙类传染病。除了发热、眼结膜炎等临床症状,麻疹引起的常见并发症有肺炎及肝损伤[2]。麻疹具有传播迅速,波及面广,反复流行,发病率高,死亡率高等特点。其流行不仅严重危害人类健康,而且制约国民经济的发展。世界卫生组织(WHO)曾将麻疹列为在2012年消灭的传染病,但这个目标并没有实现,目前WHO的目标是到2020年在至少5个WHO区域根除麻疹[3]。各国政府及卫生防疫部门无不高度重视麻疹病毒流行状况的监测和预防[4]。
通过采取各种控制措施,中国麻疹的发病数大幅下降,但目前仍是全球年发病数最多的国家之一。从2002-2016年全国麻疹报告发病数(图1a)可见,2013年开始中国麻疹疫情略有回升,根除麻疹的形势仍十分严峻。另外,在麻疹免疫控制的过程中发现了一些现象,其中的原因值得深入研究。例如,参阅了大量有关中国麻疹免疫的资料后发现许多地区的免疫覆盖率据报告已达95%以上,甚至99%以上,但这些地区每年仍有一定数量的麻疹发病数,为什么高免疫率下不能消除麻疹这个问题需要深入探讨。同时,有许多研究表明中国麻疹近些年的流行仍呈年周期性,冬春高发[4],这种流行特性与麻疹在西方国家免疫后的特性有很大不同。为了回答这两个以及更多的麻疹控制过程中出现的问题,并为中国麻疹消除的防控工作提供理论依据,需应用动力学模型或复杂网络模型对麻疹的动态传播特性进行分析。为建立适当的麻疹动态传播模型以及给定模型参数范围,需对麻疹近些年在中国的流行与防控有全面的了解。
本文不是对中国麻疹研究的某一特定方向的系统评价,而是对中国麻疹的流行病学特性、血清学特性、免疫防控等多方面研究的综述。这几个方向的研究结果也明确说明了麻疹在中国近二十年的流行与控制情况。
2 材料与方法
分别以中英文进行文献检索,由于中文相关文献数量庞大且2014年之前已有综述[6,8-9],所以主要检索了2014-2017年发表的中文文献。以“麻疹”、“流行病学”、“血清学”、“免疫”、“气候”等作为搜索关键词,在万方数据库医药卫生学科分类下检索相关中文文献共1 800余篇。对部分内容,如关于麻疹免疫的内容,进行了不限年限的有针对性的检索。在Web of Science上以measles和China为关键词进行检索,共检索出300余篇外文文献,发表时间从1995-2017年。检索的文献包括所选择的文献库中1995-2017年的英文文献、2014-2017的中文文献以及2014年以前的中文综述文献。经过对文献摘要和全文的阅读,对于研究内容或结论重复或相似的文献进行了剔除,最终共筛选出35篇相关文献。
3 麻疹现阶段研究进展
中国在不同阶段对麻疹采取了不同程度的防控措施。在中国,麻疹疫情可大致分为3个阶段:1949-1964年是中国麻疹自然流行阶段[5],未使用疫苗,发病率、死亡率高,年均发病率1.3%左右,大约1-2年出现一次大流行[6];1965-1978年为不规则接种阶段,全国普种麻疹减毒活疫苗,但免疫程度不均[7],年均发病率下降到0.5%万人左右,每隔3-5年有一次流行高峰;1979至今为计划免疫管理阶段,期间实施了巩固计划免疫——冷链转运管理,保证了95%以上的疫苗接种率,年均发病率下降至0.03%左右;2006年中国实施了2006-2012年麻疹消除行动计划,目前正在实施WHO的2013-2020计划。
本文主要对近20年有关中国麻疹的流行病学、免疫防控、血清学、发病数的可能影响因素等方面进行简要综述。
3.1 麻疹流行病学特征
近几年众多学者应用麻疹报告数据对中国一些省、市、地区的麻疹流行病学特征做了大量分析。
3.1.1 麻疹报告发病数的时间序列特征
中国麻疹的发病数呈年周期性,且在不同流行阶段发病高峰的时间有所不同。在第一阶段(1949-1964年),中国麻疹发病的高峰期主要以冬春为主,一般报告发病数由1月开始上升,2-5月高发,6-7月下降,10、11月最少,流行持续时间长[4]。第二阶段(1965-1978年)发病高峰明显后移约1个月,流行持续时间明显缩短[4]。第三阶段(1979年至今)发病高峰仍有后移,季节高峰削平,流行持续时间继续缩短,发病率降至较低水平,但周期性规律稳定[10]。2014年全国多以3-6月为报告发病数的高峰[11],2013年蒙古自治区在4-7月的病例占总病例的94.95%[12]。相对比较特殊的是,2010年至2014年深圳市发病高峰较为持久,为3-9月[13];2009-2012年济南市麻疹高发季节提前,为1-5月[14]。
3.1.2 麻疹报告发病数的年龄占比及人群分布
麻疹属于儿童群体多发的传染病,免疫实施后,中国麻疹发病者仍以10岁以下儿童居多,其中主要以幼托前儿童为主,其次是幼托儿童、学生及其他人群[15]。各地区年龄占比的分布存在差异[11,16],例如,2014年4岁以下发病数所占比例从重庆市、贵州省的75%左右到北京市、天津市的30%左右不等(图1b)。
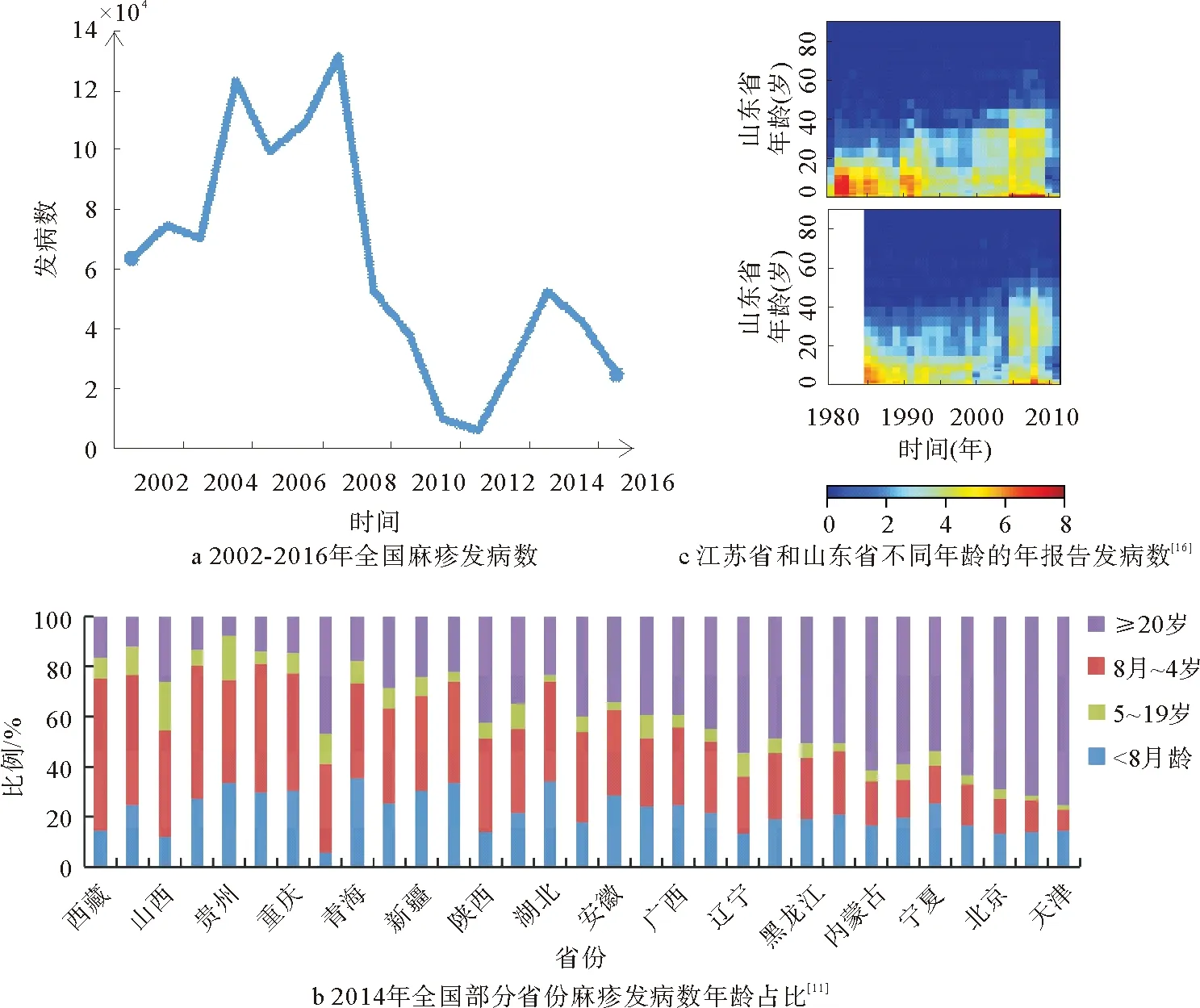
图1 近年中国麻疹发病数及年龄占比Fig.1 Reported cases and and age ratio of measles in China in recent years
各年龄组发病数占比在不同流行与控制阶段有所改变[16],尤其是成人发病数占比提高。例如,2009-2012年重庆市<5岁组的麻疹发病率最高,之后随着时间推移而下降,20-34岁成人组发病数则相对增高[17]。对更长时间段的全国各省的麻疹发病数年龄占比的研究,揭示了麻疹发病年龄“成熟化”的趋势[16]:虽然发病仍然主要集中在8月龄以下,但15岁以上人群发病人数近几年显著提高,其中占比较高的成年组的年龄逐渐增大。产生这个现象的原因被认为是1979年开始实施的独生子女政策所导致的人口结构的重大变化(图1c)。
部分研究还对人群的职业分布进行了分析对比,例如2009-2014年成都市本地人口中<1岁组发病最多,流动人口15-30岁组发病最多[18],而深圳某区2009-2014年麻疹患者以工人和家务人员及待业人群为主[13]。
3.1.3 麻疹报告发病数的性别占比
在各年龄段分组中,男性人群的麻疹发病率均高于女性人群。以对重庆市2007-2014年、湖北省2009-2014年、安徽省2014年和连云港市2005-2013年麻疹发病数据的研究为例,男女性别比约为1.41-1.74∶1[19-22]。
3.1.4 麻疹报告发病数的空间特征
麻疹易在人口较多的区域传播。由于中国的地理空间情况复杂、区域较大,2005-2014年全国的麻疹报告发病数在地理上不是随机分布,每年均存在空间相关性[23];西部地区的高值-高值聚集区(单元区域发病率高且相邻单元发病率也高)持续存在,但规模在逐渐减小,同时,在华北和东北形成了新的高值-高值聚集区[23]。近年来中国西部发病率得以控制,与东部麻疹发病强度的差异缩小。麻疹报告发病数在省内也存在显著的空间集聚[24-25]。
人口流动对麻疹疫情的影响尤为显著[24]。每年大量人员离开家乡到中国东部(如北京,天津,上海,江苏,浙江和广东)工业化城市务工,一方面可能导致麻疹的跨区域流动传播,另一方面也提高了当地麻疹易感人群数量、发病率及免疫压力等。
3.2 麻疹的免疫防控
3.2.1 麻疹疫苗
现阶段中国麻疹疫苗系用麻疹病毒减毒株接种鸡胚细胞经培养收获病毒液后冻干制成。结合中国实际情况制定的麻疹消除计划[26]提出,初始强化免疫目标主要是8月龄-14岁儿童,然后对未接种儿童和初免失败儿童提供2剂次麻疹疫苗接种;后续强化免疫是在初始强化免疫后,每隔3-5年,在一定范围内,短时间内对8月龄-4岁儿童开展的群体性接种,不考虑既往免疫史。
有研究表明成功的初始免疫诱导的免疫可能持续至少15年[27]。在这段时间内,第二剂疫苗只会诱导低抗体反应,并迅速降低至原来的水平,这表明初始免疫产生的免疫力比第二剂更持久。然而,也有迹象表明,如果在剂次之间间隔较长时间使用减毒麻疹病毒,则再免疫可能产生更好的结果。
3.2.2 麻疹免疫覆盖率
免疫覆盖率对疾病防控有着重要意义,免疫覆盖率越高越有利于控制该疾病的规模以达到消除的目的。近几年对不同省市地区的免疫覆盖率的统计分析显示,大部分地区覆盖率已达95%以上。以2013年内蒙古自治区为例,第一剂接种报告覆盖率为99.63%,第二剂接种报道覆盖率为99.51%[12]。同年,河南省麻疹疫苗接种率超过99%,补充疫苗接种率达到98%以上[28]。以上研究显示部分地区的免疫覆盖率已到达了很高水平。
值得注意的是,针对2005年广西省某地区农村儿童进行的免疫调查发现,第一次免疫接种的覆盖率为58.4%,第二次接种的覆盖率为76.9%[29]。可以推测总体免疫覆盖率较高但未达到消除目的一种可能是免疫覆盖不均,某些地方的农村和城市的免疫覆盖率存在较大差距,即使在部分城市有较高覆盖率,但伴随着人口流动麻疹仍在全国流行,难以根除。
3.2.3 麻疹监测系统及强化免疫活动效果
中国不同地区根据各地实际情况实施了多年的麻疹防控措施,且为响应麻疹消除计划的号召,建立和完善了儿童预防接种信息化管理系统。以成都市为例,该市的麻疹监测系统对该区域2009-2014年的麻疹疫情持续监测并进行统计分析,麻疹发病降到较低水平,但麻疹发病率与消除麻疹目标(低于1/100万)还有较大差距,存在薄弱人群和薄弱环节[30]。
一些文献对不同地区在强化免疫活动(Supplemental Immunization Activities(SIA))前后的麻疹发病率进行过对比研究,此类文献较多,但关于农村的SIA具体实施情况,并没有查到相关文献。天津市在2008年和2010年实施了2次麻疹-流行性腮腺炎-风疹联合减毒活疫苗(Measles,Mumps and Rubella Vaccine (MMR))强化免疫活动后,2012年麻疹发病率降至0.000 15%[31]。值得注意的是,天津市2005-2008年麻疹发病急剧升高(发病率0.013 04%-0.021 97%),天津市在2008年12月进行了SIA后,2009年麻疹发病率下降率0.001 6%,比2008年同期下降了92.33%[32]。同样地,广东省中山市在2005-2008年麻疹发病率下降趋势缓慢,2009年SIA后迅速下降,2012年达到最低点(0.000 9%),低发病率维持3年后,自2013年开始出现反弹(0.011 8%),但发病率仍低于SIA前。在这个时间段,SIA前发病率在0.013 4%-0.109 2%,SIA后在0.001 3%-0.011 5%[33]。
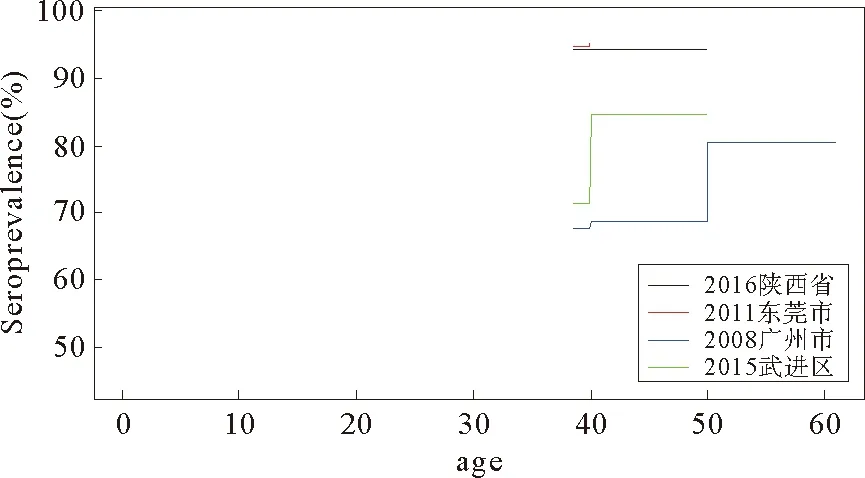
图2 不同地区依据年龄结构的麻疹抗体阳性率Fig.2 Age-structured measles antibody positive rate in different regions
SIA在各地均效果显著,高质量的SIA是降低麻疹发病率的重要措施。
3.3 麻疹的血清学研究
关于中国麻疹血清学的研究多为针对某省、市、区的数据的研究,且年龄组的划分不太一致,但不同地区不同年龄组的麻疹抗体阳性率的结果均反映了8月龄以上的婴幼儿的麻疹抗体阳性率最高,十几岁到三十几岁(不同研究在年龄上有差异)的麻疹抗体阳性率最低[34-37],见图2。以2011年东莞市为例[37],对不同年龄段共1 960份样本进行血清学检测,结果发现,15-30岁的人群麻疹抗体阳性率相对较低,而1-9岁和40岁以上年龄段的人群麻疹抗体阳性率最高。
进一步对婴幼儿组的血清学调查发现,其麻疹抗体阳性率随年龄的增长而减少,具体表现为婴儿自出生后体内的麻疹抗体水平在3月龄时迅速下降,至7月龄时基本转为阴性。低、中抗体水平组婴儿在3月龄时抗体水平均已转为阴性,而高抗体水平组的婴儿在5月龄时抗体水平仍为阳性[38]。例如在2009年的青海省,调查发现新生儿的抗体阳性率为98%,到4月龄时下降到77.3%,8月龄时下降至最低的53.2%[39]。
3.4 麻疹发病的影响因素
3.4.1 环境因素
麻疹属于呼吸道传染病,因而有文献利用甘肃省1965-2005年数据研究了沙尘暴事件对麻疹发病数的影响[40]。结果发现随着时间推移,沙尘暴强度逐渐减弱,麻疹发病率也逐渐下降,呈明显正相关。麻疹冬春季高发的周期性特点使人们联想到气候对麻疹发病的影响,发现麻疹发病率与每月风速呈正相关,与降雨量、相对湿度和空气压力呈负相关,与日平均气温呈显著负相关[41-43]。空气中的PM2.5也与麻疹发病率呈正相关,且气象因素分层分析显示PM2.5对麻疹的影响在高温、低湿度、高风速的日子较强[44]。麻疹发病与气象因素的关联性,还被追溯到2-3年前气象因素的影响。认为麻疹发病不仅与当时的气候变化相关,还可能与2-3年前的日平均气温等气候条件具有相关性[45]。
3.4.2 社会因素
影响麻疹发病的社会因素有:人口构成因素及文化教育因素,包括0-14岁人口比重(正相关)、平均受教育年限(负相关)、文盲人口占15岁以上人口比例(正相关)、城镇人口比重(正相关)等,以人均日生活用水量为代表的个人卫生因素(负相关),以及失业率为代表的社会状况因素(正相关)[46]。
另一方面,也有不少研究发现,人口流动影响了城市的人口密度,而且容易导致麻疹疫苗接种的紧张局面[47]。
4 讨论
关于中国麻疹的流行病学、血清学、免疫防控等方面的研究虽然每年有大量的文章发表,但多为小范围地方性的研究。很多研究内容还很缺乏,例如缺少对多地区较多年龄组的血清学数据的统计和分析,缺乏对麻疹流行病学特性在全国范围的比较性分析,缺乏对农村与城市之间免疫防控的差异的研究。然而有关这些方面的研究结果不仅可以为动态传播模型的建立提供有用信息,也能为进一步制定相对应的免疫计划提供重要依据。
麻疹是以儿童群体为主要感染人群的一类传染病。对于麻疹发病率年龄占比的分析,已经发现这些年主要发病群体年龄后移的情况,但对其产生的原因需进一步探究。这需应用基于年龄结构的传染病动态模型进行研究。基于年龄结构的传染病动态模型在欧美国家被有效地用于分析若干儿童传染病,但应用到对中国麻疹的传播的研究上非常少。对发病数周期性的影响因素的研究,大多基于统计上的相关性分析,没有相应的应用动态模型进行理论分析。在欧洲、美洲、非洲的国家,学校开学放假、雨季带来的人口流动等因素与出生率和免疫共同作用,是这些国家麻疹发病率周期性产生的原因[48-49]。这些因素是否也影响了中国麻疹发病率周期性?目前中国关于麻疹发病数周期性的研究仅限于气候和环境因素。为什么中国麻疹发病率周期性的影响因素与其他国家的有很大的不同?这些问题都值得进一步深入研究,需应用数学模型并结合报告数据对传播的动态进行分析。
高免疫率理论上可以达到麻疹消除的目的,但中国麻疹却并未消除。关于麻疹在高免疫率下持续流行的原因没有得到研究,可能的原因应包括:1)对免疫覆盖率的统计或估计有误差;2)疫苗的有效性不够;3)农村免疫覆盖率相比城市有较大差距;4)人口移动导致麻疹病毒的迁移。这些因素是否维持并怎样维持了麻疹在中国的流行,是否有其他因素影响了麻疹的持续流行值得深入的研究。
