临床药师对精神分裂症合并糖尿病患者的药学监护
2018-08-29阮淑芳布龙华
阮淑芳,布龙华
(1.江门市第三人民医院药剂科,广东 江门 529000; 2.江门市第三人民医院精三科,广东 江门 529000)
精神分裂症患者由于长期使用抗精神病药,特别是第二代抗精神病药,易并发慢性代谢性疾病,因此,临床经常可见精神疾病合并糖尿病患者。患者在治疗过程中出现肾功能减退同时合并多种疾病,加大了临床治疗的难度,对药学监护工作提出了更高的要求,但同时也为临床药师的工作提供了切入点。临床药师在对精神分裂症患者提供用药监护的同时,也需要关注其合并的疾病。现回顾性分析临床药师对1例精神分裂症合并糖尿病患者的用药监护,探讨精神科临床药师如何通过运用药学专业知识,为患者提供安全、有效的药学服务。
1 病例资料
某56岁女性患者,体质量指数24.66 kg/cm2,因“反复自语、妄闻、疑心重30年,再发1个月”入院。患者先后多次在外院住院治疗,均诊断为“精神分裂症”,经治疗均病情好转出院,但不能坚持服药,病情时有波动。近1个月,患者自行减药,导致病情反复,为求进一步治疗,于2017年4月11日来江门市第三人民医院(以下简称“我院”),门诊以“精神分裂症”收入院。既往有糖尿病史1年余,自诉血糖控制良好;高尿酸血症、高脂血症及脂肪肝病史1年余。入院体格检查:体温36.3 ℃,脉搏90次/min,呼吸20次/min,血压(收缩压/舒张压)90/60 mm Hg(1 mm Hg=0.133 kPa);意识清晰,营养一般,睡眠、进食差,检查欠合作;心肺听诊未见异常,腹部平软,全腹无压痛、反跳痛,双下肢无水肿。精神科检查:存有言语性幻听,多问少答,思维松散,对答欠切题,对周围环境和人警惕,不愿深入交谈;情感淡漠,对周围事物漠不关心,自知力缺损,否认患病,不愿治疗。辅助检查:血常规、尿常规检查结果无异常;肾功能检查结果显示,血尿素氮(BUN)4.46 mmol/L,血肌酐(SCr)106.0 μmol/L;血糖5.85 mmol/L,糖化血红蛋白(HbA1c)4.18%。入院诊断:(1)精神分裂症;(2)2型糖尿病(糖尿病周围神经病变)。
2 主要治疗经过
患者入院后,根据相关的治疗原则,结合患者的病史特点,给予抗精神分裂、降糖等综合治疗,患者精神症状明显好转。但治疗过程中患者肾功能减退进一步加重,又并发了肺部感染,医师与临床药师商议,根据患者肾功能变化制订了相应的治疗方案,调整了治疗用药,临床药师协助处理了治疗肺部感染过程中出现的药物所致不良反应,患者血糖控制良好,病情缓解出院。患者的初始治疗方案见表1;患者的血糖控制方案见表2。
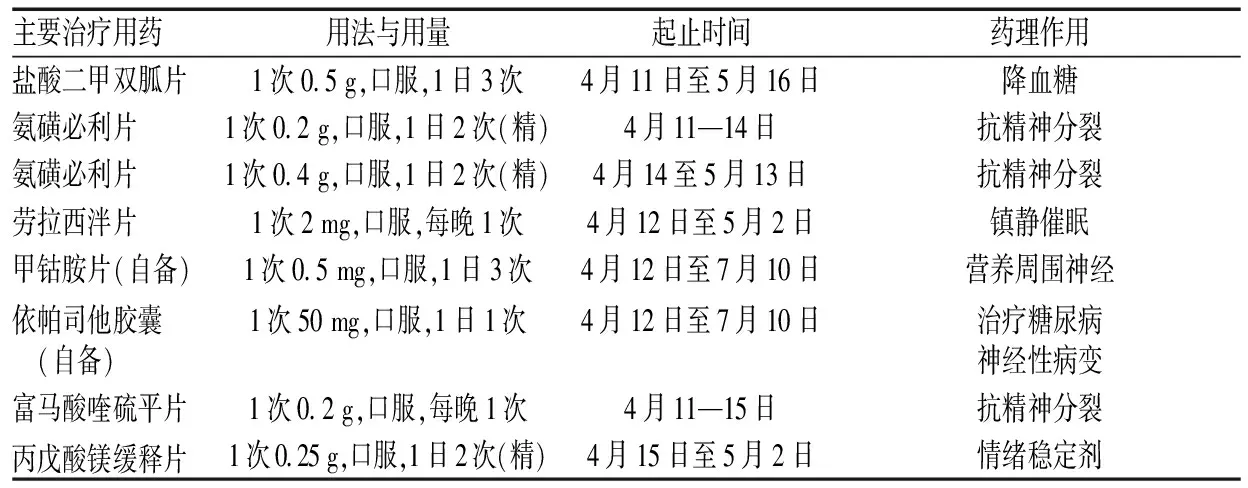
表1 患者的初始治疗方案Tab 1 Initial treatment regimen

表2 患者的血糖控制方案Tab 2 Regimen of blood sugar control
3 药学服务
患者为中年女性,患有精神分裂症多年,合并糖尿病、高尿酸血症及高脂血症等多种代谢疾病,长期的糖尿病导致肾功能受损。
3.1 初始治疗方案的评价与改进
患者诊断为精神分裂症,入院后立即予以抗精神病药治疗,继续口服抗糖尿病药控制血糖。患者同时合并糖尿病,糖尿病会导致慢性肾损伤。《中国2型糖尿病防治指南(2013年版)》指出,2型糖尿病患者确诊后均应进行肾脏病变筛查,无论尿白蛋白排泄情况如何,至少每年监测SCr,估算肾小球滤过率(GFR)。临床药师根据患者入院时的SCr(106.0 μmol/L),计算出肌酐清除率(Ccr)为49.62 ml/min,处于30~60 ml/min范围内。对于主要通过肾脏排泄的氨磺必利片,患者肾功能减退会影响其排泄,已有文献提示,对中度肾功能不全患者,氨磺必利的药时曲线下面积可提高约10倍,且氨磺必利极少能通过透析排出,因此,肾功能不全患者应减量使用[1]。临床药师提醒医师应将氨磺必利剂量减半,并定期复查肾功能等相关指标。但医师考虑患者精神症状尚未控制,暂不同意药物减量,但同意加强监测。
3.2 抗精神分裂药的调整
患者入院后,为控制精神症状,氨磺必利逐渐加量至1次0.5 g,口服,1日2次。5月14日,患者BUN、SCr水平较前明显升高,提示肾功能进一步减退。医师与临床药师商议,停用氨磺必利片后,临床药师建议选用齐拉西酮。齐拉西酮为第2代抗精神病药,用于精神分裂症患者,可改善阳性、阴性、认知、激越、焦虑及抑郁症状,作为1 A级推荐用于慢性精神分裂症复发患者[2]。齐拉西酮口服后,主要经肝脏代谢,对主要的氧化代谢酶CYP3A4、CYP1A2作用较弱,故齐拉西酮与药物间发生相互作用的风险较小;在第2代抗精神病药中,其对体质量、糖脂代谢及泌乳素水平的影响轻微[3],并已有大量文献报道其在临床应用期间对患者各项代谢功能影响较小,安全性较高[4-7]。结合该患者为女性合并糖尿病及肾功能减退的精神分裂症复发患者,选用对糖脂代谢不良影响小、经肾脏代谢少的抗精神病药较为合适。医师采纳了临床药师的建议,逐步将齐拉西酮加量至1次80 mg,1日2次。患者精神症状较前控制良好。
3.3 抗感染治疗
3.3.1 初始治疗方案的评价与调整:患者住院期间出现咳嗽、咳痰;白细胞计数13.5×109/L,中性粒细胞百分比83.3%,提示存在细菌感染症状;胸部CT检查提示右下肺感染。医师诊断为支气管肺炎,初始抗感染方案为头孢哌酮舒巴坦钠1次3 g,静脉滴注,每12 h给药1次。临床药师分析,患者为入院后第32日发病,符合院内获得性肺炎的诊断标准。由于患者不配合治疗,无法留取痰标本进行病原学检测,故只能经验性用药。《抗菌药物临床应用指导原则(2015年版)》指出,晚发性院内获得性肺炎的病原菌,除应考虑早发性医院获得性肺炎的病原菌外,更多应考虑多重耐药肠杆菌科细菌,铜绿假单胞菌、不动杆菌等非发酵菌,耐药金黄色葡萄球菌及嗜肺军团菌。文献报道,糖尿病患者合并院内肺部感染的病原菌以多重耐药革兰阴性杆菌为主,其中又以铜绿假单胞菌、大肠埃希菌和鲍曼不动杆菌为主[8]。因此,经验性用药应选用覆盖革兰阴性菌的抗菌药物。结合我院该季度革兰阴性菌对头孢哌酮舒巴坦的敏感度为68.75%,临床药师认为经验性选用该药基本合理。但临床药师根据患者5月16日的SCr(203.7 μmol/L),计算出Ccr为25.82 ml/min。对于肾功能不全的患者,舒巴坦的清除率随着Ccr的降低而明显升高[9],根据Ccr可知该患者每12 h可用舒巴坦的最高剂量为1 g。我院在用的头孢哌酮舒巴坦钠的规格为3 g/支,其中含头孢哌酮1.5 g、舒巴坦1.5 g。因此,初始抗感染给药方案中舒巴坦剂量(3 g/d)过高,应进行调整。临床药师建议,若继续使用头孢哌酮舒巴坦钠,最大剂量应为2 g/d,每12 h给药1次。医师采纳了建议,3 d后患者咳嗽、咳痰减少,白细胞计数、中性粒细胞百分比均恢复正常。
3.3.2 不良反应的判别和处理:抗感染治疗3 d后,患者出现排水样便(3次/d),医师曾予以诺氟沙星胶囊、双八面体蒙脱石散等对症处理,又将头孢哌酮舒巴坦换为头孢呋辛钠1次0.75 g,静脉滴注,每12 h给药1次,但效果不佳。临床药师分析,患者出现腹泻时间在应用广谱抗菌药物后,腹泻的性质、发生时间等均符合抗生素相关性腹泻(antibiotic associated diarrhea,AAD)的发病特点[10],认为该次腹泻应为使用广谱抗菌药物后引起肠内正常菌群失调所致。考虑患者治疗肺部感染疗程不足暂不能停用抗菌药物,经查阅AAD相关文献[11-12],微生态制剂对非感染性腹泻具有一定疗效,故建议医师在降阶梯用药的同时,加用肠道微生态制剂双歧杆菌活菌胶囊1次0.7 g,口服,1日2次,必要时采用双八面体蒙脱石散等对症治疗。医师采纳了建议,治疗1周后患者未再发生腹泻。
3.4 血糖的控制
患者入院后依照外院长期带药方案控制血糖,空腹血糖波动于4.5~8.3 mmol/L,餐后2 h血糖波动于6.8~11.2 mmol/L,结合HbA1c水平,提示该方案长期血糖控制较理想。临床药师分析,患者入院初期由于精神症状导致行为违拗,觉得饭菜有味道,抗拒进食,导致监测的血糖波动较大。住院期间患者肾功能较前明显降低,临床药师根据5月16日的SCr(203.7 μmol/L),采用估算肾小球滤过率(eGFR)课题协作组改良简化肾脏病饮食改良(modification of diet in renal disease,MDRD)方程计算出eGFR为24.01 ml/min。《2型糖尿病合并慢性肾脏病口服降糖药用药原则中国专家共识(2015 年更新版)》指出,当肾功能严重受损时,二甲双胍与乳酸易在体内蓄积,从而增加乳酸性酸中毒的风险,当GFR<30 ml/(min·1.73 m2)时禁用二甲双胍[13]。临床药师建议停用二甲双胍片,鉴于患者同时伴发肺部感染,建议换用门冬胰岛素治疗,医师采纳了建议。
3.5 患者教育
3.5.1 用药宣教:已有较多文献支持临床药师通过面对面提供用药教育可改善糖尿病患者的用药依从性[14-16]。本案例中,鉴于患者出院时自知力尚未完全恢复,日常生活依赖家属照料,临床药师重点向患者家属进行用药教育。结合患者合并躯体疾病、使用药物种类繁多的特点,临床药师按照治疗作用分类总结了出院带药的用药教育单,将药品名称、用法与用量及用药注意事项等逐一列出,以便家属在帮助患者服药时阅读。并面对面进行用药宣教,告知齐拉西酮片应在餐时与食物一起服用,可增加药效;如出现嗜睡、头晕、心动过速及直立性低血压等现象,应及时寻找医务人员帮助。患者为首次使用胰岛素注射装置,临床药师现场向家属演示了如何使用胰岛素笔进行注射,讲解使用胰岛素时的注意事项及日常存放等问题。基于患者既往曾有自行停药致复发的情况,药师特别温馨提示患者家属,服药依从性与精神分裂症复发率的相关性较大,嘱咐在院外应依时足量、足疗程督促患者服药,在家中注意药物的保管。药师细心、专业的解答最终获得了患者家属的认可。
3.5.2 生活方式的控制与干预:通过糖尿病患者用药教育小册子,以图文并茂的方式向患者家属讲解出院后患者应改变生活方式的重要性,建议患者日常定时、定量和规律进食,选择低糖、低盐和低脂饮食,适当增加营养;定期监测血糖,避免低血糖的发生;适当规律有氧运动;避免过分劳累及受凉,注意预防上呼吸道感染,以免再次造成肺部感染。
综上所述,精神专科医师对专科用药熟悉,但对非精神科用药了解较少,这为临床药师的工作提供了切入点。在临床药物治疗实践中,临床药师通过对患者临床情况的实时监护,充分发挥药学专业特长,帮助专科医师对涉及非本专科的用药方案进行调整,对合并多种疾病、病理情况下对治疗有特殊需求的患者用药进行同类药物中的优选,发挥临床药师的专业作用。对于精神科自知力缺失的患者,可选择对患者家属进行针对性的用药教育,为家属提供便利、贴心的个人用药教育资料,让家属理解长期及时服药、维持治疗的重要性,从而提高患者的用药依从性,减少精神疾病的复发。
