不同维持剂量咖啡因治疗新生儿呼吸暂停效果观察
2018-08-23王忠涛王燕何红月马允东李欣
王忠涛,王燕,何红月,马允东,李欣
(海南省妇幼保健院,海口570206)
呼吸暂停是新生儿科最常见的危急症,多发于呼吸中枢发育不成熟的早产儿[1]。当呼吸暂停发作时,临床表现为发绀、心动过缓、肌张力减低等症状[2],若不及时治疗,可能导致心肺脑等脏器后遗症,甚至猝死。除保暖、触觉刺激、经鼻通气氧疗等基础处理外,临床还采取药物治疗措施控制呼吸暂停发作。以往常用氨茶碱治疗呼吸暂停,它通过兴奋呼吸中枢作用,促进交感神经递质分泌,纠正膈肌收缩无力,改善呼吸功能,以减少呼吸暂停发作,但其治疗量和中毒量相近,稍有失误易引发较严重的不良反应,故具有一定的临床局限性。国内外已逐渐用咖啡因取代氨茶碱,咖啡因治疗呼吸暂停的疗效已得到证实和肯定[3],但在使用剂量方面,尚无定论。本研究对比分析了不同剂量咖啡因控制呼吸暂停的效果,探讨其用于新生儿呼吸暂停的最佳剂量。现报告如下。
1 资料与方法
1.1 临床资料 选择2015年7月~2016年12月在本院治疗的原发性呼吸暂停早产儿120例。纳入标准:①孕周28~33周;②符合邵肖梅等编著的《实用新生儿学》相关诊断标准[4]:呼吸暂停>20 s,心率减慢(<100次/min),伴紫绀、肌张力减低;③每日发作≥3次或6 h内发作2次。排除标准:①非原发性呼吸暂停;②合并湿肺、吸入性肺炎;③先天性畸形、发育异常;④遗传代谢性疾病;⑤缺氧缺血性脑病;⑥未控制的败血病或休克;⑦对咖啡因药物过敏;⑧家属不愿配合治疗。随机分成2组,观察组60例,男39例、女21例,胎龄(29.7±2.2)周,日龄(1.3±0.5)d,出生体质量(1 350±418)g,胸片新生儿呼吸窘迫综合征(NRDS)分期Ⅱ级17例、Ⅲ级28例、Ⅳ级15例,产前激素使用35例(58.33%)、母绒毛膜羊膜炎10例(16.67%)。对照组60例,男37例、女23例,胎龄(29.8±2.1)周,日龄(1.2±0.5)d,出生体质量(1 364±407)g,胸片NRDS分期Ⅱ级18例、Ⅲ级26例、Ⅳ级16例,产前激素使用33例(55.00%)、母绒毛膜羊膜炎9例(15.00%)。两组的基线资料比较差异无统计学意义(P均>0.05),具有可比性。本研究经医院医学伦理委员会批准,家属签订知情同意书。
1.2 治疗方法 观察组、对照组均维持保暖、心电监测、血气分析、限制热卡摄入等一般治疗,首次出现呼吸暂停时,予以及时弹足底、托背等触觉刺激,保持呼吸道通畅、氧疗。观察组枸橼酸咖啡因负荷量20 mg/kg溶于2 mL生理盐水,静脉滴注30 min,维持剂量10 mg/(kg·d),1次/d。对照组枸橼酸咖啡因的负荷量与观察组一致,但维持剂量改为5 mg/(kg·d),1次/d。观察组、对照组均纠正至胎龄34周时停药;若34周后还会出现呼吸暂停,则继续用药至呼吸暂停症状消失后1周。当满足全肠道喂养条件时,可由静脉滴注改为口服,用药剂量不变。
1.3 观察指标
1.3.1 临床疗效 治疗3 d时,根据患儿症状改善情况,判定临床疗效:显效为用药1 d后,呼吸暂停无发作,心率及面色正常;有效为用药2 d后,呼吸暂停无发作,心率逐渐恢复正常、紫绀好转;无效为用药2 d后,呼吸暂停仍持续发作,心率减慢无改善,伴紫绀。总有效=(显效+有效)/总例数×100%。
1.3.2 血浆β内啡肽(β-EP)水平 治疗前及治疗3 d时,采集空腹静脉血2 mL,采用放射免疫法行血浆β-EP水平检测,使用仪器为SN-682型放射免疫γ计数仪(上海核所日环光电仪器有限公司)。
1.3.3 呼吸暂停评分 评价治疗1~3 d后两组呼吸暂停发生次数、呼吸暂停评分及症状消失时间,呼吸暂停评分标准[5]:Ⅰ级(计1分),偶有呼吸暂停发作,可自行恢复;Ⅱ级(计2分),有呼吸暂停发作,但不能自行恢复,应借助氧气鼻前刺激;Ⅲ级(计3分),有呼吸暂停发作,氧气鼻前刺激仍无效,需进行足底、托背等触觉刺激;Ⅳ级(计4分),有呼吸暂停发作,触觉刺激仍无效,需使用复苏面罩加压给氧。
1.3.4 呼吸机使用情况 监测吸入最高气道峰压(PIP)、最高呼气末正压(PEEP)、最高氧浓度(FiO2)等呼吸机相关参数变化,记录带管时间及拔管后再次出现呼吸暂停时间。
1.3.5 并发症 观察两组出现心动过速、高血糖、低血钾、烦躁不安、喂养不耐受等不良反应情况及呼吸机相关性肺炎发生情况。
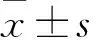
2 结果
2.1 两组临床疗效比较 观察组显效31例、有效26例、无效3例、总有效率95.00%,对照组分别为29、27、4例及93.33%,两组总有效率比较差异无统计学意义(P>0.05)。
2.2 两组血浆β-EP水平比较 治疗前,观察组、对照组血浆β-EP水平分别为(322.5±41.6)、(319.7±43.2)ng/L,治疗后观察组、对照组分别为(137.4±15.6)、(135.8±17.3)ng/L,两组治疗后血浆β-EP水平均较治疗前降低(P均<0.05),两组治疗后组间比较差异无统计学意义(P>0.05)。
2.3 两组呼吸暂停发生情况比较 观察组治疗1~3 d的呼吸暂停发生次数、呼吸暂停评分均少于对照组(P均<0.05)。观察组、对照组症状消失时间分别为(5.3±2.2)、(6.8±2.3)d,观察组症状消失时间短于对照组(P<0.05)。见表1。

表1 两组治疗1~3 d呼吸暂停发生次数、呼吸暂停
2.4 两组呼吸机使用情况比较 观察组最高PIP、最高FiO2均低于对照组,带管时间少于对照组,拔管后再次出现呼吸暂停时间比对照组延迟(P均<0.05)。见表2。

表2 两组呼吸机相关参数、插管时间及拔管后再次出现呼吸暂停时间比较
2.5 两组并发症比较 观察组出现心动过速10例、高血糖3例、低血钾7例、烦躁不安5例、喂养不耐受3例、呼吸机相关性肺炎13例,对照组分别为8、2、5、6、2、23例,观察组呼吸机相关性肺炎发生率低于对照组(P<0.05),两组心动过速、低血钾、烦躁不安等并发症发生率差异均无统计学意义(P均>0.05)。
3 讨论
咖啡因是三甲基黄嘌呤类药物[6],具有脂溶性好、生物利用度高、起效快、半衰期长等优点,是国外治疗呼吸暂停的首选药物[7],于2013年10月被引入国内。咖啡因对中枢神经有广泛兴奋作用,既可以刺激延髓呼吸中枢,提高化学感受器对CO2和O2的敏感性[8,9],改善呼吸肌功能;还可兴奋血管运动中枢,舒张支气管平滑肌,降低气道阻力,增加通气量,缓解缺氧症状;此外,咖啡因还能促进儿茶酚胺分泌[10],加强心脏输出功能。虽然咖啡因治疗呼吸暂停的疗效基本明确,但其用于新生患儿的最佳剂量仍存在争议。
有研究认为,新生患儿尤其是早产儿的耐受性差,小剂量为宜;也有研究认为,咖啡因脂溶性好、半衰期长[11],安全剂量范围5~20 mg/(kg·d)不会导致太大波动及严重不良反应,故应使用大剂量以达到更好疗效。本研究发现,观察组、对照组用药3 d后的总有效率均在90%以上,提示两种维持剂量咖啡因治疗呼吸暂停的疗效均较显著;观察组用药1~3 d的呼吸暂停发生次数少于对照组、呼吸暂停评分低于对照组、呼吸暂停症状消失时间短于对照组,提示较高维持剂量咖啡因控制呼吸暂停发作的效果更突出,可加快症状消除。本研究发现,观察组最高PIP、FiO2均低于对照组,带管时间少于对照组,拔管后再次出现呼吸暂停时间比对照组延迟,提示较高维持剂量咖啡因可降低新生患儿对呼吸机参数需求[12],早期拔管,有助于缩短呼吸机使用时间。同时,由于患儿体内咖啡因高血药浓度稳定,可加强预防拔管后呼吸暂停再发作[13],以延缓拔管后首次发作时间。本研究发现,观察组呼吸机相关性肺炎发生率低于对照组,提示较高维持剂量咖啡因安全性良好,不仅不会明显增加不良反应发生[14],而且可减少呼吸机相关性肺炎并发症发生,这可能与早拔管及减少机械通气有关[15]。
β-EP是内啡肽重要家族成员,当机体处于缺氧应激状态时,垂体前叶会产生大量β-EP。一方面β-EP可以抑制心血管系统效应,导致心动过缓、血压下降;另一方面β-EP可以削弱脑干对CO2刺激的敏感性,导致通气不足或呼吸抑制。原发性呼吸暂停发作时,患儿机体血浆β-EP表达升高。本研究发现,观察组、对照组用药3 d后的血浆β-EP水平均明显下降,提示咖啡因能够改善呼吸暂停症状,纠正缺氧,但两组治疗后血浆β-EP水平差异无统计学意义,提示咖啡因维持剂量为10 mg/(kg·d)和咖啡因维持剂量为5 mg/(kg·d)对血浆β-EP水平的影响无明显差异。
因此,咖啡因维持剂量为10 mg/(kg·d)时能更好地改善呼吸肌功能,有效缓解呼吸暂停症状及减少发作次数,有助于早期拔管和撤离呼吸机,降低呼吸机相关性肺炎发生。但由于咖啡因在国内上市时间不长,对其在呼吸暂停临床应用中的药理毒理研究报道较少,且本研究样本量偏少,本研究结果还需进行更多的前瞻性研究佐证。
