防旋转股骨近端髓内钉与人工关节置换治疗老年股骨转子间骨折的比较
2018-08-02彭家全唐春江胡财杰熊卫平
汪 洋,彭家全,唐春江,胡财杰,熊卫平,刘 春
(重庆市江津区第二人民医院骨科 402289)
股骨转子间骨折是老年髋部骨折的主要组成部分,由于发生股骨转子间骨折的老年患者大多数骨皮质较薄,且患有严重骨质疏松,其致死、致残率较高[1]。目前手术方式有髓外固定和髓内固定系统及人工关节置换等[2]。髓内固定系统包括有Gamma钉,联合加压交锁髓内钉(InterTAN)和抗旋转股骨近端髓内钉(PFNA)等[3]。PFNA用于治疗不同类型股骨转子间骨折,其创伤较小,术后可以相对早期下床活动,且对于骨质较疏松患者依然有效,因此被较为广泛的采用[4]。人工髋关节置换术是治疗不稳定型股骨转子间骨折的一种有效的手术方式,术后可早期下床活动,减少并发症发生,显著提高生活质量[5]。本研究旨在比较PFNA和人工关节置换治疗的老年转子间不稳定型骨折的疗效和优缺点,为老年股骨转子间骨折的患者选择手术方式提供参考。现报道如下。
1 资料与方法
1.1一般资料 选择本院骨科接诊并采用PFNA或人工关节置换术进行治疗的134例老年股骨转子间骨折的134例患者,按手术方式分为PFNA组(n=65)和人工关节组(n=69)。所有患者均在入院后行详细的体格检查及各项生化检验,并进行围术期的准备,治疗各项原发疾病,控制血压和血糖在合理范围内,一般情况差的患者给予全身支持治疗。PFNA组患者年龄65~86岁,平均(77.8±8.5)岁,其中女35例,男30例。人工关节组患者年龄66~88岁,平均(79.2±9.1)岁,其中女36例,男33例。两组患者均主要为跌伤,Jensen-Evan分型以Ⅲ型、Ⅳ型和Ⅴ型较多,围术期术前血压和血糖控制良好。两组患者年龄、性别比例等一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有患者均签署知情同意书,并经过医院伦理会批准通过。
1.2方法 两组患者均在入院后行全面检查,常规行双髋关节标准正位和患髋侧位X线片检查,协调相关科室对内科合并症进行协助诊疗,对手术禁忌证进行排除。对患肢行常规皮牵引,术前讨论对手术方式和风险进行评估。
1.2.1手术方法 PFNA组:实施PFNA手术进行治疗,采用椎管内麻醉或全身麻醉。患者于牵引床上仰卧,外展患肢,躯干和患肢处于内收位,患髋约屈曲 15°,于C型臂 X线机透视下监测下闭合复位,直至复位满意。复位满意后,于股骨大粗隆上作一条3~5 cm 长的斜切口, 对外展肌行钝性分离至触及大粗隆顶端。以大隆顶端作为进针点,用开口器开口后插入导丝,沿导丝用扩髓器充分扩髓后,选取直径略小于髓腔的PFNA 主钉置入股骨近端髓腔。向股骨头颈内方向安装专用导针,C型臂X线机的监测下沿导针将螺旋刀片敲击进入股骨颈内,将螺旋刀片锁定并拧入尾帽,最后安装远端锁钉并缝合切口。
人工关节组:运用人工关节置换术进行治疗,采用全身麻醉或者硬腰联合麻醉。患者取健侧卧位,采用髋关节后外侧切口入路。逐层切开后,显露股骨颈。用骨刀标记截骨线,截骨线成直角,从大转子内侧截骨直至小转子高度后取出股骨头。安装髋臼假体并将其置入髋臼内。清理骨折处的血块和骨折块。暂时将大转子复位后测量骨折处至大转子顶点的长度,以估算假体柄的预留长度。扩髓后用标准骨水泥填充并安装合适长度的股骨假体,随后用钢丝将大转子骨块和附着的臀中肌等固定,试模合适后行假体复位。关节复位后于C型臂X线机透视下确认假体位置,冲洗创面并放置引流管,最后关闭切口。
两组患者均由手术水平相近的手术医师完成手术,术后均常规应用抗生素预防感染1周,根据患者凝血功能运用适量低分子肝素抗凝3~7 d。倡导早起主动活动,在生命体征稳定后即进行踝趾关节的屈伸运动,以促进术后康复。
1.2.2术后随访及观察指标 记录两组患者的手术时间、手术出血量、下床活动时间、住院时间、骨折愈合时间。术后每月随访1次,直至术后1年。观察术后并发症的发生情况,观察项目包括压疮、术后感染、深静脉血栓(DVT)、内固定松动及断裂、近端螺钉切出、假体松动及断裂、骨折愈合延迟及骨不连接、髋内翻等。在术后1年行改良Harris评分[6],以评估患者骨折髋关节功能恢复情况。总分为100分,评定为优(90~100分)、良(80~89分),一般(70~79分),低于70分则评定为差。
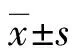
2 结 果
2.1两组患者手术相关指标比较 PFNA组患者手术时间明显短于人工关节置换组,术中出血量显著少于人工关节置换组,两组比较差异有统计学意义(P<0.05)。但PFNA组患者下床活动时间及住院时间均明显长于人工关节组,两组比较差异有统计学意义(P<0.05)。见表1。
2.2两组患者术后髋关节改良Harris评分情况 PFNA组优为37例,良为17例,优良率为83.08%;人工关节置换组优为43例,良为22例,优良率为94.20%。人工关节置换术后髋关节优良率高于PFNA组,差异有统计学意义(P<0.05)。见表3。

表1 两组患者手术相关指标比较
-:表示无数据

表2 两组患者术后髋关节改良Harris评分情况
2.3两组患者术后并发症情况比较 PFNA组患者术后出现压疮2例,深静脉血栓形成3例,近端螺钉切出1例,骨折愈合延迟及骨不连接2例,髋关节内翻2例,肢体缩短1例,术后再骨折1例,未发生术后感染、内固定松动及断裂和感觉障碍,并发症发生率为18.46%(12/65)。人工关节置换组患者术后出现术后感染1例,深静脉血栓形成1例,感觉障碍1例,术后再骨折1例,未出现压疮等其他并发症,并发症发生率为5.80%(4/69)。术后两组患者,均较少出现严重并发症,但人工关节组患者术后并发症总发生率低于PFNA组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术后并发症情况比较
3 讨 论
目前老年股骨转子间骨折的手术方式有髓外固定和髓内固定系统及人工关节置换等。 髓内固定系统中,PFNA是一种较为常用的固定方式。PFNA主要由一根近端自锁加压螺旋刀片和一根髓内钉组成,近端螺旋刀片接触面大,能很好地对周围的松质骨进行骨质填压,最大限度地减少骨的丢失,且其松质骨一刀片界面能承受更大的应力。PFNA手术操作较为简单,固定效果较好,术后具有良好的抗旋转、抗内翻畸形、抗切出效果[7-9]。多项临床研究表明,PFNA手术对患者创伤较小,术后患者能较早期的下床活动,卧床时间短,并发症发生率低,因此其非常适用于老年股骨转子间骨折且患有骨质疏松的患者[10-11]。本研究结果也表明,PFNA平均手术时间短,术中出血量较少,且术后10 d左右便可下床活动。65例患者中,仅仅出现2例压疮,没有出现术后感染及内固定松动等并发症,术后1年改良Harris评分优良率达到83.08%,取得了较为满意的临床疗效。然而,PFNA同样具有髓内固定的某些缺点,如在术前复位不良时,容易在打入螺旋刀片时致使骨折部位分离。螺旋刀片须长度和打入深度适中,打入螺旋刀片过深时较难拔出。对严重粉碎性骨折的患者,有时固定效果不佳,骨折的不稳定性增加,术后骨折愈合时间延长,钢板剪力增大,增加了内固定钉切割骨质,穿透骨头的风险。因此为避免类似的并发症,对手术医师的操作技能和内固定的材料设计提出了更高的要求。
人工髋关节置换是治疗不稳定型股骨转子间骨折的一种有效的手术方式,近年来取得了良好的临床效果。多项临床结果表明,人工髋关节置换术后,患者可早期下床活动,减少并发症发生,显著提高生活质量[12-13]。本研究显示人工关节置换后患者可以比PFNA术后更早期的下床活动,住院时间更短。同时,本研究结果还显示,人工髋关节术后患者并发症发生率低于PFNA手术患者,患者关节功能恢复较好,术后1年改良Harris评分优良率高于PFNA患者。但人工髋关节置换术对患者手术创伤较大,本研究显示,人工髋关节置换术的手术时间显著长于PFNA组,术中出血量也显著多于PFNA组,因此对患者的全身脏器功能要求相对较高。人工髋关节置换术中,选择骨水泥固定假体可取得即刻的稳定,非常适用于年龄高于80岁的患者[14]。本研究显示人工关节置换后患者可以比PFNA术后更早期的下床活动,住院时间更短。
综上所述,由于每种手术方式都有各自不同的特点,因此,没有哪一种手术方式对所有患者都适用。PFNA固定术的手术创伤小于人工髋关节置换术,但人工髋关节置换术后髋关节功能恢复更好,并发症发生率更低。因此对于这类患者因根据患者的具体情况,选择合适的手术方式,进行个体化治疗,以取得良好的临床疗效。但是,由于各医院的手术条件和手术医师的技能存在差异,此结论尚有待大样本研究进一步研究证实。
